Nội dung
I. Đại cương:
Viêm dạ dày là một vấn đề thường có, thể cấp tính hoặc mạn tính. ở thể cấp nó thường liên quan đến nhiều trạng thái bệnh lý toàn thân. ở thể mạn tính người ta thấy vai trò rất rõ của tuổi tác.
Bất kỳ một viêm lan toả hay khu trú nào của viêm niêm mạc dạ dày (bao gồm những thay đổi về màu sắc bề mặt và tiết dịch của niêm mạc) đều có thể mô tả là viêm dạ dày. Quá trình viêm sẽ gây nên những thay đổi kiến trúc và rối loạn chức năng của dạ dày so với bình thường.
Sự phát minh ra những ống soi mềm với các phương tiện sinh thiết, nội soi. Sự tiến bộ về nghiên cứu dịch vị và các xét nghiệm tổ chức học niêm mạc dạ dày đã đóng góp nhiều trong việc phân loại bệnh lí này với bệnh lí khác của niêm mạc dạ dày, thực tổn cũng như cơ năng.
Mối quan hệ giữa viêm dạ dày cấp và dạ dày mạn chưa rõ ràng lắm. Trong viêm dạ dày cấp, tổn thương thường được phục hồi phần lớn trong vài ngày. Có tác giả cho rằng viêm dạ cấp có thể chuyển thành mạn do cơ chế tự miễn (Taylo) bằng sự phát hiện thấy kháng thể kháng tế bào thành. Tuy nhiên, trên thực nghiệm lại khó tái tạo viêm dạ dày mạn bằng chất độc hoặc tiêm niêm mạc dạ dày đồng loại.
II. Sinh lí bệnh học
Niêm mạc dạ dày có nhiều nếp nhăn do cơ niêm và lớp cơ chính danh co cứng, phần nào do lưu lượng máu. Nếp nhăn là một tổ chức chức năng hơn là giải phẫu. Giữa các nếp nhăn là những chỗ lõm gọi là hố của dạ dày, nơi các tuyến của dạ dày đổ ra.
Những yếu tố bảo vệ (Barier) của niêm mạc dạ dày – tá tràng, gồm: Lớp chất nhầy và Bicacbonat phủ lên lớp niêm mạc bề mặt đó và sự cung cấp máu cho nó.
Những yếu tố tấn công vào niêm mạc dạ dày – tá tràng gồm các tác nhân độc hại (yếu tố ngoại sinh) hoặc các yếu tố gây nhiễm khuẩn niêm mạc (yếu tố nội sinh) các yếu tố gây tiêu huỷ (do HCl và Pepin).
Sở dĩ niêm mạc dạ dày vẫn tồn tại được và làm tròn nhiệm vụ tiêu hoá của mình là sự cân bằng giữa hai quá trình bảo vệ và tiêu huỷ tấn công.
Quá trình viêm cũng như loét niêm mạc dạ dày là kết quả của sự tấn công của “Những yếu tố tấn công” qua “ Hàng rào phòng ngự ” gây nên tình trạng mất cân bằng giữa hai quá trình “bảo vệ” và “tấn công”. Ngoài ra còn có sự tham gia của yếu tố miễn dịch, vấn đề này được đề ra trong những năm gần đây do phát hiện thấy nhiều kháng thể kháng tế bào bìa ở những bệnh nhân bị viêm dạ dày: 60% bệnh nhân bị viêm dạ dày thể teo, 90% các bệnh nhân bị thiếu máu Biermer bao giờ cũng kết hợp với một viêm dạ dày teo vô toan tuyệt đối, trong khi đó chỉ thấy có từ 2-16% ở người thường. Một mặt khác ở những người bị các bệnh tự miễn như viêm tuyến giáp người ta cũng thấy có đến 30% mang kháng thể này và viêm dạ dày mạn cũng thường hay kết hợp với các bệnh nói trên. Do đó có khuynh hướng coi viêm dạ dày mạn là một bệnh tự miễn.
III. giải phẫu bệnh học, mô học, hình ảnh nội soi dạ dày và phân loại
Hiện nay, người ta tạm thời phân hai loại: viêm dạ dày cấp và viêm dạ dày mạn.
- Viêm dạ dày cấp: Có hai loại tổn thương cơ bản.
- Viêm dạ dày cấp, long: Nổi bật là hiện tượng xung huyết, xuất huyết, niêm mạc phù nề.
* Soi dạ dày: Có một phần hoặc toàn thể niêm mạc dạ dày đỏ rực, bóng láng, có những đám nhầy dầy và lỏng, các nếp niêm mạc phù nề, niêm mạc kém bền vững, dễ xuất huyết (chấm xuất huyết, ban xuất huyết) và vết trượt.
- Viêm dạ dày cấp, chợt, loét nông: Nổi bật là hiện tượng mất tổ chức. Biểu hiện về tổ chức học có 3 đặc điểm:
Tróc biểu mô mặt ở cổ tuyến
Xuất huyết ở cổ tuyến
Xuất huyết ở Lamina propria của tuyến, lan toả.
* Soi dạ dày: Trên nền xung huyết phù nề có những chỗ mất tổ chức thường ở phần dưới thân vị, hang vị, đôi khi có vết nứt kẽ dài ngoằn ngoèo chạy dọc rãnh hoặc cắt ngang qua niêm.mạc. Đôi khi là dạng loét trợt (aphte) loét dài hẹp, dễ xuất huyết.
- Viêm dạ dày mãn: có 2 loại
2.1. Viêm dạ dày mạn tuyến đáy – thân vị:
Tổn thương viêm thường nằm rải rác ở niêm mạc thân vị, tuyến đáy nhưng không thấy ở hang vị.
Phần lớn tuyến đáy biến mất và thay hoàn toàn bằng tế bào ruột hoặc nhày. Có thể lúc đầu viêm nông rồi lâu dần dẫn đến teo dạ dày.
- Hình ảnh mô học: Có 3 thể: viêm nông, viêm dạ dày teo, teo tuyến dạ dày.
Viêm dạ dày mạn thể nông: Lớp đệm xung huyết, phù nề, xâm nhiễm các tế bào viêm, tróc biểu mô. Các tuyến vẫn bình thường về số lượng và hình thái.
Viêm dạ dày teo: có nhiều bạch cầu trong tổ chức đệm. Giảm số lượng các tuyến.
Các tuyến teo nhỏ. Trong trường hợp viêm teo hoàn toàn: Các ống tuyến biến mất.
- Teo tuyến dạ dày: Nếu xuất hiện các tế bào tuyến của dạ dày có hình thái giống tế bào tuyến của ruột (loạn sản ruột) thì đó là thể nặng của viêm teo dạ dày.
2.2 Viêm dạ dày mạn tuyến hang – môn vị
- Thường không có triệu chứng. Tăng tỷ lệ viêm hang vị ở tuổi già.
- Bệnh nhân có loét hầu hết đều có viêm hang vị (trừ loét do aspirin). Nếu loét ở dạ dày phần cao thì viêm hang vị có thể lan rộng
- Viêm hang vị cũng thường xẩy ra do trào ngược dịch tá tràng, dịch mật (đặc biệt muối mật) gây nên.
Hình ảnh nội soi của viêm dạ dày mạn chia làm 4 thể
- Viêm long: Thường có tăng tiết, niêm mạc xung huyết, phù nề, đôi khi xung huyết lốm đốm.
- Viêm phì đại: Ngoài kiểu viêm dạ dày phì đại thực thụ (nếp niêm mạc thô to) còn có thể nổi cục, thể khảm, thể polipe, thể giả
- Viêm dạ dày thể loét trợt: Các tổn thương niêm mạc hình tròn, nông, có bờ rõ.
- Viêm dạ dày teo:Ban đầu niêm mạc phẳng, không mượt, về sau mất dần nếp, teo, nhạt màu, có mạch máu nổi.
Phân loại theo charler dive (Pháp)
Căn cứ vào giải phẫu bệnh học, viêm dạ dày có 2 loại: viêm dạ dày cấp và viêm dạ dày mạn.
1. Viêm dạ dày cấp tính:
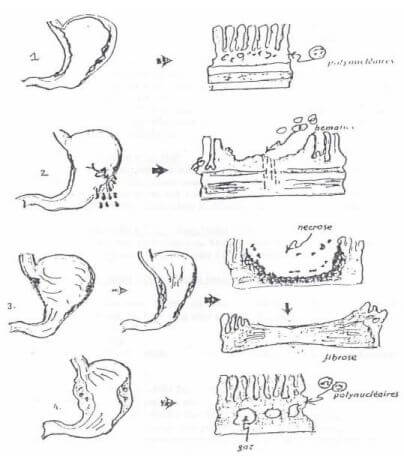
Những tổn thương có thể là tại chỗ hay lan toả tuỳ thuộc vào nguyên nhân và tình trạng của bệnh. Người ta mô tả những biểu hiện của viêm dạ dày cấp bằng các dạng sau:
1.1. Viêm dạ dày thể xuất tiết:
Biểu hiện bằng tình trạng niêm mạc phù nề xung huyết và có nhiều đám viêm xâm nhiễm bởi bạch cầu đa nhân ở niêm mạc.
1.2. Viêm dạ dày thể xuất huyết:
Niêm mạc có những chấm xuất huyết đôi khi có những mảng, đám xuất huyết dưới niêm mạc và các vết xước, chảy máu, chính là do sự vỡ mạch máu lớp tiết chính (Lamina Propiria).
1.3. Viêm dạ dày thể ăn mòn:
Là do chất ăn mòn tác động liên tiếp lên bề mặt niêm mạc dạ dày, gây ra sự biến đổi trầm trọng cùng với sự phù nề đơn điệu của niêm mạc dạ dày và sau đó là tình trạng hoại tử tại chỗ của niêm mạc dạ dày. Sau một thời gian các Fibrin hàn gắn lại tạo thành các mô sẹo.
1.4. Viêm dạ dày thể nhiễm khuẩn:
Với sự có mặt của các vi sinh vật gây nhiểm khuẩn. Trong trường hợp dạ dày bị viêm tấy, dịch rỉ viêm làm mưng mủ các vách niêm mạc cùng với thành dạ dày, có thể gây hậu quả đục thủng và gây viêm phúc mạc. Chắc chắn các sản phẩm khí sinh ra sẽ vào thành dạ dày. Người ta gọi đó là dạ dày phù thũng.
2. Viêm dạ dày mạn tính:
Người ta chia viêm dạ dày mạn ra 2 loại: Một dạng thường gặp và một loại ít khi gặp.
2.1. Dạng thường gặp:
Những đặc tính chủ yếu của viêm dạ dày mạn tính là tình trạng xâm nhiễm của các tế bào viêm và sự teo các tuyến. Sau đây là những tổn thương quan trọng mà người ta đề cập đến.
- Viêm dạ dày mạn thể nông:
Tổn thương thâm nhiễm tế bào dừng lại ở lớp dưới biểu mô của niêm mạc và những ống tuyến tương ứng ở thể này hoạt động phân bào (gián phân) của các tế bào tại chỗ mang tính tự phát riêng lẻ cũng như các ống tuyến tương ứng. Người ta ví như hoạt động của một nhà máy vẫn diễn ra bình thường và tất nhiên quá trình tiết axit (HCl) là không thay đổi .
- Viêm dạ dày mạn toàn thể :
Đặc tính chủ yếu là tổn thương xâm nhiễm rộng trên niêm mạc dạ dày. Tình trạng này kết hợp cùng với việc giảm mạnh các ống tuyến. Biểu hiện với việc bắt đầu teo niêm mạc dạ dày, sự giảm bớt các sản phẩm của lớp tế bào viền và lớp tế bào chính biểu hiện rõ trên lâm sàng bằng tình trạng giảm tiết axit.
- Viêm dạ dày mạn thể teo chưa hoàn toàn:
Các sản phẩm được tạo ra lúc này là không đáng kể. Chiếm ưu thế là các tế bào tiết nhầy. Khả năng tiết axit đã giảm một cách rõ rệt.
- Viêm dạ dày mạn thể teo hoàn toàn: (Tức là các ống tuyến đã biến mất hoàn toàn).
Lúc này toàn bộ niêm mạc dạ dày đã viêm teo. Người ta thấy không có lượng axit nào được tiết ra trong lòng dạ dày cũng như Pepsin.
2.2. Những dạng ít gặp:
Những dạng viêm dạ dày mạn này bao hàm những yếu tố đặc thù riêng của từng loại.
- Viêm dạ dày mạn có chứa bạch cầu
- Viêm dạ dày mạn dạng đậu mùa.
- Viêm dạ dày tăng bạch cầu đặc hiệu hay không đặc hiệu.
- Tăng biệt hoá Lymphoide hay giảm biệt hoá
- Bệnh của Menetrier hay tăng sự phát triển quá mức của tế bào khổng lồ GROSPLIS.
IV. Lâm sàng viêm dạ dày cấp
Viêm dạ dày cấp là phản ứng viêm chỉ hạn chế ở niêm mạc, có đặc tính khởi phát và diễn biến nhanh chóng do tác dụng của các tác nhân độc hại hoặc nhiễm khuẩn ở niêm mạc dạ dày.
1. Nguyên nhân
1.1. Yếu tố ngoại sinh thường gặp:
- Vi khuẩn, virus và độc tố của chúng.
- Thức ăn nóng quá, lạnh quá, khó tiêu, nhai không kỹ hoặc bị nhiễm khuẩn nhiễm độc do tụ cầu, coli, rượu, chè, cafê, mù tạc…
- Thuốc: aspirin, APC, NatriSalicylat, Sulfamid, Corntancyl, Phenylbutazon, Reserpin, Digitalis, KCl…
- Các chất ăn mòn: muối, kim loại nặng (đồng, kẽm ) thuỷ ngân, kiềm, axit sulfuric, axit Chlohydric, Nitrat bạc.
- Các kích thích nhiệt, dị vật.
Các yếu tố nội sinh: Gặp trong các bệnh
- Các bệnh nhiễm khuẩn cấp (cúm, sởi, bạch hầu, thương hàn, viêm phổi, viêm ruột thừa…Tăng áp lực tĩnh mạch cửa, thoát vị hoành).
- U rê máu cao, tăng Thyroxin, tăng đường máu.
- Bỏng, nhiễm phóng xạ (1100r- 2500r), các Stress nặng, chấn thương sọ não, u não, sau phẫu thuật thần kinh, tim, shock, bệnh tim phổi cấp, xơ
- Dị ứng thức ăn: tôm, sò, ốc, hến…
2. Triệu chứng.
2.1. Triệu chứng lâm sàng
Có thể hoàn toàn không có triệu chứng hoặc có thể biểu hiện rầm rộ với các triệu chứng:
- Đau vùng thượng vị dữ dội, cồn cào, nóng rát có khi âm ỉ ậm ạch khó tiêu.
- Buồn nôn hoặc nôn nhiều, ăn xong nôn ngay, nôn hết thức ăn thì nôn ra dịch chua, có khi nôn cả ra máu.
- Lưỡi to, miệng hôi, sốt 39-400
- Gõ vùng thượng vị đau.
- Có thể nôn mửa, truỵ tim mạch
Thông thường người bệnh chán ăn, buồn nôn, đau thượng vị lan toả, thường xuyên có thể sốt cao, bạch cầu tăng cao, tốc độ lắng máu cao.
2.2. Triệu chứng cận lâm sàng
- Chiếu chụp X-quang dạ dày thường không có giá trị: thấy hình ảnh niêm mạc thô, ngoằn ngoèo, bờ cong lớn nham nhở, túi hơi rộng.
- Soi dạ dày thấy 2 loại tổn thương cơ bản:
- Viêm dạ dày cấp, long: Có một phần hoặc toàn thể niêm mạc đỏ rực, bóng láng, có những đám nhầy dầy lỏng. Các nếp niêm mạc phù nề. Niêm mạc kém bền vững, dễ xuất huyết (chấm, ban) vết trợt.
- Viêm dạ dày cấp trợt, loét nông: Trên nền xung huyết, phù nề có những chỗ mất tổ chức thường ở phần dưới thân vị hang vị, đôi khi có vết nứt kẽ dài, ngoằn ngoèo, chạy dọc rãnh hoặc cắt ngang qua niêm mạc, đôi khi là dạng loét trợt (aphte), loét dài hẹp, dễ xuất huyết.
- Dịch vị: tăng tiết dịch, tăng Trong dịch có bạch cầu, tế bào mủ.
- Xét nghiệm máu: bạch cầu tăng, CTBC chuyển trái, tốc độ máu lắng tăng.
3. Chẩn đoán
3.1. Chẩn đoán xác định:
- Lâm sàng: đau thượng vị đột ngột không theo chu kỳ nóng rát.
- X-quang: không thấy hình loét, chỉ thấy niêm mạc thô.
- Soi dạ dày và sinh thiết: thấy tổn thương niêm mạc (viêm dạ dày cấp long hay viêm dạ dày trợt, loét cấp). Mảnh sinh thiết có xâm nhập bạch cầu đa nhân trung tính.
3.2. Chẩn đoán phân biệt:
- Viêm tụy cấp: Amylaza máu và nước tiểu tăng
- Thủng dạ dày: X-quang bụng thấy liềm hơi.
- Viêm túi mật cấp: sốt, sờ thấy túi mật to, siêu âm thành túi mật dầy.
- Cơn đau cấp của loét dạ dày, tá tràng: X-quang dạ dày có ổ loét.
4. Tiến triển, biến chứng
- Quá trình viên diễn ra từ vài giờ đến vài ngày, liền sẹo nhanh, phục hồi hoàn toàn.
- Một số tác giả cho rằng có thể từ viêm dạ dày cấp, nếu bị nhiều đợt có thể chuyển thành viêm mãn, vì niêm mạc bị phá huỷ liên tiếp và có vai trò của cơ chế tự miễn.
5. Điều trị: Chủ yếu là điều trị triệu chứng và bảo vệ niêm mạc.
5.1. Rửa dạ dày
- Có thể rửa dạ dày qua Sonde bằng dung dịch NaOH 2% hâm nóng ở nhiệt độ 37 0C, hoặc rửa bằng dung dịch thuốc tím 0,1% ở 370
- Nhịn ăn 1-2 ngày đầu, sau đó uống nước đường loãng, sữa, cháo, rồi ăn đặc dần (súp mềm).
5.2. Thuốc
- Giảm tiết:
+ Atropin 1/2mg x 1ống/1lần x 3lần/24h tiêm dưới da.
+ Cimetidin 200mg x 1-2 ống/24h tiêm bắp thịt.
- Trung hoà axit:
+ Natribicacbonate 2gr/lần x 3lần/24h
+ Uống dạng dung dịch hoặc dạng viên cùng liều.
- Bảo vệ niêm mạc:
Trymo 120mg x 4viên/ngày, chia 2 lần, trước bữa ăn 1 giờ.
- Nếu do nguyên nhân dị ứng: Dimedron, pipolphen (viên 25mg x 3 lần/ngày ống 2ml (50mg), 1 ống tiêm bắp).
- Nếu có chảy máu: tiêm vitamin K 5mg x 6-12 ống tuỳ mức độ.
- Truyền huyết thanh mặn ngọt để nuôi dưỡng.
- Nếu là bệnh toàn thân: việc điều trị bệnh toàn thân là chủ yếu.
- Hiện nay có xu hướng chẩn đoán viêm dạ dày do một loại xoắn khuẩn có tên là Helicobacter pylory, nên ta dùng kháng sinh kết hợp với thuốc dạ dày (có thể dùng 1- 2-3 kháng sinh tuỳ bệnh nhân).
V. Lâm sàng viêm dạ dày mạn
- Nguyên nhân
Ngoài những dạng đặc biệt và những thể do độc tố viêm dạ dày mạn thường thứ phát sau một số rối loạn tiêu hoá kéo dài hoặc rối loạn các chức năng tiêu hoá. Những nguyên nhân được đề cập là:
Ăn uống
- Nuốt nhiều, nhanh, nhai không kỹ, bữa ăn không đúng giờ giấc.
- Ăn nhiều những thức ăn có nhiều chất hoá học dùng trong nông nghiệp hoặc kỹ nghệ thực phẩm.
- Ăn nhiều gia vị chua cay, uống cafe đặc, uống rượu, hút thuốc lá lâu ngày.
Các yếu tố cơ học, hoá lý (phóng xạ, quang tuyến) vai trò độc hại của một số thuốc (thuốc nhuận tràng dùng kéo dài các thuốc bột kiềm gây trung hoà axit dịch vị quá mức sẽ dẫn đến phản ứng đột biến tăng tiết HCL làm tổn thương niêm mạc dạ dày).
Các yếu tố nhiễm khuẩn gây viêm dạ dày mạn hoặc duy trì viêm dạ dày mạn (đặc biệt cần chú ý các nhiễm khuẩn ở TMH, răng, VFQ mạn). Trong bệnh Biermer thấy có vi khuẩn trong dạ dày (do nồng độ acide thấp trong dịch vị nên vi khuẩn phát triển) vai trò của Helicobacter pylory trong viêm dạ dày mạn và loét hành tá tràng đã đang được chú ý nhiều.
Ngườita thường thấy viêm dạ dày mạn tính xẩy ra cùng với loét dạ dày, loét hành tá tràng, bệnh đại tràng chức năng, táo bón, nhiễm khuẩn ruột, túi mật viêm, trào ngược dịch mật vào dạ dày, viêm miệng nối dạ dày – hỗng tràng, ung thư dạ dày.
Suy dinh dưỡng, thiếu sắt, thiếu B12, yếu tố nội sinh giảm, một số thiếu hụt không đặc hiệu như thiếu acide folic, vitamin C, vitamin PP, protein.
- Rối loạn nội tiết: suy tuyến yên, bệnh Hasimoto, thiểu năng cận giáp, bệnh Addison, bệnh đái đường.
- Dị ứng: một số bệnh ngoài da (mày đay, eczema, lichen) hoặc do ăn uống.
- Yếu tố miễn dịch: mới đây phát hiện thấy có các kháng thể kháng tế bào thành, kháng yếu tố nội Song ý nghĩa bệnh lý chưa rõ có thể chỉ là bằng chứng của sự tấn công đã làm biến chất của kháng nguyên, tế bào có vai trò quan trọng trong việc gây ra hoặc duy trì các tổn thương của viêm dạ dày mạn.
- Các rối loạn tâm lý, thần kinh thực vật: có thể gây viêm dạ dày và rối loạn tiêu hoá.
- Yếu tố di truyền: thấy rõ hơn cả trong bệnh Biermer (hấp thụ B12 kém).
Dù cho nguyên nhân nào thì viêm dạ dày cũng chỉ là hậu quả của các tấn công liên tiếp vào niêm mạc dạ dày, song cơ chế sâu xa chưa chắc chắn.
2. Triệu chứng:
2.1. Lâm sàng:
- Không có dấu hiệu lâm sàng đặc trưng của viêm dạ dày mạn. Bệnh nhân có những rối loạn cơ năng tương tự như trong rối loạn tiêu hoá xẩy ra sớm sau khi ăn, nhất là sau bữa ăn trư
- Cảm giác nặng bụng, ợ hơi, nhức đầu, mặt đỏ, cảm giác đắng miệng vào buổi sáng, buồn nôn, nôn, chán ăn, táo lỏng thất thường.
- Nóng rát vùng thượng vị xuất hiện sau hoặc trong khi ăn, đặc biệt rõ sau khi ăn uống một số thứ: bia, rượu, gia vị cay chua hoặc ngọt. Sau ăn mỡ xuất hiện nóng rát có thể là do trào ngược dịch mật vào dạ dày. Có một số trường hợp nóng rát xuất hiện muộn sau bữa ăn.
- Đau vùng thượng vị: không đau dữ dội, thường chỉ là cảm giác khó chịu, âm ỉ thường xuyên tăng lên sau khi ăn.
- Khám thực thể: tình trạng gầy đi chút ít hoặc bình thường. Da khô tróc vảy, có vết ấn của răng trên rìa lưỡi, lở loét, chảy máu lợi. Lưỡi bự trắng. Đau tức vùng thượng vị khi gõ hoặc ấn sâu.
2.2. Cận lâm sàng
- X-quang: có hình ảnh các niêm mạc thô không đồng đều, bờ cong lớn nham nhở hình răng cư
- Nội soi dạ dày: phát hiện được các thể:
- Viêm long: thường có tăng tiết, niêm mạc xung huyết phù nề, đôi khi xung huyết lốm đốm.
- Viêm phì đại: ngoài kiểu viêm dạ dày phì đại thực thụ (nếu niêm mạc thô to) còn có thể nổi cục, thể khảm, thể polype, thể giả
- Viêm dạ dày thể loét trợt: các tổn thương niêm mạc hình tròn, nông, có bờ rõ.
- Viêm dạ dày teo: Mới đầu niêm mạc phẳng không mượt, về sau mất dần nếp, teo, nhạt màu, có mạch máu nổi.
Sinh thiết dạ dày:
- Viêm dạ dày mạn thể nông: Lớp đệm xung huyết phù nề, xâm nhiễm tế bào viêm, tróc biểu mô. Các tuyến vẫn bình thường về số lượng và hình thái.
- Thể viêm teo dạ dày: Nhiều bạch cầu trong tổ chức đệm. Giảm số lượng tuyến và các tuyến teo nhỏ.
Nếu các tế bào tuyến của dạ dày có hình thái giống tế bào tuyến của ruột (loạn sản ruột) thì đó là thể nặng của tuyến teo dạ dày.
- Xét nghiệm dịch vị:
- Trong viêm dạ dày nhẹ: nồng độ HCl giảm, nhưng khối lượng dịch tiết bình thường hoặc hơi tăng.
- Trong viêm teo dạ dày: lượng dịch tiết và nồng độ HCl giảm nhiều dần tiến tới vô
3. Chẩn đoán:
Chẩn đoán xác định viêm dạ dày mạn chủ yếu dựa vào kết quả nội soi, sinh thiết kết hợp lấy dịch vị, xét nghiệm.
- Chẩn đoán dễ khi lâm sàng, nội soi, sinh thiết phù hợp.
- Chẩn đoán khó khi lâm sàng, nội soi, sinh thiết không phù hợp.
4. Tiến triển- Biến chứng
4.1. Tiến triển:
Viêm dạ dày mạn tiến triển từ từ, hình thái niêm mạc thay đổi dần từ viêm phì đại đến viêm teo (thể teo đơn thuần, thể teo có loạn sản).
4.2. Biến chứng:
- Ung thư dạ dày.
- Xuất huyết tiêu hoá.
- Viêm quanh dạ dày tá tràng.
- Viêm túi mật mạn, viêm tuỵ mạn.
5. Điều trị:
5.1. Chế độ ăn uống:
Ăn chậm, nhai kĩ, ăn những loại thức ăn dễ tiêu, nấu chín kĩ, khoảng cách giữa các bữa ăn hợp lí. Tránh loại thức ăn nhiều chất xơ, quá nóng, quá lạnh hoặc cứng rắn. Kiêng các chất cay, chua, mỡ rán, rượu, cafe, thuốc lá.
5.2. Thuốc:
- Phải thận trọng khi dùng thuốc, tránh dùng các loại thuốc độc hại cho dạ dày nhất là khi phải dùng thuốc kéo dài.
- Khi phải cho các thuốc: Corticoid, Resecpin… thì nên dùng các thuốc băng se niêm mạc.
- Thuốc băng se niêm mạc:
Smecta gói 3,925 gr x 3 gói/ ngày uống trước hoặc giữa bữa ăn
- Thuốc chống co thắt, ức chế tiết dịch:
Atropin 1/4mg x 1 ống/ 24h tiêm dưới da. Gastozepin viên 25 mg x 2v/ ngày uống trước bữa ăn.
- Thuốc an thần (không dùng kéo dài) Seduxen 5mg x 2v/ ngày (sáng, tối). Meprobamat 0,4 x 1v/ngày (tối).
- Kháng sinh (khi có nhiễm khuẩn, viêm miệng nối). Ampicilin 0,25 x 4-6v/24h một đợt 7-10 ngày. Flagyl 0,25 x 4-6v/24h một đợt 7-10 ngày.
- Nếu có giảm toan thì dùng:
HCl 10% x 30 giọt và Pepsin 0,2gr: trộn lẫn trong 100ml nước ngày uống 2-3 lần trong bữa ăn. Hoặc dùng các men tiêu hoá.
- Vitamin B,
- Trong thiếu máu: Fe, B12.
5.3. Phải điều trị kịp thời các bệnh kết hợp nếu có như:
+ Viêm nhiễm ở răng, miệng, tai mũi họng.
+ Viêm đại tràng, chống táo bón.
+ Điều trị rối loạn thần kinh thực vật.
+ Tẩy giun sán.
