Xuất huyết tiền phòng là một biểu hiện thường gặp của chấn thương đụng giập. Đa số các trường hợp, máu tự tiêu đi. Nhưng có một số trường hợp có thể xuất hiện biến chứng. Vì có thể có biến chứng nên xuất huyết tiền phòng cần được theo dõi cẩn thận.
Mục lục
Sinh lý bệnh.
– Cơ chế chấn thương.
Chấn thương đụng giập gây căng giãn các tổ chức ở vùng rìa, căng giãn củng mạc ở vùng xích đạo, màn chắn mống mắt thể thủy tinh bị dị lệch về phía sau, nhãn áp tăng cao, tổ chức ở gần góc tiền phòng bị xé rách. Hầu hết các xuất huyết tiền phòng là do rách mặt trước thể mi gây vỡ vòng động mạch lớn, các nhánh hắc mạc hồi quy hoặc các tĩnh mạch thể mi. Xấp xỉ 15% xuất huyết tiền phòng là do vỡ các động mạch mống mắt, bong thể mi hay đứt chân mống mắt.
Những nguyên nhân hiếm gặp hơn gồm các tân mạch mống mắt, xuất huyết dịch kính, chấn thương xuyên, các khối u nội nhãn (retinoblastoma, u hắc tố ác tính, các khối u di căn, u mỡ hạt bẩm sinh), rối loạn các yếu tố đông máu hay đặt thể thủy tinh nhân tạo.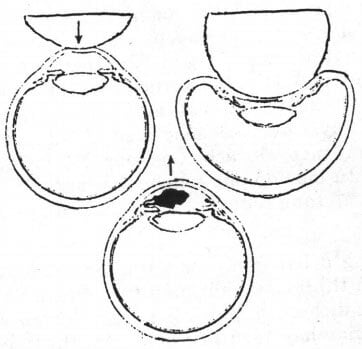
Hình 22.5. Lực ép lên nhãn cầu gây vỡ mạch và xuất huyết tiền phòng.
Các dấu hiệu ở mắt khác kèm theo
– Lùi góc tiền phòng (xảy ra với thể mi, các thớ sợi cơ dọc tách ra khỏi các thớ sợi cơ vòng) là hiện tượng thường xảy ra trong xuất huyết tiền phòng. Mức độ lùi góc không có liên quan với mức độ xuất huyết hay mức độ tăng nhãn áp. Lùi góc càng nhiều thì tỷ lệ tăng nhãn áp xảy ra về sau càng cao. Thể mi bị bong ra khỏi chỗ bám củng mạc của nó là hiện tượng hiếm gặp, nếu có thì thường dẫn đến nhãn áp hạ sau chấn thương.
– Viêm mống mắt do chấn thương đôi khi xảy ra trong xuất huyết tiền phòng.
Sắc tố từ mống mắt tan rã ra có thể rải rác trên nội mô giác mạc và phủ lên vùng bè. Có khi có teo mống mắt và vòng Vossius (biểu mô sắc tố ở vùng đồng tử bị ép dính lên mặt trước thể thủy tinh).
– Đôi khi có giãn đồng tử do đứt cơ co đồng tử. Ngược lại, nếu đồng tử co thì phải cẩn thận kiểm tra xem có viêm mống mắt đi kèm hay không. Có thể có đứt chần mống mắt. Thường có trợt biểu mô giác mạc trong chấn thương đụng giập, cần lưu ý xem có vỡ nhãn cầu đi kèm xuất huyết tiền phòng hay không. Vỡ nhãn cầu hay xảy ra ở vùng rìa giác củng mạc (vết rách song song với xích đạo) hay ở đầu các cơ trực (vết rách vuông góc với vùng rìa), khi đó thường đi kèm với các dấu hiệu khác như phù nề kết mạc, xuất huyết dưới kết mạc, tiền phòng sâu, nhãn áp hạ, soi đáy mắt thấy mép vết rách củng mạc. Nội mô giác mạc có thể bị tổn thương từ mức độ phù nề cho đến mức độ thấm máu (nhất là khi nhãn áp tăng cao). Thể thủy tinh có thể bị đục hay bị lệch.
Các tổn thương ở bán phần sau thường là nguyên nhân chính gây ra giảm thị lực sau khi máu tiền phòng đã tiêu hết. Có thể xuất huyết dịch kính, phù võng mạc, lỗ rách võng mạc, xuất huyết võng mạc hay rách hắc mạc. Teo thị thần kinh có thể là hậu quả của chấn thương hay tăng nhãn áp.
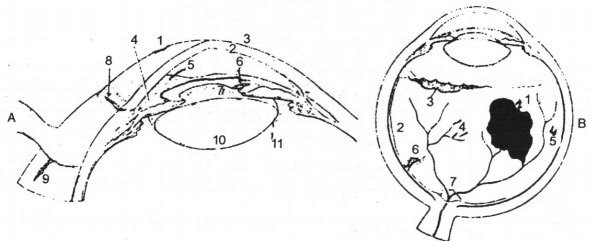
Hình 22.6. Các tổn thương đi kèm xuất huyết tiền phòng. A 1. Trợt giác mạc; 2. Tổn hại nội mô kèm với thấm máu giác mạc; 3. Lùi góc tiền phòng; 4. Bong thể mi; 5. Đứt chân mống mắt; 6. Rách cơ co đồng tử; 7. Vòng Vossius; 8. Vỡ giác củng mạc;9. Vỡ củng mạc; 10. Đục thể thủy tinh; 11. Lệch thể thủy tinh. B – 1. Xuất huyết dịch kính; 2. Phù võng mạc; 3. Đứt chân võng mạc; 4. Xuất huyết võng mạc; 5. vết rách võng mạc hình móng ngựa; 6. Rách hắc mạc; 7. Tổn thương thị thần kinh.
Máu chảy ra từ một mạch máu bị vỡ được cầm là do áp lực nội nhãn, co mạch, và hiện tượng tạo nút fibrin/tiểu cầu.
Cục máu đông trong tiền phòng được bao bọc trong một màng, màng này dính chặt vào các tổ chức xung quanh. Máu đông có thể đóng khuôn lại thành một khối hai thuỳ, một thuỳ nằm ở ngoài tiền phòng, một thuỳ nằm ở hậu phòng.
Cục máu đông thường ổn định sau 4-7 ngày.
Thủy dịch có khả năng làm tan rã cục máu đông rất cao. Plasminogen được chuyển thành plasmin có tác dụng làm tan rã cục máu đông.
Các hồng cầu tự do và các sản phẩm thoái hoá từ fibrin thoát ra ngoài qua vùng bè. Mống mắt có khả năng hấp thụ ít.
Khám mắt
Cần loại trừ khả năng có vỡ nhãn cầu.
Để tiện so sánh giữa các lần khám với nhau, cần phải mô tả một cách chi tiết, sử dụng milimét để mô tả độ cao của xuất huyết hay mô tả xuất huyết chiếm bao nhiêu phần trăm của tiền phòng hay xuất huyết đi từ mấy giờ đến mấy giờ. cần phân biệt phần có cục máu đông với phần không có cục máu đông.
Các hồng cầu tự do được định lượng bằng ký hiệu 1+ đến 4 +. Khám cẩn thận có thể xác định được vị trí chảy máu. Đánh giá xuất huyết tái phát bằng cách dựa vào có một lốp màu đỏ tươi phủ trên một cục máu đông màu đỏ xẫm và máu tiền phòng nhiều lên.
Xét nghiệm cận lâm sàng
Nếu có tiền sử chảy máu kéo dài cần xét nghiệm chức năng gan, thời gian thromboplastin từng phần, số lượng tiểu cầu, thời gian máu chảy – máu đông.
Điều trị nội trú hay điều trị ngoại trú
– Điều trị nội trú có ưu điểm là theo dõi được dễ dàng, phát hiện sớm các biến chứng, theo dõi được chế độ thực hiện y lệnh nhưng giá thành cao.
Hiện nay chưa có nghiên cứu nào nêu rõ sự khác biệt giữa điều trị nội trú với điều trị ngoại trú.
– Phương pháp điều trị hỗ trợ.
Có tác giả cho rằng cần băng kín hai mắt và bất động tại giường. Theo nhiều người không có khác biệt về kết quả lâm sàng giữa bất động hoàn toàn tại giường với vận động nhẹ nhàng. Băng cả hai mắt chỉ làm cho bệnh nhân thêm lo lắng, đặc biệt là rất bất tiện với trẻ nhỏ. Không nhất thiết phải hạn chế đọc sách.
Dùng thuốc an thần nhẹ. Bệnh nhân nằm đầu cao 30o để cho máu lắng xuống dưới, quan sát đáy mắt được dễ dàng hơn.
– Điều trị bằng thuốc:
Dùng thuốc co đồng tử, thuốc giãn đồng tử liệt thể mi, các thuốc làm tiêu sợi fibrin, estrogen, corticosteroid và nhiều loại thuốc khác, nhưng kết quả mang lại rất khác nhau theo quan điểm của mỗi tác giả.
– Các thuốc liệt thể mi và các thuốc gây co đồng tử.
Tra thuốc giãn đồng tử liệt thể mi làm cho bệnh nhân dễ chịu hơn nhất là khi có viêm mống mắt, giúp cho khám đáy mắt được dễ dàng hơn. Không nên tra thuốc co đồng tử vì nguy cơ làm viêm mống mắt nặng thêm.
– Các steroid
Tra steroid tại chỗ có tác dụng làm nhẹ bơt khó chịu do viêm mống mắt gây ra. về việc sử dụng steroid toàn thân thì có nhiều quan điểm khác nhau.
Một số tác giả thì cho rằng steroid toàn thân có tác dụng làm ổn định cục máu đông, tránh nguy cơ chảy máu trở lại. Theo nhiều người thì lại cho rằng kết quả điều trị mang lại không rõ ràng, vì steroid dùng đường toàn thân có nhiều biến chứng nên để dành cho những trường hợp đặc biệt thì hơn.
– Các thuốc chống tiêu sợi fibrin.
Các thuốc chống tiêu sợi fibrin như aminocaproid acid, tranexamic được đưa vào điều trị do có tác dụng chống chảy máu tái phát. Vì thủy dịch có tác dụng tiêu cục fibrin càng lâu, mạch máu bị tổn thương càng có thời gian để liền sẹo.
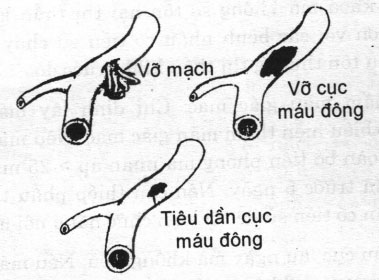 Hình 22.7. Các thuốc chống tiêu fibrin làm ổn định cục máu đông và tạo điều kiện cho mạch máu bị tổn thương liền sẹo
Hình 22.7. Các thuốc chống tiêu fibrin làm ổn định cục máu đông và tạo điều kiện cho mạch máu bị tổn thương liền sẹo
+ Aminocaproic acid (Amicar) là chất ức chế cạnh tranh với chất chuyển plasminogen
Các thuốc chống tiêu fibrin loại tra mắt: Có tác giả cho rằng nên sử dụng aminocaproic loại tra mắt để làm giảm nguy cơ chảy máu tái phát (vốh hay xảy ra nếu dùng thuốc đường toàn thân).
+ Các thuốc tiêu fibrin. Hiện nay có nhiều người quan tâm đến thuốc hoạt hoá plasminogen tổ chức để điều trị xuất huyết tiền phòng và xuất huyết dịch kính. Thuốc này có thể được chỉ định khi có máu cục lớn trong tiền phòng dễ gây bít góc tiền phòng hay thấm máu giác mạc.
– Phẫu thuật điều trị xuất huyết tiền phòng do chấn thương.
+ Chỉ định can thiệp phẫu thuật:
Các tiêu chuẩn về nhãn áp: Với nhãn áp > 50 mm Hg, bệnh nhân có thể chịu được trong 5 ngày với điều trị nội khoa. Với nhãn áp > 35 mm Hg, bệnh nhân có thể chịu được 7 ngày với điều trị nội khoa mà không sợ tổn hại thị thần kinh. Nên can thiệp sớm hơn với các bệnh nhân có tiền sử chảy máu kéo dài hay có tiền sử tổn thương thị thần kinh trước đó.
Thấm máu giác mạc: Chỉ định lấy máu trong tiền phòng khi có biểu hiện thấm máu giác mạc. Nếu máu chiếm toàn bộ hay gần toàn bộ tiền phòng mà nhãn áp > 25 mm Hg thì cần can thiệp sớm trước 5 ngày. Nên can thiệp phẫu thuật sớm với các bệnh nhân có tiền sử dễ rối loạn chức năng nội mô giác mạc.
Máu cục lâu ngày mà không tiêu: Nếu máu cục lớn tồn tại quá 10 ngày mà không tiêu, có nguy cơ tạo dính góc tiền phòng thì cần phẫu thuật. Nếu máu quá nhiều chiếm toàn bộ tiền phòng không tiến triển sau 5 ngày thì cần phải phẫu thuật tháò máu.
+ Các kỹ thuật can thiệp phẫu thuật
Mở tiền phòng và rửa tiền phòng: Đây là cách đơn giản nhất và an toàn nhất hay được áp dụng. Có thể lấy sạch máu và làm hạ nhãn áp với cách này. Nếu chảy máu tái phát hay nhãn áp tăng thì có thể mổ lại dễ dàng.
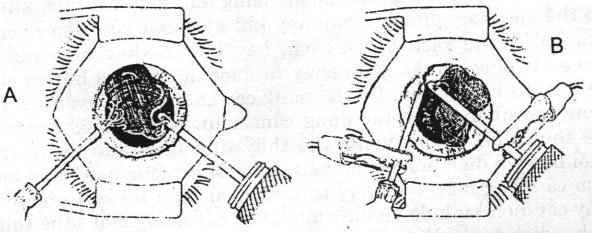
Hình 22.8. Kỹ thuật rửa tiền phòng (nhìn từ phía phâu thuật viên). A. hai đường mở giác mạc dài 2 mm ở phía mũi và ở phía thái dương, có thể mở rộng đường rạch khi thấy cần thiết phải đưa dụng cụ vào sâu trong tiền phòng. B. Lấy máu cục qua đường rạch giác mạc rộng: Nếu máu cục quá lớn thì cần mở rộng đường rạch giác mạc, rửa tiền phòng và cắt mống mắt chu biên. Kiểu phẫu thuật này dễ có nguy cơ mống mắt, thể thủy tinh và dịch kính trào ra cùng cục máu đông. Có tác giả đề nghị sử dụng đầu lạnh đông để lấy máu cục qua
đường rạch giác mạc.
Một bên đưa kim dẫn nước muối sinh lý vào trong tiền phòng, bên kia dùng phanh ấn nhẹ lên mép đường rạch kia để cho máu thoát ra. C- Nếu làm như vậy mà không lấy được sạch máu thì mở rộng một đường rạch để đưa đầu máy cắt dịch kính (sử dụng chế độ rửa hút) vào. D- Còn sót ít máu không cần phải lấy hết. Khâu đóng lại hai đường mở giác mạc.
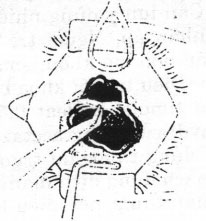
Hình 22.9. Lấy cục máu qua đường rạch giác mạc
Cắt máu cục trong tiền phòng bằng đầu máy cắt dịch kính: Có thể áp dụng phương pháp này khi kỹ thuật rửa tiền phòng qua hai đường rạch bị thất bại, hay khi có chảy máu nhiều trong lúc phẫu thuật. Máu chảy ra được liên tục và hút ra cho tới mức tự nó cầm lại. Có thể nâng cao chai dịch truyền lên để nâng cao nhãn áp có tác dụng cầm máu. Nếu mắt không còn thể thủy tinh hay có mang thể thủy tinh nhân tạo thì có thể phối hợp với điện đông cầm máu. Nếu tổn thương quá nặng bao gồm cả mống mắt, thể thủy tinh và dịch kính thì sử dụng đầu máy cắt dịch kính để vừa lấy máu, vừa cắt mống mắt – thể thủy tinh – dịch kính. Vì rạch trên giác mạc được tôn trọng, có thể phẫu thuật lỗ rò sau này khi cần thiết.
– Biến chứng của xuất huyết tiền phòng.
+ Chảy máu tái phát.
Chảy máu thứ phát là do cục máu đông tiêu đi quá sớm trước khi vết thương thành mạch liền sẹo. Chảy máu tái phát thường có tiên lượng xấu vì nguy cơ tăng nhãn áp rất cao, thấm máu giác mạc hay dính góc tiền phòng. Dùng nhiều aspirin cũng có thể là nguyên nhân gây chảy máu tái phát. Thái độ xử lý tuỳ thuộc vào nhãn áp, có thấm máu giác mạc hay không.
+ Glôcôm
Nhãn áp tăng có thể xuất hiện sớm hay muộn. Nhãn áp tăng có thể là do hồng cầu, tiểu cầu, fibrin gây bít góc tiền phòng hay do chấn thương gây tổn hại hệ thống ống dẫn thủy tinh ống dẫn thủy dịch, cần lưu ý dùng nhiều cortison cũng là nguyên nhân gây tăng nhãn áp. Người trẻ có khả năng chịu đựng được nhãn áp cao lâu hơn mà không mà không sợ nguy cơ gây tổn hại thị thần kinh. Điều trị nội khoa bằng thuốc tra mắt kháng cảm thụ bêta (tra timolol maleat 0,5% 2 lần/ngày) và kháng men carbonic anhydrase (uống acetazolamid 250mg mg 4 lần /ngày). Nếu cần sử dụng thuốc ưu trương (uống glyceron 2ml/kg hay truyền tĩnh mạch dung dịch mannitol 20%, 2ml / kg trong 30 phút). Có thể phẫu thuật nếu điều trị nội khoa không có kết quả.
Nếu nhãn áp tăng xuất hiện muộn, có thể là do dính sau gây mống mắt và gây hình múi cà chua, glôcôm do tế bào khổng lồ làm bít góc tiền phòng hay do lùi góc tiền phòng Điều trị sẽ được bàn đến sau.
+ Thấm máu giác mạc.
Thấm máu giác mạc thường xuất hiện trong xuất huyết tiền phòng nhiều, cục máu đông trong tiền phòng lâu ngày, nhãn áp tăng hay nội mô giác mạc bị tổn thương. Hình ảnh giải phẫu bệnh cho thấy các sản phẩm thoái hoá của hồng cầu và hemosiderin thấm vào các giác mạc bào. Khám lâm sàng thấy có những hạt nhỏ màu vàng trong nhu mô giác mạc phía sau, không thấy rõ cấu trúc dạng sợi của nhu mô khi để đèn ở độ phóng đại cao. Nếu thấy có thấm máu giác mạc, cần chỉ định tháo máu và rửa tiền phòng. Nói chung thấm máu giác mạc thường tự lui sau nhiều tháng hay nhiều năm mà không cần phải ghép giác mạc. Giác mạc trong gần từ chu biên vào trung tâm. Ghép giác mạc sớm được chỉ định với nhóm có nguy cơ nhược thị hoặc với một số trường hợp đặc biệt.
