Co giật là một cơn bộc phát do hoạt động bất thường quá mức hay đồng bộ của các neuron trong não bộ. Động kinh được chẩn đoán khi có những cơn co giật tái diễn mạn tính, dưới dạng một quá trình.
Tiếp cận bệnh nhân Co giật
Phân loại co giật: Điều này là cần thiết để chẩn đoán, điều trị và tiên lượng (Bảng 193-1). Co giật gồm cục bộ và toàn thể: co giật cục bộ bắt nguồn trong mạng lưới giới hạn một bên bán cầu não bộ, và co giật toàn thể bao gồm những mạng lưới được phân bố ngang giữa hai bán cầu. Co giật cục bộ được mô tả có hay không những đặt tính về rối loạn nhận thức phụ thuộc vào sự xuất hiện của việc suy giảm nhận thức.
Co giật toàn thể có thể xảy ra như là rối loạn nguyên phát hay thứ phát từ co giật cục bộ toàn thể hoá.
Cơn co cứng – co giật (cơn lớn) gây mất ý thức đột ngột, mất kiểm soát tư thế, và co cứng cơ làm cắn chặt răng và cứng cơ duỗi (pha co cứng), sau đó là cơn giật cơ nhịp nhàng (pha co giật). Cắn lưỡi, tiểu dầm có thể xảy ra trong lúc co giật. Ý thức phục hồi từ từ vài phút đến vài giờ. Đau đầu và rối loạn là hiện tượng thường gặp sau đột quỵ.
Cơn vắng ý thức (cơn nhỏ) đột ngột, mất ý thức thoáng qua mà không mất kiểm soát tư thế. Cơn ít khi kéo dài hơn 5-10 giây nhưng xảy ra nhiều lần trong ngày. Triệu chứng vận động nhỏ thường phổ biến, trong khi vận động tự động phức tạp và co giật thì không. Những loại co giật toàn thể khác gồm co cứng, mất trương lực, và giật cơ.
Nguyên nhân: Kiểu co giật và tuổi Bệnh nhân cung cấp những thông tin quan trọng để xác định nguyên nhân (Bảng 193-2).
ĐÁNH GIÁ LÂM SÀNG
Bệnh sử chi tiết thì cần thiết vì chẩn đoán co giật và động kinh thường chỉ dựa trên nền tảng lâm sàng. Những chẩn đoán phân biệt (Bảng 193-3) bao gồm ngất hay co giật tâm lý (giả co giật). Khám tổng quát gồm tìm kiếm chỗ nhiễm trùng, chaasn thương, độc chất, bệnh hệ thống, bất thường thần kinh da, và bệnh mạch máu. Nhiều thuốc giảm ngưỡng co giật (Bảng 193-4). Bất đối xứng khi khám thần kinh gợi ý u não, đột quỵ, chấn thương, hay những sang thương khu trú khác. Sơ đồ tiếp cận trình bày ở Hình 193-1.
CẬN LÂM SÀNG
Xét nghiệm máu được chỉ định để nhận biết những nguyên nhân chuyển hoá thường gặp của co giật như bất thường điện giải, đường, calcium, magie, bệnh gan hay thận.Theo dõi chất độc trong máu và nước tiểu được thực hiện khi không một chất lắng động được tìm thấy. Chọc dịch não tuỷ được chỉ định nếu có bất cứ nghi ngờ nhiễm trùng hệ thần kinh trung ương như viêm màng não, viêm não; điều này bắt buộc ở BN HIV, thậm chí là khi không có mặt những triệu chứng của nhiễm trùng
BẢNG 193-1 PHÂN LOẠI CO GIẬT
1. Co giật cục bộ
(Có thể được mô tả có đặc tính vận động, cảm giác, tự động, nhận thức và các đặc tính khác)
2. Co giật toàn thể
a. Cơn vắng
Điển hình
Không điển hình
b. Co cứng – co giật
c. Co giật
d. Co cứng
e. Mất trương lực
f.Giật cơ
3. Có thể cục bộ, toàn thể, hay không rõ
Những cơn động kinh
Điện não đồ (EEG)
Tất cả Bệnh nhân nên được thực hiện điện não đồ càng sớm càng tốt, là đo hoạt động điện của não bằng cách ghi lại từ những điện cực đặt trên đầu. Xuất hiện hoạt động điện co giật trong khi co giật, vd: bất thường, lặp lại, hoạt động nhịp nhàng có khởi phát và kết thúc đột ngột, rõ ràng thành lập chẩn đoán. Tuy nhiên, không có hoạt động điện co giật thì không thể loại trừ rối loạn co giật. EEG luôn bất thường trong suốt cơn co cứng-co giật toàn thể. Theo dõi liên tục trong thời gian dài có thể được yêu cầu để có được EEG bất thường. EEG có thể cho thấy bất thường sóng điện trong lúc co giật giúp hỗ trợ cho việc chẩn đoán động kinh và có lợi cho việc phân loại co giật, lựa chọn thuốc chống co giật và tiên lượng.
Hình ảnh học não bộ
Tất cả Bệnh nhân co giật lần đầu không giải thích được nên cần thực hình chụp não bộ (MRI hay CT) để tìm ra những cấu trúc bất thường nằm bên dưới; ngoại lệ duy nhất có thể là trẻ em có tiền căn rõ ràng và khám lâm sàng gợi ý lành tính, rối loạn co giật toàn thể như là cơn vắng ý thức. Những phương tiện MRI gần đây có độ nhạy cao trong việc phát hiện những bất thường của cấu trúc vỏ, gồm thiểu dưỡng hồi hải mã do xơ hoá giữa thuỳ thái dương, và bất thường của neuron vỏ chuyển đến.
BẢNG 193-2 NGUYÊN NHÂN CO GIẬT
| Sơ sinh (<1 tháng) | Thiếu máu, thiếu oxy bào thai Xuất huyết nội sộ, chấn thương Nhiễm trùng CNS cấp Rối loạn chuyển hoá (hạ đường huyết, hạ calci máu, hạ magie máu, thiếu pyridoxine) Ngưng dùng thuốc Rối loạn phát triển Rối loạn di truyền |
| Nhũ nhi và trẻ em (>1 tháng và <12 tuổi) | Co giật do sốt Rối loạn di truyền (chuyển hoá, thoái hoá, hội chứng co giật nguyên phát) Nhiễm trùng CNS Rối loạn phát triển Chấn thương Vô căn |
| Dậy thì (12–18 tuổi) | Chấn thương Rối loạn di truyền Nhiễm trùng U não Dùng thuốc cấm Vô căn |
| Thanh nhiên (18–35 tuổi) | Chấn thương Cai rượu Dùng thuốc cấm U não Vô căn |
| Trung niên, lớn tuổi (>35 tuổi) | Bệnh mạch máu nhỏ U não Cai rượu Rối loạn chuyển hoá (ure máu, suy gan, bất thường điện giải, hạ đường huyết, tăng đường huyết) Bệnh Alzheimer và bệnh thoái hoá CNS khác Vô căn |
BẢNG 193-3 CHẨN ĐOÁN PHÂN BIỆT CO GIẬT
Ngất
Phản xạ TK X
Loạn nhịp tim
Bệnh van tim
Suy tim
Hạ huyết áp tư thế
Rối loạn tâm lý
Co giật tâm lý
Tăng thông khí
Hốt hoảng
Rối loạn chuyển hoá
Quên do rượu
Chứng cuồng sảng rượu
Hạ đường huyết
Thiếu oxy mô
Chất nghiện tác động TK (vd: thuốc gây ảo giác)
Đau nửa đầu
Do rối loạn (”confusional”)
Liên quan ĐM nền
Cơn thiếu máu não thoáng qua (TIA)
TIA ĐM nền
Rối loạn giấc ngủ
Chứng ngủ rũ/mất trương lực
Giật cơ khi ngủ lành tính
Rối loạn vận động
Máy cơ
Giật cơ không động kinh
Múa giật múa vờn kịch phát
Những quan tâm đặc biệt ở trẻ em
Cơn ngắn ngưng thở
Đau nửa đầu với đau bụng tái diễn
và ói chu kỳ
Chóng mặt kịch phát lành tính
Ngưng thở
Kinh sợ ban đêm
Mộng du
ĐIỀU TRỊ Co giật và Động kinh
- Quản lý co giật cấp
Bệnh nhân nên được đặt nằm nghiêng một bên để tránh hít sặc
Que đè lưỡi hay những vật khác không nên lấy ra khi răng siết chặt.
Đặt mặt nạ dưỡng khí.
Hồi phục các rối loạn chuyển hoá (vd: hạ đường huyết, hạ natri máu, hạ calci máu, cai rượu và thuốc) nên thực hiện nhanh chóng và chính xác.
Điều trị tình trạng co giật.
• Mục tiêu điều trị là chấm dứt cơn co giật hoàn toàn mà không có tác dụng phụ khi sử dụng một thuốc điều trị và thời gian uống thuốc phù hợp cho từng BN.
– Nếu không hiệu quả, thuốc nên tăng đến liều dung nạp tối đa, chủ yếu dựa vào đáp ứng lâm sàng hơn là lượng thuốc trong máu.
– Nếu vẫn không hiệu quả, thuốc thứ hai được sử dụng, và khi khống chế được co giật, thuốc thứ nhất giảm liều từ từ. Một vài BN cần liệu pháp đa liều với hai hay nhiều thuốc, mặc dù đơn liều là mục tiêu.
– BN chắc chắn động kinh (vd động kinh thuỳ trán) thường kháng điều trị nội và phẫu thuật cắt bỏ vùng co giật là có ích.
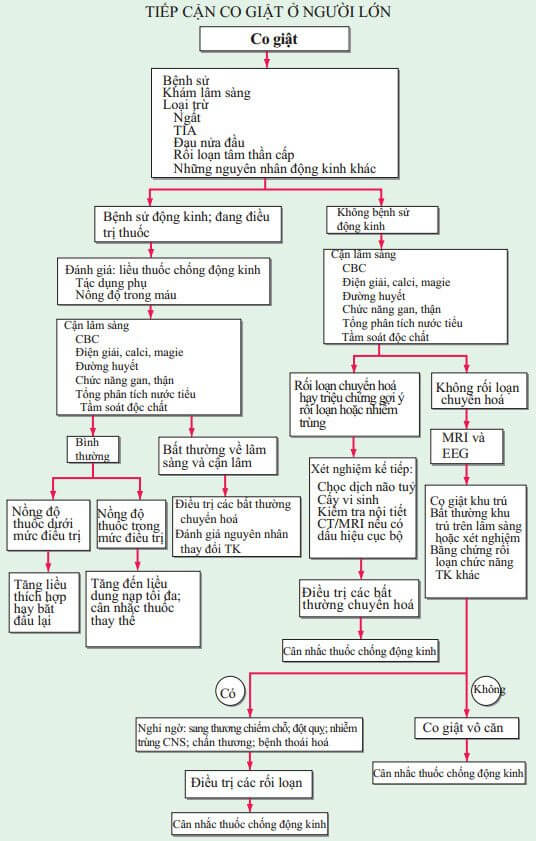
HÌNH 193-1 Đánh giá co giật ở người lớn. CBC, đếm TB máu toàn bộ; CNS, hệ thần kinh trung ương
BẢNG 193-5 LIỀU VÀ TÁC DỤNG PHỤ CỦA THUỐC CHỐNG ĐỘNG KINH THƯỜNG DÙNG
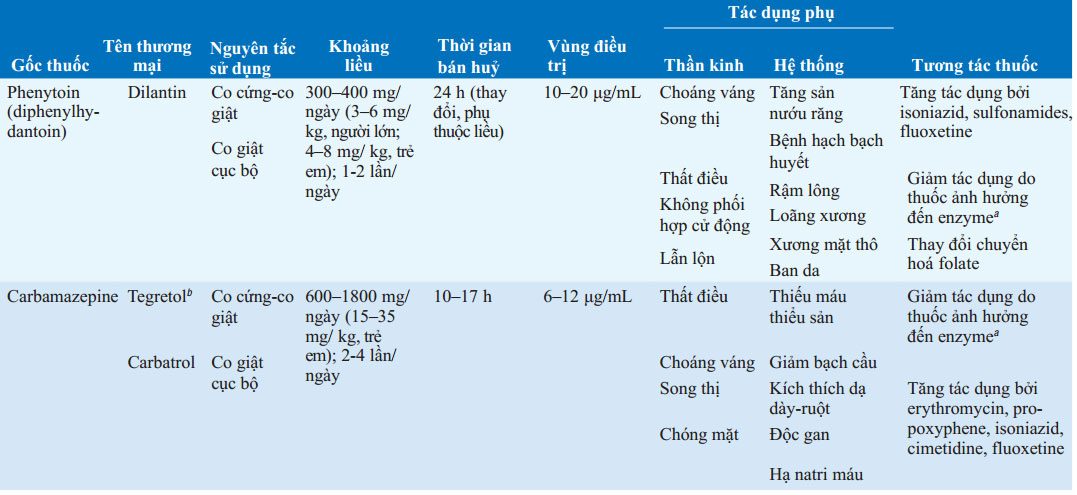
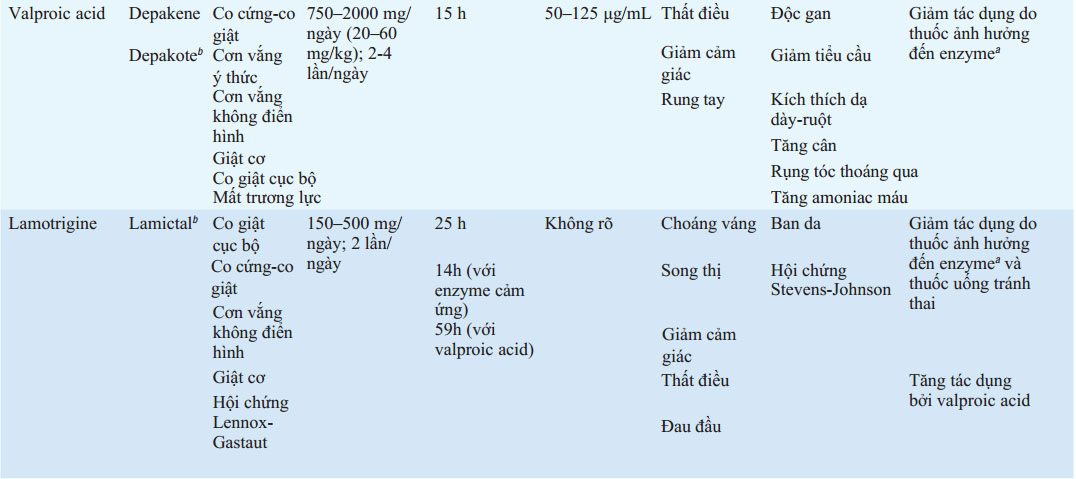
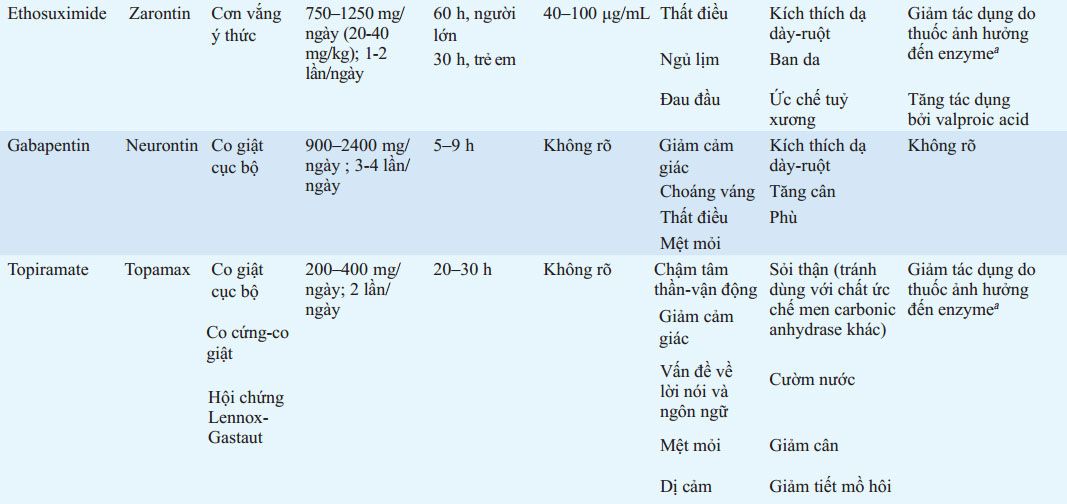
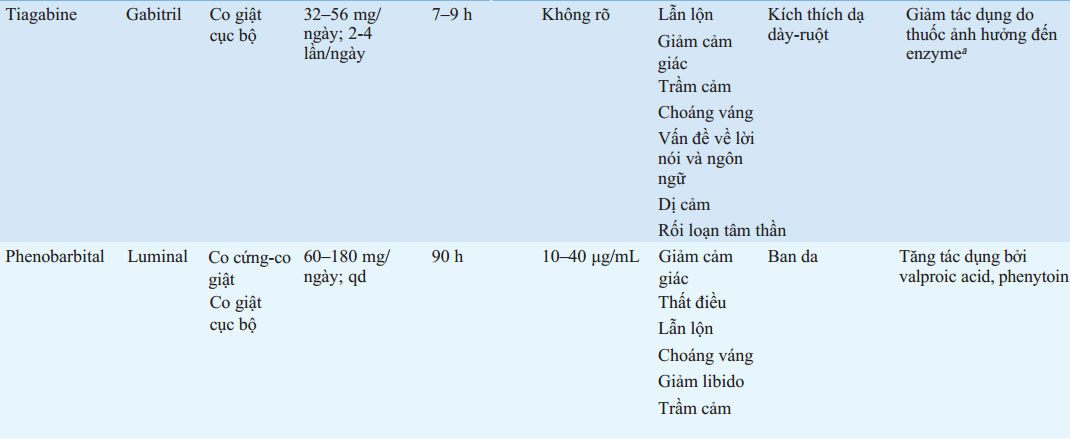
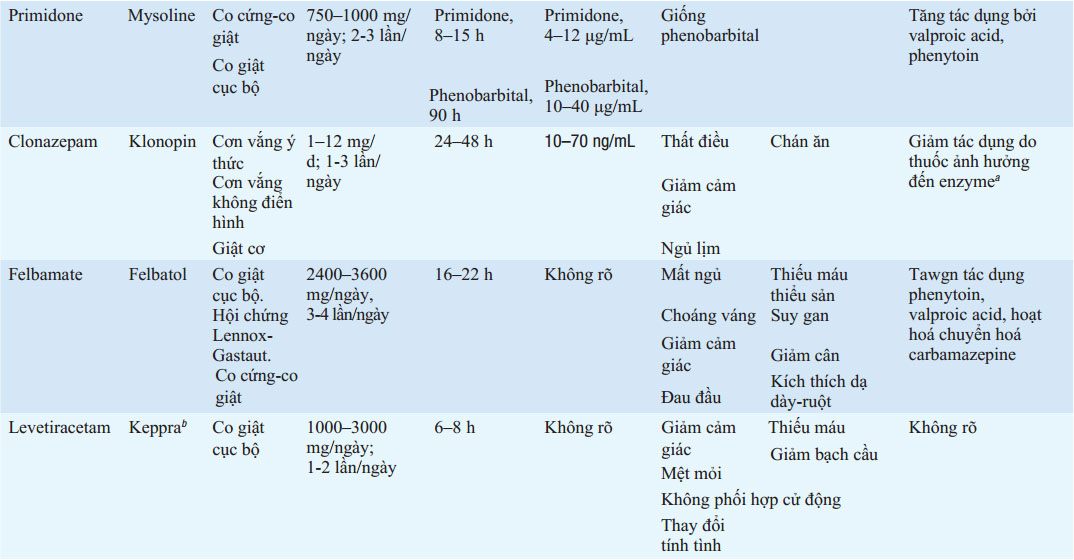
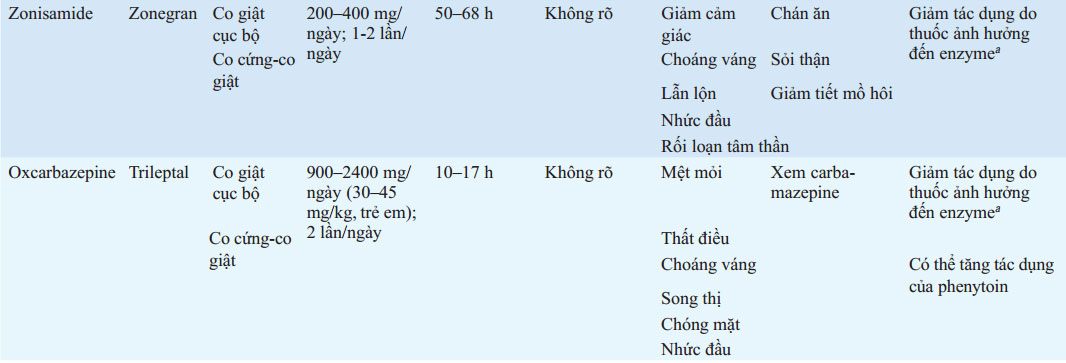
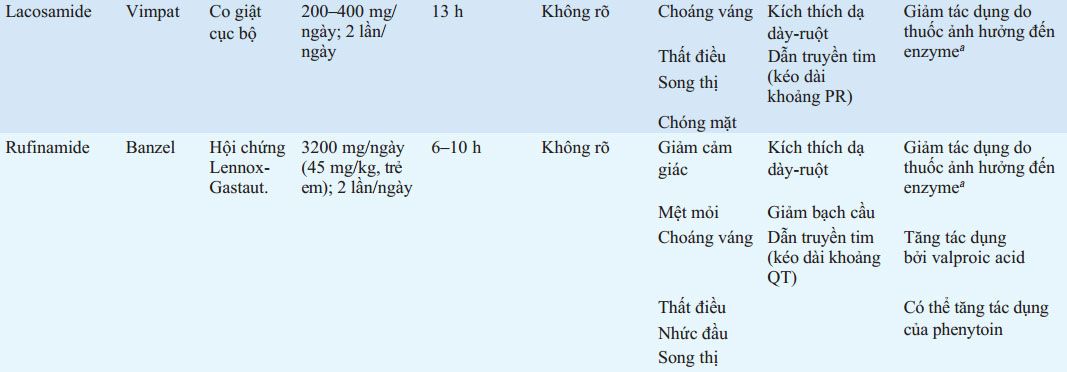
aPhenytoin, carbamazepine, phenobarbital.
bThuốc phóng thích kéo dài có sẵn
BẢNG 193-6 LỰA CHỌN THUỐC CHỐNG ĐỘNG KINH
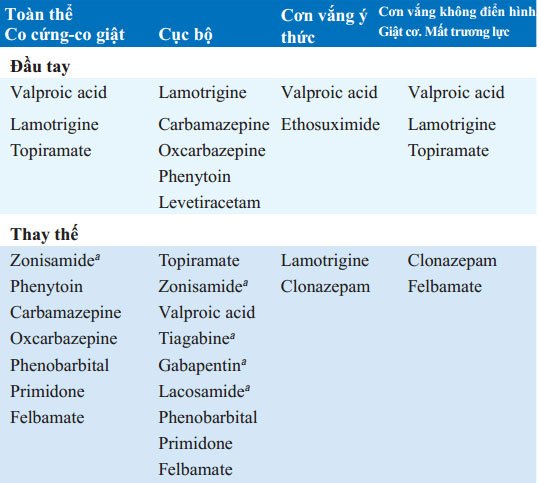
aNhững thuốc phối hợp
