Tổn thương thiếu máu cục bộ thận tùy thuộc vào tốc độ, vị trí, mức độ nghiêm trọng và thời gian tổn thương mạch máu. Biểu hiện dao động từ đau do nhồi máu đến chấn thương thận cấp, giảm mức lọc cầu thận, đái máu hoặc rối loạn chức năng ống thận. Thiếu máu cục bộ thận do bất kỳ nguyên nhân nào có thể gây nên tăng huyết áp qua trung gian renin.
Mục lục
TẮC CẤP ĐỘNG MẠCH THẬN
Có thể do huyết khối hoặc thuyên tắc (từ bệnh van tim, viêm nội tâm mạc, huyết khối thành tim, hoặc loạn nhịp nhĩ) hoặc tắc trong khi phẫu thuật, ví như trong khi sửa chữa nội mạch của phình động mạch chủ bụng.
Thuyên tắc động mạch thận
Nhồi máu thận rộng gây đau, buồn nôn, nôn, tăng huyết áp, sốt, protein niệu, đái máu, tăng lactat dehydrogenase và aspartate aminotransferase. Trong tổn thương thận một bên, mất chức năng thận tùy thuộc vào thận còn lại. Chụp x-quang bể thận bằng đường tĩnh mạch hoặc xạ hình cho thấy giảm chức năng một bên; siêu âm là bình thường cho đến khi sẹo phát triển. Chụp động mạch thận xác định chẩn đoán. Với tắc động mạch lớn, có thể phải phẫu thuật; thuốc chống đông nên được dùng cho tắc động mạch nhỏ.
Bệnh nhân nên được đánh giá một tạng huyết khối, ví dụ hội chứng kháng phospholipid. Tắc một hoặc tất cả động mạch thận cũng có thể hiếm khi xảy ra ở bệnh nhân được điều trị với thuốc ức chế men chuyển, thường kèm với một hẹp đáng kể động mạch thận.
Vữa xơ tắc mạch thận
Thường xảy ra khi chụp động mạch chủ hoặc động mạch vành hoặc phẫu thuật gây thuyên tắc cholesterol của mạch nhỏ ở thận ở bệnh nhân có xơ vữa động mạch lan tỏa. Cũng có thể tự nhiên hoặc liên quan đến huyết khối, hoặc có thể (hiếm) xảy ra sau khi bắt đầu dùng thuốc chống đông (warfarin). Suy thận có thể tiến triển đột ngột, một vài ngày hoặc vài tuần sau một can thiệp, hoặc từ từ; tốc độ có thể liên tục hoặc ngắt quãng, với giảm đứt quảng mức lọc cầu thận. Những phát hiện liên quan có thể gồm thiếu máu cục bộ võng mạc với thuyên tắc cholesterol thấy được khi soi đáy mắt, viêm tụy, triệu chứng thần kinh (đặc biệt là lú lẫn), viêm mạch mạng xanh tím, hiện tượng tắc mạch ngoại vi (ngón chân hoại tử với mạch đập mạnh có thể sờ thấy được), đau bụng do thuyên tắc mạch mạc treo, và tăng huyết áp (đôi khi ác tính). Triệu chứng toàn thân có thể cũng xuất hiện, gồm sốt, đau cơ, đau đầu và sụt cân. Bạch cầu máu ngoại vi, bạch cầu niệu và giảm bổ thể máu có thể thấy được, giống với các hình thức khác của tổn thương thận bán cấp. Thật vậy, bệnh xơ vữa tắc mạch thận là “kẻ bắt chước vĩ đại” của thận học lâm sàng, xuất hiện trong những trường hợp hiếm hoi cùng tăng huyết áp ác tính, với hội chứng thận hư, hoặc với viêm cầu thận tiến triển nhanh có cặn nước tiểu hoạt động; chẩn đoán dựa vào bệnh sử, thăm khám lâm sàng và/hoặc sinh thiết thận.
Sinh thiết thận thường có hiệu quả trong việc phát hiện thuyên tắc cholesterol ở vi mạch thận, cái mà được xem như một khe có hình kim sau khi cố định vào dung môi các mẫu sinh thiết; thuyên tắc thường kết hợp với một đáp ứng viêm nội mạch phong phú. Không có liệu pháp đặc hiệu nào, và bệnh nhân có một tiên lượng tổng thể nghèo nàn do liên quan đến gánh nặng của bệnh xơ vữa mạch máu. Tuy nhiên, thường có sự cải thiện một phần chức năng thận vài tháng sau khởi phát của suy thận.
HUYẾT KHỐI TĨNH MẠCH THẬN
Điều này xảy ra ở một loạt các hoàn cảnh, bao gồm mamg thai, dùng thuốc tránh thai đường uống, chấn thương, hội chứng thận hư (đặc biệt là bệnh màng thận; xem Chương152), mất nước (ở trẻ sơ sinh), đè ép tĩnh mạch thận từ bên ngoài (hạch lympho, phình động mạch chủ, u), và xâm lấn tĩnh mạch thận do ung thư biểu mô tế bào thận. Chẩn đoán xác định bằng chụp thận chọn lọc. Liệu pháp tiêu huyết khối có thể hiệu quả. Thuốc chống đông đường uống (warfarin) thường được dùng trong điều trị kéo dài.
HẸP ĐỘNG MẠCH THẬN VÀ BỆNH THẬN THIẾU MÁU CỤC BỘ (XEM BẢNG 155-1)
Là nguyên nhân chính của tăng huyết áp mạch thận. Do (1) vữa xơ động mạch (2/3 số trường hợp; thường là nam >60 tuổi, bệnh võng mạc tiến triển, tiền sử hoặc hiện có xơ vữa động mạch rộng (tiếng thổi động mạch đùi) hoặc (2) loạn sản sợi cơ (1/3 số trường hợp; thường ở phụ nữ fda trắng <45 tuổi, tiền sử tăng huyết áp). Giảm tưới máu thận do hẹp động mạch
thận kích hoạt hệ trục renin-angiotensin-aldosterone. Đặc điểm lâm sàng gợi ý gồm tuổi khởi phát tăng huyết áp <30 hoặc >50 tuổi, tiếng thổi động mạch đùi hoặc bụng, nhiễm toan hạ kali máu, bệnh võng mạc trung bình đến nặng, khởi phát đột ngột tăng huyết áp hoặc tăng huyết áp ác tính, tái phát các giai đoạn cấp, ngoài ra còn có phù phổi vô căn (thường với
hẹp động mạch thận hai bên hoặc hẹp đọng mạch thận ở một thận đơn độc), và tăng huyết áp kháng trị. Tăng huyết áp ác tính cũng có thể do tắc mạch thận. Bệnh nhân, đặc biệt là hững người bị xơ vữa động mạch hai bên, có thể tiến triển đến bệnh thận mạn (bệnh thận thiếu máu cục bộ). Mặc dù khó đánh giá tỉ lệ, bệnh thận thiếu máu cục bộ rõ ràng là một nguyên nhân chính của bệnh thận giai đoạn cuối ở những bệnh nhân trên 50 tuổi. Nitroprussid, Labetalol, hoặc thuốc chẹn kênh canxi có tác dụng sâu sắc trong việc làm giảm huyết áp; ức chế hệ trục renin-angiotensin-aldosteron (thuốc ức chế men chuyển, ức chế thụ thể ATII) có hiệu quả nhất trong điều trị kéo dài.
Tiêu chuẩn vàng trong chẩn đoán hẹp động mạch thận là chụp động mạch thường. Chụp mạch cộng hưởng từ (MRA) đã được dùng ở nhiều trung tâm, gây nguy cơ mắc bệnh thận do thuốc cản quang ở bệnh nhân suy thận; tuy nhiên, nguy cơ mới được đánh giá cao của xơ hóa mô thận hệ thống (NSF) ở bệnh nhân suy thận, được cho là do thuốc cản quang trong chụp MRI chứa gadolinium, đã hạn chế cách làm này ở hầu hết cơ sở. Siêu âm Duplex là một sự thay thế, nhưng chỉ khi kỹ thuật viên có kinh nghiệm. Ở bệnh nhân có chức năng thận bình thường và tăng huyết áp, chụp thận với Captopril (hoặc Enalaprilat) có thể được dùng như một test sàng lọc.
BẢNG 155-1 KẾT QUẢ LÂM SÀNG LIÊN QUAN ĐẾN HẸP ĐỘNG MẠCH THẬN
Tăng huyết áp
Khởi phát đột ngột tăng huyết áp trước tuổi 50 (gợi ý của loạn sản sợi cơ)
Khởi phát đột ngột tăng huyết áp ngay hoặc sau tuổi 50 (gợi ý của xơ vữa hẹp động mạch thận)
Tăng huyết áp gia tốc hoặc ác tính; đôi khi có thể liên quan đến chứng uống nhiều và hạ natri máu
Tăng huyết áp kháng trị (không đáp ứng với điều trị ≥3 thuốc)
Bất thường thận
Chứng nitơ huyết vô căn (gợi ý của xơ vữa hẹp động mạch thận)
Tăng nitơ huyết do điều trị bằng một thuốc ức chế men chuyển
Thận nhỏ một bên
Hạ kali máu vô căn
Khác
Tiếng thổi ở bụng, cạnh sườn hoặc cả hai
Bệnh võng mạc nặng
Bệnh mạch cảnh, mạch vành hoặc mạch ngoại vi
Suy tim sung huyết hoặc phù phổi cấp vô căn
Nguồn: Từ RD Safian, SC Textor: New Engl J Med 344:431, 2001, in lại với sự cho phép.
Lệch chức năng thận một bên [khác biệt rõ rệt giữa bên bị ảnh hưởng và không (hoặc ít) bị ảnh hưởng] gợi ý có ý nghĩa bệnh mạch máu. Kết quả test có thể âm tính giả khi có bệnh ở cả hai bên. Điều trị nội khoa là chủ trương cho hầu hết bệnh nhân hẹp động mạch thận, như là thăm dò khi nghi ngờ hẹp động mạch thận nên dành cho những can thiệp đã được biết trước. Điều trị nội khoa của xơ vữa hẹp động mạch thận nên gồm cả thay đổi lối sống và điều trị rối loạn mỡ máu (Ảnh 155-1). Can thiệp, ví dụ như tái thông mạch máu, nên được xem xét trong các tình huống sau: (1) bệnh tiến triển, giảm mức lọc cầu thận không giải thích được trong quá trình điều trị tăng huyết áp hệ thống; (2) kiểm soát tăng huyết áp kém mặc dù các thuốc đã dùng đến liều tối đa; (3) giảm nhanh hoặc tái phát mức lọc cầu thận trong sự kết hợp với giảm áp lực hệ thống; và/hoặc (4) tái phát phù phổi cấp không giải thích được. Đáng chú ý, bệnh nhân nên luôn được đánh giá thường xuyên (mỗi 3–6 tháng) về tiến triển của hẹp động mạch thận và sự phát triển của một sự tái thông mạch (Ảnh 155-1).
Lựa chọn điều trị không dùng thuốc phụ thuộc vào loại tổn thương (xơ vữa động mạch với xơ cơ), vị trí tổn thương (ở miệng hay không), phẫu thuật tại chỗ và/hoặc can thiệp, và sự có mặt của các bệnh tại chỗ khác (phình động mạch chủ hoặc bệnh chủ-chậu nặng).
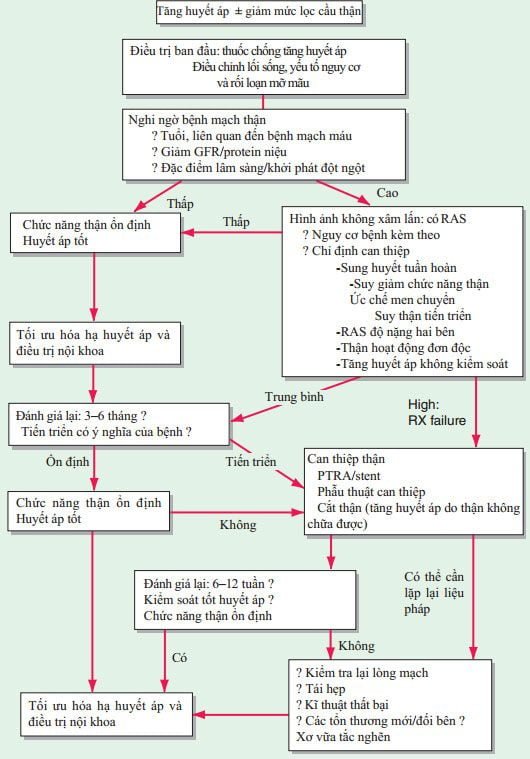
HÌNH 155-1 Điều trị cho bệnh nhân hẹp động mạch thận và/hoặc bệnh thận thiếu máu cục bộ. ACE: men chuyển angiotensin; GFR: mức lọc cầu thận; PTRA: can thiệp động mạch thận bằng ống thông qua da; RAS: hẹp động mạch thận. [Từ Textor SC: Tăng huyết áp do bệnh mạch thận và bệnh thận thiếu máu cục bộ, Brenner BM (bản in). Thận học, bản thứ 8. Philadelphia, Saunders 2008].
Vì vậy tổn thương xơ cơ, thường ở xa lỗ động mạch thận, thường dễ để nong mạch vành qua da; miệng tổn thương xơ vữa động mạch cần đặt stent. Phẫu thuật thường dành cho những người cần phẫu thuật động mạch chủ, những nó cũng có thể thích hợp cho những người bị bệnh nặng cả hai bên. Một lần nữa, đánh giá định kỳ là cần thiết để theo dõi đáp ứng với can thiệp và nếu cần thiết, kiểm tra sự tái hẹp (hình 155-1).
Bệnh nhân nếu đáp ứng với can thiệp mạch thường sẽ có huyết áp tâm thu 25–30 mmHg, thường trong vòng 48 giờ đầu hoặc sau thủ thuật. Với những bệnh nhân bị rối loạn chức năng thận, chỉ ~25% được kỳ vọng có sự cải thiện chức năng thận, với mất chức năng thận ở 25% khác và ổn định chức năng ở ~50%. Thận nhỏ (<8 cm trên siêu âm) ít có khả năng đáp ứng
thuận lợi với tái thông mạch.
XƠ CỨNG BÌ
Xơ cứng bì thường có ảnh hưởng đến thận; 52% bệnh nhân xơ cứng bì lan tỏa có cả thận. Bệnh thận do xơ cứng bì có thể gây nên suy thận thiểu niệu đột ngột và tăng huyết áp nặng do tắc mạch máu nhỏ ở bệnh nhân trước đó hoàn toàn bình thường. Kiểm soát tích cực bệnh nhân dùng thuốc ức chế men chuyển và lọc máu, nếu cần thiết, cải thiện sự sống và có thể
khôi phục lại chức năng thận.
XƠ CỨNG ĐỘNG MẠCH THẬN
Tăng huyết áp liên tục gây nên xơ cứng động mạch thận và mất chức năng thận (xơ cứng thận). Xơ cứng thận lành tính liên quan đến mất khối lượng vỏ thận và dày tiểu động mạch đến và giảm chức năng thận từ nhẹ đến trung bình. Sinh thiết thận cũng sẽ cho thấy xơ cứng cầu thận và viêm kẽ thận; bệnh nhân sẽ thường có protein niệu trung bình (<1 g/ngày). Xơ cứng thận ác tính đặc trưng bởi huyết áp tăng nhanh và các đặc điểm lâm sàng của tăng huyết áp ác tính, gồm cả suy thận. Xơ cứng thận ác tính có thể thấy khi dùng cocain, chất làm tăng nguy cơ tiến triển bệnh ở bệnh nhân xơ cứng động mạch thận lành tính.
Kiểm soát tích cực huyết áp thường nhưng không phải luôn luôn ngăn chặn hoặc đảo ngược được sự suy giảm chức năng thận, và một vài bệnh nhân chức năng thận có thể về gần bình thường. Yếu tố nguy cơ của tổn thương thận tiến triển gồm tiền sử tăng huyết áp nặng, kéo dài; tuy nhiên, người Mỹ gốc Phi đặc biệt có nguy cơ cao của tổn thương thận tiến triển. Nghiên cứu về bệnh thận và tăng huyết áp ở người Mỹ gốc Phi cho thấy ưu tiên dùng thuốc ức chế men chuyển hơn chẹn beta giao cảm hoặc chẹn kênh canxi, đối với sự tiến triển của bệnh thận.
BỆNH LÝ HUYẾT KHỐI VI MẠCH
Bệnh lý huyết khối tĩnh mạch (TMAs) được phân chia thành hai hội chứng: ban xuất huyết giảm tiểu cầu huyết khối (TTP) và hội chứng tan máu tăng urê máu (HUS). TMAs đặc trưng bởi sự hiện diện của tổn thương thận cấp, thiếu máu tan máu vi mạch, giảm tiểu cầu, và rối loạn chức năng thần kinh. Bệnh nhân bị TTP có thể phải có thiếu máu tan máu vi mạch, sốt,
giảm tiểu cầu, dấu hiệu và triệu chứng thần kinh, và rối loạn chức năng thận. Ngược lại những triệu chứng bên ngoài thì ít nổi bật hay phổ biến, nhưng không phải là chưa từng có, ở HUS sau tiêu chảy. Những nguyên nhân chính của TMA được liệt kê ở Bảng 155-2; con đường gây bệnh thường gặp là chấn thương nội mô. Trong TTP tự phát và có tính chất gia đình, bệnh nhân có sự thiếu hụt ADAMTS13 protease đáng kể, dẫn đến tích tụ rất nhiều, chưa qua trùng hợp yếu tố von Willebrand (vWF), kết tạp tiểu cầu, và bệnh lý huyết khối tĩnh mạch. Trái lại, hội chứng tan máu tăng urê máu sau tiêu chảy liên quan đến sự có mặt của độc tố vi khuẩn (độc tố Shiga hoặc Verotoxin) gây tổn thương nội mô; đặc biệt trẻ em và người già dễ mắc. Bệnh nhân với hội chứng tăng urê máu tan máu không điển hình hoặc không do tiêu chảy có thể thiếu hụt protein điều hòa liên quan đến màng do di truyền hoặc mắc phải của con đường bổ sung thay thế, tăng nhạy cảm nội mô với bổ thể.
BẢNG 155-2 NGUYÊN NHÂN CỦA BỆNH LÝ HUYẾT KHỐI VI MẠCH
Di truyền
TTP: thiếu hụt ADAMTS13 (vWF protease)
HUS: thiếu hụt các protein điều hòa bổ thể: yếu tố H, yếu tố bổ sung I, yếu tố bổ sung B, protein 1 liên quan đến yếu tố bổ sung H (CHFR1, CHFR3, CHFR5), protein đồng yếu tố màng
Tự phát
TTP: kháng thể mắc phải kháng ADAMTS13 (vWF protease)
HUS: kháng thể mắc phải kháng yếu tố bổ sung H, thường ở bệnh nhân thiếu hụt yếu tố H di truyền và những protein điều hòa bổ thể khác
Nhiễm trùng
Vi khuẩn: Escherichia coli O157:H7 và những loài khác, Shigella,
Salmonella, Campylobacter,…
Virut: HIV, CMV, EBV,…
Liên quan đến thuốc
Ức chế Calcineurin: Tacrolimus và Cyclosporin
Chống kết tập tiểu cầu: Ticlopidin, Clopidogrel
Quinin
Hóa trị: Mitomycin C, Gemcitabin, Cisplatin
Kháng thể đơn dòng OKT3
Ức chế tạo mạch/VEGF: Bevacizumab, Sunitinib, Sorafenib
Tự miễn dịch
Hội chứng kháng thể kháng phospholipid
Lupus ban đỏ hệ thống, viêm mạch
Hỗn hợp
Sau ghép tủy xương
Bệnh ác tính rải rác
Mang thai
Các từ viết tắt: CMV: Cytomegalovirus; EBV: Epstein-Barr virus; HUS: hội chứng tan máu tăng urê máu; TTP: ban xuất huyết giảm tiểu cầu huyết khối; VEGF: yếu tố tăng trưởng nội mô mạch máu; vWF:yếu tố von Willebrand.
Giá trị xét nghiệm sẽ cho thấy bằng chứng của thiếu máu tan máu vi mạch, mặc dù điều này có thể không có trong những trường hợp nhất đinh, ví dụ hội chứng kháng thể kháng phospholipid. Số lượng hồng cầu lưới tăng, cùng với sự gia tăng độ phân bố hồng cầu. Tan máu nên tăng nồng độ LDH và giảm lưu hành haptoglobin, với test Coomb âm tính. Xét nghiệm phết tế bào ngoại vi là chìa khóa, sự hiện diện của mảnh vỡ hồng cầu giúp thiết lập chẩn đoán. Các test chẩn đoán đặc hiệu—ví dụ test HIC, sàng lọc kháng thể kháng phospholipid— có thể hữu ích trong chẩn đoán phân biệt.
Đo lường vWF protease hoạt động hứa hẹn tiện ích đáng kể trong chẩn đoán và điều trị; tuy nhiên, ở điểm này, điều này không thường xuyên có sẵn trong khung thời gian sử dụng lâm sàng. Sinh thiết thận sẽ cho thấy huyết khối fibrin và/hoặc vWF dương tính ở tiểu động mạch và tiểu cầu thận, tổn thương nội mô, mở rộng vùng dưới nội mô dẫn đến xuất hiện “dấu viền
đôi” của mao mạch cầu thận.
Điều trị bệnh lý huyết khối vi mạch dựa vào bệnh lý nền. Ban xuất huyết giảm tiểu cầu huyết khối tự phát là do có sự hiện diện chất ức chế lưu hành kháng thể của ADAMTS13 và do đó phản ứng với sự thay đổi huyết tương, kết hợp huyết tương (loại bỏ các kháng thể) và truyền huyết tương đông lạnh (đầy đủ ADAMTS13/vWF protease). Bệnh nhân với hội chứng tăng
urê máu tan máu do thiếu protein điều hòa bổ thể đáp ứng với điều trị bằng Eculizumab, một kháng thể đơn dòng kháng C5 có thể ngăn chặn việc sản xuất các thành phần bổ thể cuối C5a và phức hợp tấn công màng C5b-9.
NHIỄM ĐỘC THAI NGHÉN
Tiền sản giật đặc trưng bởi tăng huyết áp, protein niệu, phù, bệnh lý đông máu tiêu thụ, giữ muối, tăng axit uric máu, tăng phản xạ; sản giật là sự tiến triển hơn nữa của co giật. Cầu thận sưng lên và/hoặc thiếu máu cục bộ gây suy thận. Bất thường đông máu và tổn thương thận cấp có thể xảy ra. Điều trị gồm nghỉ ngơi tại giường, an thần, kiểm soát các biểu hiện thần kinh bằng Magie sulfat, kiểm soát huyết áp bằng thuốc giãn mạch và các thuốc huyết áp khác an toàn cho thời kỳ mang thai và sinh nở.
BỆNH VIÊM MẠCH
Biến chứng thận là thường xuyên và nặng nề của viêm đa đông mạch nút, viêm mạch quá mẫn, bệnh u hạt với viêm đa mạch (bệnh Wegener), và những loại khác của bệnh viêm mạch. Điều trị hướng đến các bệnh lý nền.
BỆNH THẬN TẾ BÀO HÌNH LIỀM
Tủy thận ưu trương và giảm oxy tương đối cùng với dòng máu chảy chậm ở hệ thống mạch thẳng tạo nên tế bào hình liềm. Hoại tử nhú thận, nhồi máu vùng vỏ, bất thường chức năng ống thận (đái tháo nhạt do bệnh thận), bệnh cầu thận, hội chứng thận hư, và bệnh thận giai đoạn cuối có thể có (hiếm).
