Bệnh tăng huyết áp hiếm thấy trước tuổi 25, thường thấy ở tuổi trung niên trở đi, tuổi càng cao thì tỷ lệ mắc bệnh càng nhiều, nữ mắc ít hơn nam cho đến tuổi mãn kinh. Điều tra của chúng tôi năm 1980 trên 2000 người lớn tuổi cho thấy lứa tuổi bắt đầu mắc bệnh hay gặp là từ 43 đến 55, tuổi thấp nhất là 29 tuổi, cao nhất là 68.
Tỷ lệ mắc bệnh trên thế giới căn cứ vào quy định về mức tăng huyết áp cũ năm 1978 (>160/95 mmHg) thì vào khoảng 10-15% dân số ở các nước phát triển; nếu tính theo quy định mới (>140/90 mmHg) thì tỷ lệ mắc bệnh còn cao hơn nhiều, người ta ước tính ở Hoa Kỳ có khoảng 50 triệu người, ở Pháp 8 triệu người mắc bệnh này.
ở nước ta, cuộc điều tra lớn trong cả nước do Viện Tim mạch tiến hành trong các năm 1989-1992 cho thấy tỷ lệ mắc bệnh tăng huyết áp trong nhân dân ở lứa tuổi từ 16 trở lên đã tăng từ 1-2% trong thập kỷ 60 lên tới 5,1% ở đầu thập kỷ 90 và có tới 6,6% có mức huyết áp từ >140/90 đến <160/95 mmHg mà trước đây gọi là “tăng huyết áp giới hạn”, nếu theo quy định về mức tăng huyết áp mới thì tỷ lệ mắc bệnh lên tới 11,7%, một con số rất đáng lo ngại.
Cũng theo kết quả cuộc điều tra trên của Viện Tim mạch, tỷ lệ mắc bệnh tăng nhanh theo tuổi: tỷ lệ đó là 6% ở lứa tuổi 16-39, tăng lên 10,5% ở lứa tuổi 40-49, 21,5% ở lứa tuổi 50-59, 30,6% ở lứa tuổi 60-69 và 47,5% ở tuổi từ 70 trở lên. Cuộc điều tra gần đây (1999) cũng của Viện Tim mạch tiến hành tại nội, ngoại thành Hà Nội cho thấy tỷ lệ mắc bệnh lại còn cao hơn, là 22,9% ở lứa tuổi 45-54, 38,2% ở lứa tuổi 55, 64,47% ở lứa tuổi 65-74 và 65,5% ở lứa tuổi từ 75 trở lên.
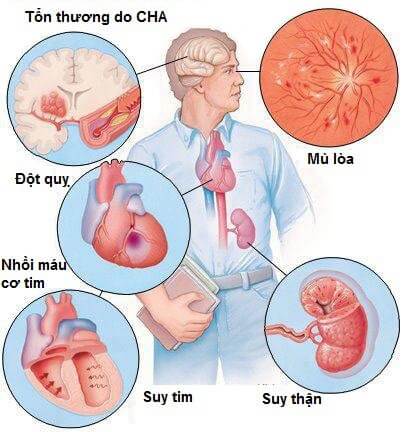
Bệnh tăng huyết áp gây những ảnh hưởng gì đối với cơ thể ?
Bệnh tăng huyết áp tiến triển lâu ngày sẽ gây nên nhiều ảnh hưởng xấu đến nhiều cơ quan trong cơ thể được gọi là các cơ quan đích, đáng chú ý là:
1. Động mạch:
Áp lực tăng thường xuyên của dòng máu khi qua các động mạch sẽ làm thay đổi cấu trúc các thành mạch, lớp cơ của thành mạch sẽ dày lên, các tổ chức liên kết phát triển nhằm làm cho thành mạch chắc hơn đủ sức chịu đựng áp lực tăng cao của dòng máu. Tuy vậy, sự thích nghi đó cũng dẫn đến những hậu quả xấu là làm hẹp lòng và làm giảm tính đàn hồi, mạch máu bị xơ cứng nhất là đối với các tiểu động mạch cản trở máu đến các tổ chức, ngoài ra lại làm tăng sức cản ngoại vi và càng làm tăng thêm huyết áp.
Áp lực tăng của dòng máu còn gây ra tổn thương cho lớp nội mạc thành mạch, các tế bào dễ bị hư hỏng hoặc giảm chức năng bảo vệ thành mạch, dễ bị vữa xơ động mạch ở các động mạch lớn và vừa. ơ động mạch chủ nếu có mảng vữa xơ bị loét, dòng máu có áp lực cao do bệnh tăng huyết áp có thể làm cho náu lọt vào giữa các lớp của thành mạch, tách dọc các lớp đó ra và gây nên biến chứng phồng tách động mạch rất nguy hiểm đến tính mạng bệnh nhân.
Trên bệnh nhân tăng huyết áp, khám mạch quay và các mạch khác thấy căng cứng, lăn dưới tay hoặc ngoằn ngoèo. Khám đáy mắt, có thể thấy tổn thương động mạch như động mạch nhỏ và dáng cứng, đè lên tĩnh mạch, có những tổn thương nặng hơn như xuất tiết, xuất huyết võng mạc.
Kiểm tra X quang động mạch chủ, thấy quai động mạch chủ vồng nhô cao, giải rộng và to hơn so với người bình thường
2. Tim:
Tăng huyết áp làm cho tim, nhất là thất trái phải làm việc trong diều kiện có áp lực máu cao ở trong các động mạch lớn nên buộc phải tăng co bóp dể thắng lực cản nhằm đưa dược máu qua động mạch chủ nghĩa là phải tăng công của cơ tim để duy trì tuần hoàn; nếu huyết áp tăng liên tục như trong bệnh tăng huyết áp thì sẽ gây quá tải liên tục cho tim. Để đảm bảo cho việc tăng công đó, tim mà trước hết là thất trái buộc phải thích ứng nghĩa là phải dày, to ra dần; trên phim chụp X quang, trên siêu âm cũng như trên điện tim, dấu hiệu này ngày càng rõ. Tuy nhiên thất trái to cũng chỉ đến một giới hạn nhất định, nếu không diều trị thì chức năng co bóp sẽ bị tổn thương, thất dần dần sẽ bị giãn, giảm khả năng tống máu đi và sẽ xuất hiện suy tim. Trong suy tim, máu tống đi trong thì tâm thu không hết nên ứ lại trong thất trái rồi phía trên thất như trong nhĩ trái rồi trong tĩnh mạch phổi, mao mạch phổi, từ đó thấm vào tổ chức kẽ xung quanh các phế nang và vào cả phế nang, cản trở việc trao đổi oxy và thán khí, làm bệnh nhân khó thở.
Suy tim lúc dầu chỉ tiềm tàng và khu trú bên tim trái, bệnh nhân thường không để ý vì chỉ có khó thở nhẹ khi gắng sức, sau tăng dần làm giảm khả năng hoạt dộng thể lực, bị khó thở khi gắng sức vừa rồi khó thở cả khi nghỉ; trong cơn tăng huyết áp kịch phát có thể xảy ra cơn hen tim, nặng hơn nữa là cơn phù phổi cấp tính đe doạ trực tiếp đến tính mạng bệnh nhân; suy tim trái cũng có thể tiến triển thành suy tim toàn bộ khi tim phải cũng bị ảnh hưởng, lúc đó sẽ thấy tĩnh mạch cổ nổi to, gan to, phù hai chi dưới…
Tim to còn đòi hỏi máu qua dộng mạch vành là dộng mạch nuôi cơ tim đến nhiều hơn nhưng về lâu dài khả năng này dễ bị hạn chế vì dộng mạch đã bị hẹp và xơ cứng do bản thân bệnh tăng huyết áp gây nên, lại càng bị hạn chế nếu dộng mạch vành bị thêm vữa xơ động mạch, hậu quả là cơ tim càng dễ bị thiếu máu, dễ xảy ra rối loạn chuyển hoá trong cơ tim có khi nghiêm trọng, là nguồn gốc của các rối loạn nhịp tim phức tạp như ngoại tâm thu… và làm sức co bóp cơ tim càng bị giảm.
Tai biến mạch vành như cơn đau thắt ngực sẽ xuất hiện khi một khu vực của cơ tim bị thiếu máu nặng, một chỗ của động mạch vành bị hẹp >75% lòng mạch không bảo đảm cung cấp đủ máu đến các tế bào. Nguy cơ bị nhồi máu cơ tim cũng xảy ra khi có thêm biến chứng đông máu làm tắc mạch đó đột ngột. Tăng huyết áp đã được coi là một trong những yếu tố nguy cơ quan trọng trong bệnh thiếu máu cơ tim do vữa xơ động mạch, người ta đã thấy nguy cơ tai biến mạch vành tăng song song với mức huyết áp, nghiên cứu ở Framingham (Hoa Kỳ) đã cho thấy nguy cơ dó tăng lên đến 4 lần nếu huyết áp tâm thu từ 120 lên 180 mmHg. Nhiều nghiên cứu ở các nước trong những năm qua cũng khẳng định chỉ riêng thất trái to do bệnh tăng huyết áp cũng làm tăng tỷ lệ tai biến tim và tăng tỷ lệ tử vong do nguyên nhân tim mạch.
3. Não:
Các động mạch trong hộp sọ nhất là các động mạch trong não cũng rất dễ bị tổn thương do bệnh tăng huyết áp, các động mạch đó dày ra, mất độ đàn hồi, biến dạng và dễ làm hình thành các túi phồng nhỏ, cả dộng mạch lẫn túi phồng nhỏ đều có nguy cơ bị vỡ khi xảy ra cơn tăng huyết áp kịch phát hoặc khi huyết áp tăng rất cao và kéo dài.
Cơn tăng huyết áp kịch phát quá cao còn có thể gây phù não và các tổn thương vi thể khác làm ảnh hưởng ít nhiều đến hoạt động của não.
Tăng huyết áp còn là yếu tố nguy cơ quan trọng của bệnh vữa xơ động mạch não, trên những người bệnh này, các động mạch não thường có những mảng vữa xơ nặng làm cản trở nhiều dòng máu đến nuôi tổ chức não và có thể gây nhồi máu não (nhũn não).
Thống kê của các tác giả trên thế giới đã cho thấy tần suất tai biến mạch máu não tăng rất rõ ở những bệnh nhân tăng huyết áp, tần suất đó là 17%e ở nam, 8%0 ở nữ, tăng lên 51 %o (nam) và 35%c (nữ) nếu là bệnh nhân tăng huyết áp theo nghiên cứu của Kannel và cộng sự ; hội nghị quốc tế về tuần hoàn não lần thứ 4 họp ở Toulouse (Pháp) năm 1985 còn cho là bệnh tăng huyết áp làm tăng nguy cơ tai biến mạch máu não lên 7 lẩn so với người không có bệnh đó, nguy cơ này tăng dần theo tuổi và mức huyết áp cao nhất.
Về lâm sàng, d những người bệnh bị tăng huyết áp lâu ngày có thể thấy đau đầu nhất là về cuối đêm và sáng sớm, ở vùng chẩm, trán, thái dương, có khi đau tản mạn, hoặc đau nửa đầu, chóng mặt, chuếch choáng, hoa mắt, ù tai, giảm khả năng hoạt động trí óc, dễ quên. Nặng hơn có thể có hội chứng não do tăng huyết áp (encéphalopathie hypertensive) với những dấu hiệu tâm thần kinh phức tạp như đau đầu nhiều, buồn nôn, nôn mửa, ngủ gà, lẫn lộn, có thể có co giật, hôn mê… Chảy máu não dễ xảy ra khi có cơn huyết áp tăng kịch phát, nhẹ thì bại nửa người, nặng hơn thì bị liệt, nếu có chảy máu lớn, máu tràn vào não thất thì hôn mê xảy ra đột ngột và gây tử vong nhanh chóng. Bại hoặc liệt nửa người có thể phục hồi được nhưng cũng có thể để lại di chứng lâu dài.
4. Thận:
Các tổn thương thận xuất hiện chậm hơn và cũng kín đáo hơn, thường chỉ bộc lộ ở giai đoạn cuối của bệnh. Ngay trong giai đoạn đầu người ta đã thấy giảm cung lượng thận, nhưng độ lọc cầu thận vẫn giữ được do có cơ chế bù trừ. về lâu dài, khi tổn thương xơ các mạch thận phát triển, thận bị teo nhỏ thì suy thận mới thấy rõ.
Trên lâm sàng, từ giai đoạn 2 của bệnh, có thể thấy protein trong nước tiểu, Creatinin máu có thể tăng nhẹ, sang giai đoạn 3 thì có thể thấy suy thận rõ hơn, urê và Creatinin trong máu tăng cao, có phù…
