- MỤC ĐÍCH
Phát hiện bệnh glôcôm ở các giai đoạn, càng sớm càng tốt để kịp thời điều trị nhằm ngăn chặn các tổn thương chức năng và thực thể của mắt, bảo vệ được chức năng thị giác cho bệnh nhân.
- ĐỐI TƯỢNG
Người dân ≥ 35 tuổi. Đặc biệt lưu ý những người có nguy cơ cao xuất hiện bệnh glôcôm.
2.1. Các yếu tố nguy cơ chung
– Tuổi ≥ 35
– Người ruột thịt của bệnh nhân glôcôm
– Bệnh toàn thân: HA cao, tụt HA về đêm, co thắt mạch trong bệnh lý mạch vành, hội chứng Raynaud, rối loạn tuần hoàn não, đau nửa đầu Migren, tăng mỡ máu, bệnh ĐTĐ, bệnh lý tuyến giáp.
2.2. Các yếu tố nguy cơ tại mắt
– Tật khúc xạ: cận thị cao (nguy cơ glôcôm góc mở), viễn thị cao (nguy cơ glôcôm góc đóng). Lão thị sớm, tăng số kính lão nhanh.
– Nhãn áp trong khoảng nghi ngờ (22< NA< 25 mmHg với NA kế Maclakov), kèm theo các cảm giác chủ quan thường gặp của glôcôm như nhức mắt lan lên đầu cùng bên, nhìn mờ, nhìn nguồn sáng thấy quầng xanh đỏ…
– Tiền phòng nông < 2,5 mm: nguy cơ đóng góc
– Các dấu hiệu đáy mắt nghi ngờ có bệnh glôcôm: L/Đ > 6/10; chênh lệch độ L/Đ giữa 2 mắt > 2/10, xuất huyết trên bờ hoặc cạnh đĩa TG, chuyển hướng mạch máu, teo quanh đĩa TG.
Những người có các yếu tố nguy cơ cao cần được kiểm tra mắt theo quy trình để phát hiện hoặc loại trừ bệnh glôcôm.
- CHUẨN BỊ CÁC ĐIỀU KIỆN
3.1. Nhân lực
3.1.1. Tuyến y tế cơ sở ( Trạm y tế xã): các cán bộ chăm sóc mắt ban đầu (CSMBĐ) được học tập về các triệu chứng cơ bản của glôcôm, biết cách kiểm tra đơn giản thị lực (TL), thị trường (TT), biết đo nhãn áp (NA).
3.1.2. Cơ sở y tế từ bệnh viện tuyến huyện trở lên có bác sĩ, điều dưỡng chuyên khoa mắt được đào tạo về các phương pháp khám phát hiện bệnh glôcôm. Trình độ cao theo phân cấp.
3.2. Phương tiện, dụng cụ, thuốc men
3.2.1. Tuyến trạm y tế xã
– Tối thiểu cần có:
+ Các thuốc tra mắt thông thường như Cloroxit 0,4% (nước), Betadin 1% (nước).
+ Bảng đo TL.
+ Đèn pin.
– Nếu có điều kiện trang bị: Bộ đo NA Maclakov, quả cân 10g, mực đo NA, thuốc gây tê tra mắt dicain 1% (nước).
3.2.2. Cơ sở chuyên khoa mắt tuyến huyện
– Tối thiểu cần có:
+ Các thuốc tra mắt thông thường: Betadin 1% (nước), Cloroxit 0,4% (nước), dicain1% ( nước), pilocarpin 1% (nước), neosynephrin 10% (nước), thuốc nhuộm màu fluorescein.
+ Bảng đo TL, hộp thử kính.
+ Bộ đo NA Maclakov, quả cân 10g, mực đo NA.
+ Sinh hiển vi khám bệnh.
+ Máy soi đáy mắt trực tiếp.
– Nếu có điều kiện trang bị: kính Volk, kính soi góc tiền phòng, dịch nhầy Methocel.
3.2.3. Cơ sở chuyên khoa mắt tuyến tỉnh, thành phố
Tối thiểu cần có:
Như ở tuyến huyện.
Kính soi góc tiền phòng.
Kính Volk.
Máy TT kế.
3.2.4. Tuyến các trung tâm
Bệnh viện Mắt Trung ương và một số trung tâm mắt lớn ở một số tỉnh, thành có khoa Glôcôm cần có đầy đủ các trang thiết bị tiên tiến phục vụ cho khám chẩn đoán, nghiên cứu chuyên sâu bệnh glôcôm, có khả năng hỗ trợ các tuyến dưới và các cơ sở y tế trong các vùng miền khám xác định chính xác hình thái, giai đoạn bệnh.
Phương tiện chẩn đoán hình ảnh: máy chụp ảnh đáy mắt, chụp cắt lớp đĩa thị giác, võng mạc, góc tiền phòng, đo chiều dày giác mạc (UBM, OCT phần trước, phần sau nhãn cầu, HRT…).
3.3. Khả năng các tuyến và quan hệ phối hợp
Hiện nay trong chẩn đoán bệnh glôcôm không có một phương pháp thăm khám nào vừa đơn giản, vừa nhạy và đặc hiệu. Để xác định và theo dõi tiến triển bệnh cần có sự tổng hợp kết quả của nhiều khám nghiệm chức năng, thực thể. Vì vậy cần phối kết hợp chặt chẽ, hỗ trợ lẫn nhau giữa các tuyến y tế chuyên khoa mắt từ tuyến cơ sở đến tuyến trung ương trong chẩn đoán, điều trị và theo dõi bệnh nhân glôcôm. Những cơ sở không có đủ phương tiện chẩn đoán chức năng cần gửi bệnh nhân lên tuyến có đủ điều kiện để hội chẩn xác định bệnh và hướng theo dõi, điều trị tiếp.
3.3.1. Tại trạm y tế xã
Cán bộ CSMBĐ có thể khám phát hiện bệnh nhân glôcôm, chuyển ngay bệnh nhân lên tuyến chuyên khoa mắt khám và điều trị kịp thời.
Cần nghĩ ngay đến bệnh glôcôm góc đóng cấp, bán cấp khi người bệnh đến khám với các dấu hiệu sau:
Nhức mắt, nhức đầu, nhìn mờ, nhìn đèn quầng xanh đỏ.
Khám bằng đèn pin: mắt đỏ, giác mạc phù, mất độ bóng.
Dấu hiệu cần chú ý: Đồng tử giãn, phản xạ đồng tử mất hoặc lười.
Khám bằng ánh sáng chéo: mống mắt vồng, tiền phòng nông.
Đo nhãn áp ước lượng bằng tay thấy mắt căng cứng.
Cần cảnh giác với các hình thái glôcôm góc đóng mạn tính, glôcôm góc mở ở những người có yếu tố nguy cơ cao đến khám với các triệu chứng: nhìn mờ mặc dù mắt không hoặc ít đau nhức, thu hẹp hoặc khuyết vùng nhìn của mắt phía mũi, nhìn hình ống…
3.3.2. Tại cơ sở chuyên khoa mắt tuyến huyện
Bác sĩ khám phát hiện bệnh glôcôm dựa vào:
Triệu chứng chủ quan đặc hiệu của glôcôm.
Dấu hiệu lâm sàng điển hình của glôcôm: khám bằng sinh hiển vi, soi đáy mắt.
Đo NA bằng NA kế Maclakov: NA cao ≥ 25 mmHg., làm các thử nghiệm phát hiện glôcôm (nếu NA ở mức nghi ngờ).
Sau đó cần gửi người bệnh lên tuyến trên để làm thị trường chẩn đoán giai đoạn bệnh, soi góc xác định hình thái bệnh, hội chẩn hướng theo dõi và điều trị tiếp tục.
3.3.3. Tại cơ sở chuyên khoa mắt tuyến tỉnh, thành phố
– Khám phát hiện sớm glôcôm trong số những người có yêú tố nguy cơ cao.
– Khám chẩn đoán xác định bệnh glôcôm dựa vào:
+ Các khám nghiệm như ở tuyến huyện với trang thiết bị đầy đủ hơn.
+ Soi góc tiền phòng để chẩn đoán hình thái glôcôm.
+ Làm thị trường để chẩn đoán giai đoạn bệnh.
Cơ sở có trang thiết bị: Làm các xét nghiệm chẩn đoán hình ảnh góc tiền phòng, đáy mắt, độ dày giác mạc trung tâm.
3.3.4. Tuyến chuyên sâu glôcôm
Tất cả các khám nghiệm với trang thiết bị hiện đại.
Các xét nghiệm chẩn đoán hình ảnh góc tiền phòng, đáy mắt, đo độ dày giác mạc bằng các trang thiết bị kỹ thuật cao.
- QUY TRÌNH KHÁM BỆNH NHÂN GLÔCÔM NGUYÊN PHÁT
4.1. Hỏi bệnh
Khai thác các triệu chứng chủ quan đặc hiệu của glôcôm: nhìn mờ, mắt đỏ, nhức mắt, đau đầu, nhìn đèn thấy quầng xanh đỏ, thích nghi sáng tối kém, nhìn khuyết góc.
Khai thác tiền sử bệnh glôcôm trong gia đình, dùng thuốc corticoid, chấn thương mắt, mổ mắt, các bệnh toàn thân.
4.2. Thử thị lực (không kính và chỉnh kính)
Trước khi thử thị lực cần xác định sơ bộ vùng thị trường bệnh nhân còn nhìn thấy, sau đó mới đánh giá khả năng nhìn xa, gần của bệnh nhân.
Đánh giá kết quả: theo bảng phân loại của Tổ chức Y tế thế giới năm 1975
Chú ý: Đôi khi thị lực trung tâm còn tốt nhưng nếu thị trường:
– Thu hẹp dưới 10˚ : mù mức độ 3
– Thu hẹp dưới 5˚: mù mức độ 4
4.3. Đo nhãn áp
– NA cao ( đo bằng NA kế Maclakov: > 25 mmHg; NA kế Goldmann: > 21 mmHg, NA kế Schiotz: > 20 mmHg): cần khám đĩa thị giác, thị trường để xác định bệnh glôcôm.
– Trường hợp NA nghi ngờ (23-25 mmHg với NA kế Maclakov, 20-21 mm Hg với NA kế Schiotz, 21-22 mmHg với NA kế Goldmann) cần chỉ định theo dõi dao động NA 4 lần – 6 lần/ ngày trong 3 ngày hoặc làm thử nghiệm. Đánh giá kết quả như sau:
+ Kết quả (+) khi độ chênh lệch NA giữa các lần đo ≥ 5 mmHg: mắt có tăng NA.
+ Kết quả (-): khi độ chênh lệch NA giữa các lần đo < 5 mmHg.
– Mức chênh lệch NA giữa 2 mắt ≥ 5 mmHg : mắt có NA cao hơn bị tăng NA.
– NA không cao nhưng có các triệu chứng lâm sàng, có lõm đĩa thị giác rộng và tổn thương thị trường điển hình của glôcôm là những dấu hiệu nghi ngờ người bệnh có glôcôm ngoài cơn hoặc glôcôm nhãn áp không cao: soi đáy mắt, làm các xét nghiệm chẩn đoán hình ảnh, làm thị trường, kiểm tra loại trừ các tổn thương do bệnh lý thị thần kinh, thiếu máu thị thần kinh, tổn thương trong hệ thần kinh trung ương, thiểu năng tuần hoàn não, rối loạn giấc ngủ, bệnh lý tim mạch, huyết áp, đặc biệt lưu ý các bệnh mạch máu ngoại vi, các bệnh máu. Các trường hợp bệnh khó nên gửi hội chẩn tuyến chuyên sâu cao hơn.
4.4. Khám bằng ánh sáng đèn (đèn pin, máy soi đáy mắt)
– Kiểm tra phản xạ đồng tử.
– Ước lượng độ sâu tiền phòng và độ mở góc tiền phòng bằng Nghiệm pháp ánh sáng chéo (Nếu không có sinh hiển vi khám bệnh): sử dụng ánh sáng chiếu từ phía thái dương đi ngang bề mặt mống mắt. Đánh giá kết quả như sau:
+ Nếu chân mống mắt phía đèn chiếu càng vồng cao thì phần mống mắt phía đối diện càng bị che tối: góc có xu hướng bị đóng.
+ Nếu toàn bộ phần mống mắt phía bên đối diện sáng đều: góc có khả năng mở.
4.5. Khám sinh hiển vi (SHV)
– Phát hiện các tổn thương tại mắt do glôcôm: cương tụ kết mạc, phù giác mạc, thoái hóa mống mắt, đồng tử giãn méo, giảm hoặc mất phản xạ… ở các mức độ khác nhau tùy thuộc vào hình thái và giai đoạn bệnh.
– Nghiệm pháp ước lượng góc tiền phòng Van Herick: đặt khe sáng của đèn khe chếch 60˚ chiếu vào sát rìa và tiếp tuyến rìa giác mạc, điều chỉnh khe sáng thật nhỏ và rõ nét, so sánh khoảng cách từ mặt sau của giác mạc đến mặt trước của mống mắt với chiều dày giác mạc.
Đánh giá kết quả theo bảng phân loại độ mở góc tiền phòng (bảng 1).
Soi góc tiền phòng: quan sát hình ảnh của góc tiền phòng, độ mở của góc, mức độ dính góc, gia tăng sắc tố tại vùng bè, dấu in sắc tố trên vùng bè, giúp chẩn đoán chính xác hình thái glôcôm và định hướng điều trị.
Bảng 1. Phân loại độ mở góc tiền phòng
| Phân loại | Độ mở góc | Theo V. Herick | Độ mở góc | Cấu trúc góc nhìn được | Khả năng đóng góc |
| Độ 4 | Mở rộng | > 1/2 chiều dày của GM | 45°-35° | Toàn bộ chi tiết góc tới dải thể mi | Không |
| Độ 3 | Trung bình | 1/2 đến >1/4 chiều dày của GM | 35°-20° | Chi tiết góc tới cựa CM, không thấy dải thể mi | Không |
| Độ 2 | Hẹp | = 1/4 chiều dày của GM | 20°-10° | Chi tiết góc tới dải bè, không thấy dải thể mi và cựa CM | Có thể đóng |
| Độ 1 | Rất hẹp | < 1/4 chiều dày của GM | < 10° | Vòng Schwalbe hoặc một phần dải bè | Rất có thể đóng |
| Độ 0 | Đóng | 0 | 0 | Không thấy cấu trúc góc | Đóng hoàn toàn |
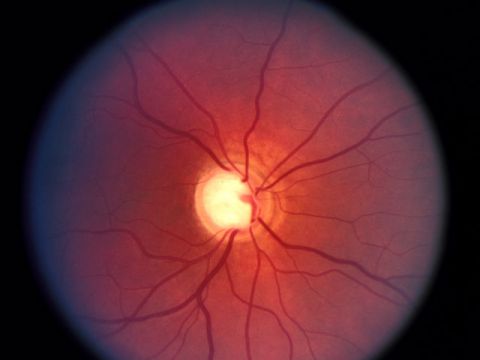
4.6. Khám đáy mắt
Dùng máy soi đáy mắt hoặc kính Volk khám trên SHV để phát hiện những tổn thương đặc hiệu của bệnh glôcôm.
Lõm teo đĩa thị giác: ở giai đoạn sớm của bệnh lõm thường phát triển theo chiều dọc ( hình oval dọc), sau đó rộng dần đồng tâm.
Viền thần kinh mỏng dần hoặc tạo thành khuyết hình chêm.
Teo lá sàng để lộ các lỗ của lá sàng.
Các dấu hiệu của mạch máu: mạch máu dạt phía mũi; Mạch máu gấp khúc hình lưỡi lê; Mạch máu uốn lượn theo bờ cong của lõm đĩa thị giác phía trên hoặc dưới, trong lòng lõm đĩa thị giác không quan sát thấy đường đi liên tục của mạch máu.
Xuất huyết: thường xuất hiện trên bề mặt đĩa thị giác, hoặc cạnh đĩa, có hình ngọn lửa nằm theo các sợi trục, hay gặp nhất ở phía thái dương dưới.
Teo quanh đĩa thị giác: hay gặp ở bệnh glôcôm NA không cao.
Nếu chênh lệch tỷ lệ L/Đ > 0,2 giữa hai mắt hoặc các dấu hiệu tổn thương điển hình của glôcôm không rõ ràng cần làm các khám nghiệm bổ xung: theo dõi NA nhiều lần trong ngày, làm thử nghiệm phát hiện glôcôm, đo chiều dầy giác mạc để hiệu chỉnh số đo NA, khám nghiệm thị trường, chụp cắt lớp võng mạc (OCT, HRT), chụp ảnh đáy mắt để theo dõi mức độ tiến triển của tổn thương.
4.7. Khám thị trường
4.7.1. Phương pháp lâm sàng: đơn giản, nhanh, cho phép xác định sơ bộ giới hạn thị trường, bằng cách so sánh thị trường của người bệnh và thị trường của thầy thuốc.
Kỹ thuật: người bệnh và thầy thuốc ngồi đối diện, cách nhau 1m; người bệnh mở mắt cần đo thị trường (ví dụ mắt phải) và bịt mắt còn lại (mắt trái); thầy thuốc sẽ bịt bên mắt ngược lại với người bệnh (mắt phải). Thầy thuốc và người bệnh nhìn thẳng vào mắt nhau. Thầy thuốc di chuyển ngón tay của mình ở khoảng giữa hai người theo các kinh tuyến khác nhau từ ngoài vào và hỏi người bệnh có nhìn thấy ngón tay hay không, sau đó so sánh thị trường của người bệnh và thầy thuốc.
Chỉ định:
Ở những nơi không có máy thị trường kế.
Trẻ nhỏ.
Bệnh nhân nằm liệt hoặc mệt mỏi, kém phối hợp khi làm thị trường.
Bệnh nhân có thị lực quá kém: < ĐNT 0,3m.

4.7.2. Đo thị trường bằng máy
– Thị trường kế động (Landolt, Maggiore, Goldmann): giúp xác định ranh giới ngoại vi của thị trường. Trong bệnh glôcôm lúc đầu thị trường thu hẹp phía mũi, sau đó thu hẹp đồng tâm, chỉ còn lại một đảo nhỏ ở trung tâm (thị trường hình ống) hoặc ở phía thái dương rồi mất hoàn toàn.
– Thị trường kế tĩnh (Humphrey, Goldmann): có độ chính xác cao, cho phép xác định bờ và độ sâu của các ám điểm, giúp xác định ngưỡng cảm thụ ở nhiều điểm khác nhau trong thị trường từ đó vẽ nên bức tranh toàn cảnh của thị trường.
Ở giai đoạn sớm của bệnh glôcôm thị trường có thể chưa bị tổn thương.
Tổn thương sớm của thị trường bao gồm các hình thái: tổn hại tỏa lan, tổn hại không đồng đều, mở rộng điểm mù, ám điểm đơn độc cạnh trung tâm, ám điểm hình cung Bjerrum, ám điểm Seidel, co hẹp các đường đồng cảm, khuyết phía mũi.
4.8. Các nghiệm pháp phát hiện glôcôm
Có thể thực hiện ở các cơ sở chuyên khoa mắt từ tuyến huyện trở lên.
* Tác dụng
Giúp chẩn đoán xác định bệnh glôcôm khi nghi ngờ về nhãn áp (23 – 25 mmHg với NA kế Maclakov quả cân 10g); rút ngắn thời gian theo dõi glôcôm góc mở; có thể chỉ định điều trị dự phòng glôcôm góc đóng.
Xác định bệnh ở giai đoạn tiền glôcôm khi người bệnh nhân có yếu tố nguy cơ cao.
Đánh giá hiệu quả của các phương pháp điều trị:
+ Kết quả điều trị tốt nếu trước điều trị nghiệm pháp dương tính, sau điều trị nghiệm pháp âm tính.
+ Kết quả điều trị chưa đạt yêu cầu nếu sau điều trị kết quả thử nghiệm dương tính.
* Nguyên tắc chỉ định
Glôcôm góc đóng: các nghiệm pháp đều có thể áp dụng nhưng chủ yếu là các nghiệm pháp làm giãn đồng tử.
Glôcôm góc mở: nghiệm pháp uống nước và nghiệm pháp pilocarpin.
* Đánh giá kết quả
– Nghiệm pháp dương tính khi mức độ biến đổi NA ≥ 5 mmHg (NA kế Maclakov).
– Tuy nhiên nghiệm pháp âm tính không cho phép loại trừ khả năng bị bệnh glôcôm.
4.8.1. Các nghiệm pháp làm giãn đồng tử
Cơ chế: đồng tử giãn gây bít góc tiền phòng.
Tra thuốc giãn đồng tử: homatropin 1% (nước), neosynephrin 10% (nước). Lưu ý: không dùng atropin vì tác dụng kéo dài, nguy hiểm do có thể gây cơn glôcôm góc đóng cấp sau thử nghiệm.
– Nghiệm pháp buồng tối
Nghiệm pháp (+) trong glôcôm góc đóng với tỷ lệ 50%. Với kết quả (-) chưa loại trừ được khả năng sẽ lên cơn glôcôm.
4.8.2. Nghiệm pháp uống nước
Tỷ lệ dương tính: 30% với glôcôm góc mở, 40% với glôcôm góc đóng.
Cơ chế: làm thay đổi áp lực thẩm thấu giữa huyết tương và thủy dịch, do đó làm trở lưu tăng vì các tế bào nội mô của bè củng giác mạc bị ứ phù tạm thời.
Chỉ định: glôcôm góc đóng, glôcôm góc mở.
Chống chỉ định: suy gan, thận, bệnh nhân đã bị cắt dạ dày, cao huyết áp.
4.8.3. Nghiệm pháp pilocarpin
Chỉ định: glôcôm góc mở. Khi NA trong khoảng nghi ngờ ( 22 – 25 mmHg với NA kế Maclakov, quả cân 10g).
Ở người bình thường nhỏ pilocarpin không làm thay đổi NA nhiều (1-2 mmHg). Trên bệnh nhân glôcôm pilocarpin có tác dụng hạ NA rõ rệt ( > 6 mmHg ).
- CHẨN ĐOÁN XÁC ĐỊNH GLÔCÔM NGUYÊN PHÁT
Bảng 2. Phân loại glôcôm nguyên phát
(Dùng trong các cơ sở y tế chuyên khoa mắt chung)
| Hình thái | Giai đoạn | Tình trạng nhãn áp | Diễn biến chức năng thị giác |
| 1. Glôcôm góc đóng 2. Glôcôm góc mở 3. Glôcôm thể hỗn hợp
| 1.Tiềm tàng 2. Sơ phát 3. Tiến triển 4. Trầm trọng 5. Gần mù và mù | Không cao Cao Rất cao | Ổn định Không ổn định |
| Cơn glôcôm góc đóng cấp diễn |
Bảng 3. Phân loại bổ sung glôcôm nguyên phát
(Dùng trong các cơ sở y tế chuyên sâu glôcôm)
| Hình thái | Các dạng khác nhau | Vị trí trở lưu thủy dịch |
| Glôcôm góc đóng Nghi ngờ góc đóng nguyên phát Góc đóng nguyên phát Glôcôm nguyên phát góc đóng
| Có nghẽn đồng tử: Glôcôm góc đóng cấp tính Glôcôm góc đóng bán cấp Glôcôm góc đóng mạn tính | Trước bè |
| Không có nghẽn đồng tử: glôcôm mống mắt phẳng. | ||
| Glôcôm góc bò | ||
| Có nghẽn màn chắn thể thủy tinh – thể mi – dịch kính: glôcôm ác tính | ||
| Glôcôm góc mở
| Glôcôm nguyên phát góc mở có nhãn áp cao Glôcôm nhãn áp không cao Nhãn áp cao đơn thuần
| Vùng bè |
| Sau bè ( kể cả xẹp ống Shlemm) | ||
| Glôcôm thể hỗn hợp | Tổn thương phối hợp |
Chẩn đoán hình thái glôcôm: dựa vào kết quả soi góc tiền phòng.
Chẩn đoán giai đoạn bệnh: dựa vào tổn thương đĩa thị giác và thị trường.
Giai đoạn tiềm tàng: mắt chưa có biểu hiện tổn thương đặc hiệu của bệnh, thường là mắt thứ hai của người bệnh đã có bệnh glôcôm nguyên phát xuất hiện ở một mắt.
Giai đoạn sơ phát: chưa có tổn thương điển hình ở đĩa thị giác và thị trường. Có thể đã bắt đầu xuất hiện những tổn hại thị trường nhỏ ở vùng cạnh trung tâm như điểm mù dài ra, các đường đồng cảm trung bình và trung tâm hẹp lại, loại điểm mù ra ngoài. Đĩa TG: lõm đĩa hình oval đứng, mất cân xứng về độ rộng lõm đĩa giữa hai mắt.
Giai đoạn tiến triển: mở rộng những ám điểm sẵn có ở vùng cạnh trung tâm hoặc những ám điểm sẵn có này liên kết với nhau thành một ám điểm lớn. Thị trường chu biên thu hẹp dần phía mũi ở góc trên hoặc góc dưới hoặc cả hai góc trên và dưới từ >100 cho tới chỉ còn 150 kể từ điểm định thị. Lõm đĩa glôcôm phát triển rộng ra phía bờ đĩa thị giác .
Giai đoạn trầm trọng: thị trường thu hẹp hình ống. Xuất hiện ám điểm hình cung Bjerrum với khuyết thị trường phía mũi điển hình. Ranh giới thị trường chu biên ở ít nhất một góc 1/4 chỉ còn ở vùng <150 kể từ điểm định thị. Tổn thương mở rộng ra thành hình vòng hoặc nửa vòng khu trú 01 đảo thị giác ở trung tâm. Ở giai đoạn muộn thị trường trung tâm cũng bị tổn thương, chỉ còn lại một đảo thị trường phía thái dương. Lõm đĩa glôcôm tiến ra gần sát bờ đĩa thị giác.
Giai đoạn gần mù và mù: không làm được thị trường do thị lực quá kém đến mức không còn nhận thức được ánh sáng. Lõm teo đĩa thị giác hoàn toàn.
- CHẨN ĐOÁN MỘT SỐ HÌNH THÁI GLÔCÔM NGUYÊN PHÁT
6.1. Glôcôm góc mở nguyên phát
Glôcôm góc mở nguyên phát thường xuất hiện âm thầm, không đau nhức mắt và đầu, tiến triển chậm, lần lượt qua từng giai đoạn. Bệnh hay gây tổn thương cả hai mắt nhưng mức độ tiến triển lại ít khi đồng đều, thường có một mắt nặng hơn mắt bên kia.
6.1.1. Triệu chứng cơ năng
Các triệu chứng thường biểu hiện rất kín đáo (trừ trường hợp có tổn thương nặng trên thị trường). Vì vậy người bệnh khó phát hiện được bệnh ở giai đoạn sớm.
– Đa số người bệnh chỉ có cảm giác hơi căng tức mắt hoặc nhìn mờ nhẹ thoáng qua khi làm việc bằng mắt nhiều, khi căng thẳng thần kinh, khi lo lắng nhiều.
– Có những người bệnh nhìn như có màn sương mỏng trước mắt vào buổi sáng.
– Mắt mờ dần khiến cho người bệnh không nhận thấy. Có khi tình cờ phát hiện ra mắt đã bị mù từ lúc nào không biết.
6.1.2. Dấu hiệu thực thể
– Thường ít khi có cương tụ rìa, hoặc chỉ cương tụ rất nhẹ.
– Giác mạc trong.
– Tiền phòng sâu, góc tiền phòng mở rộng hoặc trung bình cả khi NA cao, đây là dấu hiệu quan trọng để chẩn đoán phân biệt với glôcôm góc đóng.
– Đồng tử thường tròn đều, phản xạ bình thường, ở giai đoạn muộn có thể giãn nhẹ, mất viền sắc tố, phản xạ lười hoặc mất phản xạ với ánh sáng.
– Đáy mắt: mức độ teo lõm đĩa glôcôm tùy theo giai đoạn bệnh, thường đi kèm dấu hiệu mạch máu dạt phía mũi, đôi khi có xuất huyết đĩa thị giác hoặc cạnh đĩa thị giác, viền thần kinh mỏng dần.
6.1.3. Các xét nghiệm chức năng
– Thị lực: trong nhiều trường hợp thị lực trung tâm vẫn cao hoặc khá cao trong khi thị trường chỉ còn hình ống.
– Thị trường: biến đổi tùy theo 5 giai đoạn tiến triển của bệnh.
– NA: tăng cao. Tuy nhiên cần ghi nhớ có hình thái glôcôm NA không cao.
– Các phương pháp chẩn đoán hình ảnh:
+ Được sử dụng ở các tuyến chuyên sâu glôcôm.
+ Chụp ảnh đĩa thị giác, chụp cắt lớp võng mạc-đĩa thị (OCT, RNFL, HRT), chụp sợi thần kinh thị giác, quét laser đồng tiêu (CSLO), đo độ phân cực bằng laser quét (SLP)…: cho phép đo đạc chính xác và ghi chép, lưu giữ các thông tin về mức độ lõm đĩa, tổn thương viền thần kinh và các sơi thần kinh quanh đĩa thị giác giúp chẩn đoán glôcôm ở giai đoạn rất sớm và theo dõi quá trình tiến triển của bệnh.
+ Đo chiều dày giác mạc trung tâm nhằm hiệu chỉnh giá trị NA thực tế của mắt
6.1.4. Chẩn đoán phân biệt
Glôcôm góc mở NA không cao cần chẩn đoán phân biệt với các bệnh lý khác của thị thần kinh như viêm thị thần kinh, tổn thương thị thần kinh hậu nhãn cầu, tổn thương thần kinh sọ não, teo đĩa thị trên mắt có lõm đĩa sinh lý rộng, thiếu máu thị thần kinh.
Hội chẩn chuyên khoa sâu.
Chụp cộng hưởng từ (MRI), CT-scanner sọ não, chụp Doppler động mạch cảnh trong, động mạch trung tâm võng mạc giúp chẩn đoán xác định bệnh.
6.2. Glôcôm góc đóng nguyên phát
6.2.1. Glôcôm góc đóng cơn cấp diễn
Bệnh khởi phát đột ngột, có thể xảy ra sau một số yếu tố phát động như xúc động mạnh, sau khi dùng một số thuốc có tác dụng lên hệ thần kinh thực vật, hoặc ở lâu trong bóng tối.
* Triệu chứng chủ quan
– Nhìn mờ nhanh, đột ngột, như qua màn sương mù.
– Nhìn nguồn đèn thấy có quầng xanh đỏ.
– Đau nhức mắt, đau nửa đầu cùng bên.
– Toàn thân: mệt mỏi, buồn nôn, nôn khan hoặc nôn vọt, đau bụng, chậm nhịp tim, vã mồ hôi…
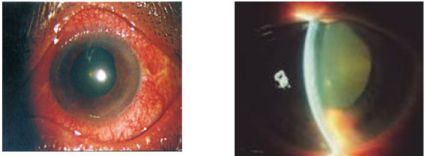
* Dấu hiệu thực thể
– Mi mắt phù nề do mắt kích thích, sợ ánh sáng, chảy nước mắt nhiều.
– Kết mạc cương tụ rìa hoặc cương tụ toàn bộ gây dấu hiệu mắt đỏ.
– Giác mạc phù nề, mất sắc bóng, có bọng biểu mô, nếp gấp màng Descemet, tủa sắc tố mặt sau giác mạc, mặt trước thể thủy tinh.
– Tiền phòng nông, nghiệm pháp Van Herrick < ¼ bề dày giác mạc hoặc áp sát mặt sau giác mạc.
– Đồng tử giãn nửa vời hoặc giãn tối đa, có thể méo, biến dạng, mất phản xạ ánh sáng, có thể mất viền sắc tố bờ đồng tử, dính bờ đồng tử với mặt trước thể thuỷ tinh.
– Thể thuỷ tinh phù đục, có thể có rạn bao trước tạo thành đám đục nhỏ dưới bao trước thể thuỷ tinh.
– Dịch kính có thể phù nề làm khó soi đáy mắt rõ ràng.
– Đáy mắt: đĩa thị giác phù, xuất huyết nhỏ cạnh đĩa thị, có thể thấy động mạch trung tâm võng mạc đập, teo lõm đĩa các mức độ, mạch máu dạt phía mũi. Trong nhiều trường hợp không soi rõ đáy mắt do các môi trường trong suốt bị phù nề nhiều.
– Nhãn áp tăng rất cao.
– Soi góc tiền phòng: góc tiền phòng đóng kín, cần làm nghiệm pháp Forbes với kính Zeiss hoặc soi động với kính Goldmann nhằm phân biệt đóng góc cơ năng hay dính góc thực thể để quyết định phương pháp điều trị. Tuy nhiên trong nhiều trường hợp không soi rõ chi tiết góc do giác mạc phù.
– Thị trường không thể đo được trong cơn glôcôm cấp do các môi trường trong suốt phù nề nhiều, mắt kích thích, chảy nước mắt.
6.2.2. Glôcôm góc đóng bán cấp
Triệu chứng chủ quan và dấu hiệu thực thể gần giống như cơn glôcôm cấp tuy nhiên mức độ biểu hiện không rầm rộ.
Bệnh thường biểu hiện bằng những đợt tăng nhãn áp, hay xuất hiện về chiều tối, gây nhìn mờ, nhìn đèn có quầng xanh đỏ, đau nhức nhẹ trong mắt, đau đầu nhưng tự qua khỏi.
Góc tiền phòng đóng.
Đĩa thị và thị trường thường đã bị tổn thương nhiều do người bệnh không đi khám phát hiện bệnh và điều trị kịp thời.
6.2.3. Glôcôm góc đóng mạn tính
Biểu hiện lâm sàng âm thầm, gần giống như glôcôm góc mở nên nhiều người bệnh khi phát hiện ra thì bệnh đã ở giai đoạn nặng. Người bệnh thường có những cơn nhức đầu, nhức mắt sau một ngày lao động mệt nhọc, căng thẳng.
Nhãn áp thường tăng vừa phải.
Tiền phòng nông.
Góc tiền phòng đóng dần từ đỉnh góc. Soi góc tiền phòng: góc hẹp hoặc đóng.
Lõm đĩa phát triển dần.
Thị trường tổn hại đặc hiệu của glôcôm.
6.2.4. Glôcôm mống mắt phẳng
Là hình thái glôcôm góc đóng xảy ra trên những người bệnh có sự bất thường cấu trúc ở chân mống mắt và thể mi (phát hiện bằng soi góc và UBM). Cơ chế gây tăng NA là do góc tiền phòng bị nghẽn khi đồng tử giãn.
Hay gặp ở lứa tuổi 30 đến 60 tuổi.
Tiền phòng sâu trung bình ở trung tâm. Mống mắt phẳng. Không có biểu hiện của nghẽn đồng tử.
Soi góc: chân mống mắt bám dốc gây hẹp hoặc đóng góc, nếp gấp nhu mô ở ngoại vi của chân mống mắt dầy. Tình trạng góc hẹp không thay đổi sau khi làm laser cắt mống mắt chu biên
Chẩn đoán bằng khám sinh hiển vi siêu âm (UBM): nếp gấp nhu mô ở ngoại vi của chân mống mắt dầy, mống mắt bám dịch ra trước hoặc vị trí dịch ra trước của thể mi, không nhìn thấy rãnh thể mi. Các dấu hiệu này thấy ở ít nhất hai góc phần tư.
6.2.5. Glôcôm ác tính nguyên phát
Biểu hiện lâm sàng tối cấp.
Nhãn áp tăng rất cao.
Dấu hiệu đặc biệt để chẩn đoán phân biệt: xẹp tiền phòng ở các mức độ khác nhau.
Môi trường trong suốt phù nề, mắt kích thích nhiều nên thường không soi được đáy mắt và không làm được thị trường.
