Mục lục
I. PHÔI THAI VÀ BỆNH HỌC
Sự tồn tại của ống phúc tinh mạc còn thông thường là yếu tố chủ yếu trong thoát vị bẹn bẩm sinh và thủy tinh mạc bẩm sinh (hydrocele).
Ống phúc tinh mạc thông thường là một thoát vị bẹn tiềm ẩn và chỉ khi nó chứa một thành phần của nội tạng bụng mới trở nên thoát vị bẹn thật sự. Khác biệt của thoát vị bẹn và thủy tinh mạc bẩm sinh là đường kính là đường kính của ống phúc tinh mạc và chất được chứa bên trong túi: thoát vị bẹn có chứa thành phần nào đó trong ổ bụng, còn thủy tinh mạc thì chỉ chứa ổ bụng.
Ống phúc tinh mạc phát triển trong suốt tháng thứ 3 của thai kỳ như một phần trồi ra của xoang phúc mạc thường xuyên qua lỗ bẹn sâu. Vào thời kỳ này, tinh hoàn đang phát triển còn nằm trong ổ bụng (ngoài phúc mạc). Tinh hoàn bắt đầu đi xuống sau tháng thứ 7 cùng với sự phát triển của ống phúc tinh mạc vào bìu.
Bình thường ống phúc tinh mạc tự bít lại từ lỗ bẹn sâu đến tinh hoàn sau khi tinh hoàn đã nằm ở bìu. Phần xa bọc lấy tinh hoàn trở thành tinh mạc, phần trên đó biến thành dây xơ. Tùy theo mức độ tắc không hoàn toàn của ống phúc tinh mạc sẽ để lại về sau thoát vị bẹn gián tiếp bẩm sinh hoặc thủy tinh mạc (Hình 1). Thời điểm ống phúc mạc bít lại vẫn còn là điều chưa rõ ràng, còn gây tranh cãi.
Một số cho rằng 1 tỷ lệ cao ống phúc tinh mạc vẫn còn tồn tại sau nhiều năm.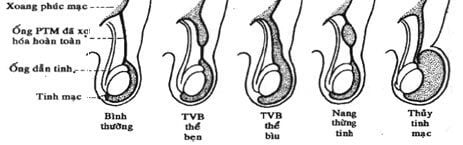
Hình. Ống phúc tinh mạc xơ hóa và các thể bệnh lý khác nhau
Thực tế lâm sàng cho thấy có một tần suất khá cao về sự thông thương của ống phúc tinh mạc ở những trẻ bình thường trong nhiều tháng sau sinh.
II. TẦN SUẤT
Bệnh lý ống phúc tinh mạc được thể hiện nhiều nhất trong các khoa phẫu thuật nhi. Tỷ lệ gặp từ 0,8 – 4,4% ở trẻ em. Ở trẻ sinh non, tần suất lên đến 30% tùy theo tuổi thai.
Tuổi: gặp nhiều nhất ở năm đầu tiên, đỉnh cao là tháng thứ nhất Phái tính: bé trai có thoát vị bẹn 6 lần nhiều bé gái (3/1 – 10/1) (Marc Rowe). Bé gái sinh non cũng có tỷ lệ cao hơn bé gái lớn, bên phải nhiều hơn bên trái. Ở bé trai, 60% bên phải, 30% bên trái, 10% có 2 bên. Tỷ lệ này ở nữ cũng tương tự.
III. HÌNH THÁI LÂM SÀNG
Thoát vị bẹn biểu hiện bằng một khối tròn ở bẹn, có khuynh hướng di chuyển về phía bìu khi trẻ khóc, rặn đi cầu. Hiệu này có thể xuất hiện ngay sau sinh hoặc nhiều tuần, tháng, năm sau đó. Dấu hiệu lâm sàng là 1 u trời lên, xuyên qua lỗ bẹn nông, bên ngoài củ mu và lớn lên khi áp suất trong ổ bụng tăng. Khi bé ở trạng thái bình thường, khối thoát vị có thể tự chui ngược vào bụng hoặc có thể được đẩy ng c lên trên ra sau.
Nên phân biệt với tinh hoàn co rút nằm ngoài lỗ bẹn nông vì bẹn phồng lên dễ lầm lẫn với thoát vị bẹn nhẹ nhàng kéo tinh hoàn xuống bìu và quan sát lại bẹn. Tinh hoàn ẩn có thể, cùng tồn tại với thoát vị bẹn nên phải được xác định kỹ, vì trong phẫu thuật phải cố định tinh hoàn ở bìu sau khi cột ống phúc tinh mạc.
Thường thoát vị bẹn được cha mẹ hoặc thầy thuốc phát hiện. Dẫu bệnh sử đã rõ nhưng việc khám lại để xác định vẫn là điều cần thiết. Ở trẻ nhũ nhi, trong trạng thái bình thường, nếu khối thoát vị không xuống bìu thì có thể cho bé nằm ngửa, kéo 2 chân thẳng, kéo 2 tay ngược lên đầu. Hầu hết các bé sẽ vùng vẫy và áp lực ổ bụng tăng lên làm cho khối thoát vị xuất hiện. Ở trẻ lớn, hợp tác, có thể bảo trẻ ho hoặc thổi bong bóng để kích thích sự xuất hiện của khối thoát vị.
Ở trẻ không quá mập và nội tạng đã lên bụng, túi thoát vị nhỏ có thể xác định bằng cách day nhẹ đầu ngón tay lên ngay dưới lỗ bẹn nông: 2 mặt của túi thoát vị cọ sát nhau như tiếng lụa kêu (silk sign).
IV. ĐIỀU TRỊ
Khuynh hướng ngày nay thoát vị bẹn được giải quyết sớm, nghĩa là bất cứ tuổi nào trừ trẻ sinh non hoặc trẻ có bệnh lý khác nặng hơn đi kèm. Thái độ này nhằm phòng ngừa biến chứng nghẹt, đặc biệt rất thường xảy ra ở trẻ dưới 1 tuổi. Một lý do khác nữa là TVB không thể tự lành như thủy tinh mạc.
Nguyên tắc xử trí phẫu thuật:
Nam: thoát vị bẹn ở trẻ em là loại gián tiếp, do tồn tại ống phúc tinh mạc, do đó chỉ cần tách ống phúc tinh mạc ra khỏi ống dẫn tinh và mạch máu, sau đó cột cắt ống phúc tinh mạc.
Nữ: từ 20% – 24% các trường hợp thoát vị bẹn ở nữ là thoát vị trượt: vòi trứng và buồng trứng dính vào thành túi. Vì thế luôn luôn mởi túi chứa và quan sát bên trong trước khi cắt túi chứa. Nếu có thoát vị trượt, không nên tách vòi trứng hoặc buồng trứng ra khỏi túi mà cắt một phần phúc mạc có dính cơ quan này và đẩy chúng vào ổ bụng, xong khâu vùi túi chứa.
V. THOÁT VỊ BẸN NGHẸT
Gồm thoát vị không lên (incarcereted hernia) và thoát vị bẹn tắc nghẹt (strangulated hernia).
Thoát vị không lên là tình huống mà nội tạng bụng không thể dễ dàng được đẩy lên vào ổ bụng. Trong trường hợp này, mạch máu đến nuôi không bị tắc và nội tạng trong túi chứa không bị tổn hại.
Thoát vị bẹn tắc nghẽn là tình huống nội tạng trong túi chứa bị ép chặt trên đường đi của nó xuyên qua ống bẹn và trở nên hoại tử (gangrenous).
Ở người lớn, thoát vị không lên có thể thích nghi trong nhiều năm, trong khi ở trẻ em, loại thoát vị này nếu không được hầu hết sẽ dẫn đến tắc nghẹt (strangulated) vì nhồi máu nội tạng trong túi chứa. Khởi đầu, khi nội tạng đi qua ống bẹn, áp lực sẽ làm tổn hại đến hệ bạch huyết va các tĩnh mạch hồi lưu. Sau đó, nội tạng bị sưng lên sẽ làm tăng áp lực trong ống bẹn dẫn đến tắc hoàn toàn cả hệ động mạch. Kế đến là hiện tượng thiếu máu (ischemia) và thủng nội tạng. Ở bé gái, buồng trứng thoát vị có thể dẫn đến tắc nghẹt.
VI. CHẨN ĐOÁN THOÁT VỊ BẸN NGHẸT
Trẻ nhập viện với tình trạng bứt rứt, quấy khóc, bỏ bú, đau bụng và có thể nôn ói. Vùng bẹn có 1 khối u căng có thể xuống bìu. Khi có hiện tượng thiếu máu, đau nhiều hơn, ói có mật. Máu có thể có trong phân. Khối u căn hơn, da trên khối u có thể đổi màu, thân nhiệt tăng và dấu hiệu tắc ruột trở nên rõ ràng. Tinh hoàn mới đầu bình thường, nhưng về sau sẽ lớn hơn, cứng do ứ máu ở tĩnh mạch.
CHẨN ĐOÁN PHÂN BIỆT THOÁT VỊ BẸN NGHẸT Xoắn tinh hoàn: điển hình là đau đột ngột, ói, tinh hoàn bị kéo lên gốc bìu. Điều cần ghi nhớ là có nhiều trường hợp triệu chứng không điển hình, rất ít đau, thậm chí không đau (10%). Thăm khám thấy khối u vùng bẹn bìu (inguinoscrotal) trơn trắng, rất đau. Trong
mọi trường hợp, nếu chẩn đoán không rõ ràng, nên quyết định phẫu thuật vì yếu tố thời gian rất quan trọng trong việc cứu tinh hoàn, hơn nữa viêm tinh hoàn hay o tinh hoàn không hề là chống chỉ định của phẫu thuật.
Thủy tinh mạc hay u nang thừng tinh: bệnh sử rõ ràng có nìu căng trước đó, không đau khi thăm khám, u tròn, căng, di động. Chiếu đèn giúp xác định rõ.
Viêm hạch bẹn – đùi: có tổn thương nhiễm trùng ở vùng có hệ hạch huyết chi phối. Các hạch này đau, không di động. Ấn dọc thừng tinh không đau.
Xoắn phần phụ tinh hoàn: đau đột ngột ở bìu. Thăm khám có thấy 1 đốm sạm màu nằm sát vào cực trên tinh hoàn. Ở bệnh nhi lớn, biết hợp tác, có thể sờ nắn tinh hoàn không đau ngoài 1 đốm sưng đặc biệt sẫm màu. Không cần điều trị phẫu thuật, chỉ cần giảm đau.
VIII. THÁI ĐỘ XỬ TRÍ THOÁT VỊ BẸN NGHẸT
Thoát vị bẹn không lên nếu không có dấu hiệu tắc nghẹt, nên được nắn trước. Nguyên tắc là cho bệnh nhi an thần nhằm dãn cơ thành bụng, giảm áp suất trên cổ túi thoát vị. Tư thế trên đè lên bụng giúp tạo nên sức kéo nhẹ trên nội tạng trong túi chứa. Đắp ấm ở vùng bẹn bìu nhằm giảm đau. Sau 1 giờ rưỡi đến 2 giờ, nếu túi thoát vị không lên thì thử đẩy nhẹ từ dưới ngược lên. Nếu không kết quả, phải tiến hành phẫu thuật. Trong mọi trường hợp, không bao giờ được phép thực hiện biện pháp này dưới gây mê.
Đến 81% thoát vị bẹn không lên được nắn thành công không cần phẫu thuật khẩn. Bệnh nhi được mổ sau 24 – 48 giờ nhằm giảm bớt phù nề và chuẩn bị tốt hơn.
IX. NGUYÊN TẮC PHẪU THUẬT THOÁT VỊ BẸN NGHẸT
Chuẩn bị như mọi phẫu thuật tắc ruột: đặt thông dạ dày, bù dịch và điện giải, kháng sinh phòng ngừa. Xử lý các tình huống:
Sau gây mê, nếu túi thoát vị tự lên: nên tiến hành phẫu thuật và việc kiểm tra ruột hầu như không cần thực hiện vì nếu ruột đã hoại tử sẽ không tự lên được.
Sau khi rạch da, nếu:
- Ruột chạy vào ổ bụng trước khi mở túi chứa thì nên mở túi chứa, kiểm tra có dấu vết của thủng ruột hay không: máu, mùi phân. Nếu có dấu hiệu ruột hoại tử, nên tiến hành kiểm tra ruột, trường hợp khăn vì lỗ bẹn sâu hẹp, nên mở thêm một đường mổ ngang ở vùng hố chậu phả
- Nếu ruột còn sau khi mở túi chứa và đẩy ruột vào ổ bụng khó khăn thì có ể mở rộng phía trên lỗ bẹn sâu ở phần trong của cơ chéo
- Nếu ruột ở trạng thái khó xác định còn tốt hay không thì phải được đắp với gạc ẩm tối thiểu 5 phút. Sau đó theo dõi mạch đập của mạc treo và nhu động ruộ Nếu không khả quan phải cắt bỏ đoạn ruột hư.
Trường hợp túi chứa bị rách, không thể cột theo kiểu thông thường thì có thể khâu từng mối rời hoặc liên tục.
X. BIẾN CHỨNG THOÁT VỊ BẸN NGHẸT
Tổn thương ruột không hồi phục: rất ít, tỷ lệ ghi nhận khoảng 1,5%.
Tổn thương tinh hoàn: mạch máu nuôi tinh hoàn bị chèn ép do nội tạng nghẹt. Tỷ lệ tổn thương tinh hoàn trong thoát vị bẹn nghẹt xảy ra từ 2,6 – 5%. Tinh hoàn bị tái nhợt (cyanotic) trong thoát vị bẹn nghẹt từ 11 – 29%. Tổn thương teo tinh hoàn về sau ít hơn, từ 0 – 19% và đây là lý do thoát vị bẹn được phẫu thuật rất sớm. Trừ trường hợp tinh hoàn bị hoại tử rõ rệt, nó không được cắt bỏ. Ở bé gái, không có thoát vị bẹn nghẹt ruột mà chỉ có buồng trứng nghẹt và hay xảy ra ở bé dưới 6 tháng.
Thủy tinh mạc và u nang thừng tinh:
U nang thừng tinh chỉ là một dạng của thuy tinh mạc không thông thường, sự phân biệt này có tính cách lý thuyết vì ống phúc mạc quá nhỏ tưởng như đã bị tắc.
Thủy tinh mạc kinh điển có dạng bầu dục, chắc so với thoát vị bẹn, ấn vào thấy căng, di động và không đau. Sau giấc ngủ, bìu nhỏ lại vì dịch chảy ngược vào bụng. Khám kỹ sẽ thấy thủy tinh mạc không lên khỏi lỗ bẹn nông, đây cũng là một khác biệt so với thoát vị bẹn. Soi đèn là biện pháp chẩn đoán chính xác.
Thủy tinh mạc có khuynh hướng tự khỏi từ 12 tháng đến 18 tháng đầu tiên nên không cần điều trị trong thời gian này, trừ trường hợp có phối hợp với thoát vị bẹn. Sau 2 tuổi, thủy tinh mạc không thể tự khỏi.
Phẫu thuật ống phúc tinh mạc như trong thoát vị bẹn và để hở đầu dưới. Không nên lột “túi nước” vì dễ gây xuất huyết, cũng không cần lột túi. Hiếm khi có tụ dịch trở lại ở phần xa của túi chứa.
