- Hội chứng tăng áp lực trong sọ
Nguyên nhân: có thể do u trong sọ, chấn thương sọ não, áp xe trong sọ, hãn hữu cũng có thể do tăng huyết áp, bệnh thận, bệnh bạch cầu cấp (leucose aigue).
Triệu chứng:
Khách quan triệu chứng chủ yếu là ứ phù đĩa thị (H 23.6). Thoạt đầu đĩa thị bị cương tụ, bò mờ, lồi dần về phía trước như một cái nấm. Dấu hiệu này thường xuất hiện ở cả hai mắt. Đến giai đoạn bệnh toàn phát, đĩa thị căng phình to và lồi ra trước. Sự tuần hoàn trở về của võng mạc bị ngăn trở, do đó hệ thống tĩnh mạch trung tâm võng mạc bị giãn to, ngoằn ngoèo. Quanh đĩa thị có thể thấy nhiều đám xuất huyết và tiết tố trên võng mạc. Ớ giai đoạn cuối, đĩa thị bị thoái hoá ngả màu bạc xám, bờ đĩa thị vẫn mờ.

Hình 23.6. ứ phù gai thị
Chủ quan: nhức đầu dai dẳng, khi thì âm ỉ, có lúc lại dồn lên dữ dội. Ớ giai đoạn này thị lực, thị trường chưa có biến đổi đáng kể, chỉ có điểm mù to ra đáng kể, chỉ có điểm mù to ra rõ rệt. Tuỳ theo vị trí của thương tổn trong não mà có thể có hoặc không có dấu hiệu khu trú thần kinh; chỉ đến khi thị thần kinh bị thoái hoá thì thị lực và thị trường mơdi giảm hoặc thu hẹp nhiều, sau cùng mù hẳn.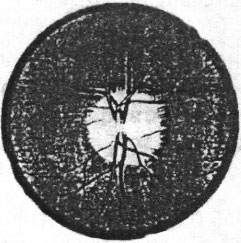
Hình 23.7: Teo gai thị thứ phát
Điều trị triệu chứng: glucose ưu trương đậm đặc 40%, ngày tiêm 2 lần, mỗi lần 10 ml – 30 ml.
Điều trị nguyên nhân là chủ yếu: giải quyết u sọ, ápxe sọ v.v…
- Hội chứng bán manh.
Bán manh là mất 1/2 hoặc 1/4 thị trường của cả hai mắt, thường liên quan đến các tổn thương trên đường thần kinh thị giác từ giao thoa thị giác đến vỏ não vùng chẩm.
Nguyên nhân thường là u trong sọ, nhất là vùng tuyến yên, chấn thương sọ não v.v…
- Hội chứng giao thoa thị giác: các u tuyến yên hay gây ra hội chứng này. Biểu hiện chủ yếu là bán manh hai bên thái dương.
- Hội chứng thương tổn dải thị giác: biểu hiện chủ yếu là
bán manh cùng bên: thường hay kèm theo phản xạ bán manh của Wernicke. Điều trị: Sulfat de magnesium, ống 10 ml chứa 2g Sulfat de magnesium, tiêm bắp ngày 1 -2 lần, mỗi lần 1 ống, trị nguyên nhân, mổ u tuyến yên v.v…
- Hội chứng giao cảm cổ (hội chứng Claude – Bernard – Homer).
Nguyên nhân: viêm màng phổi ở đỉnh, vết thương vùng đỉnh phổi v.v…
Triệu chứng có ba dấu hiệu ở mắt: sụp mi nhẹ (do liệt cơ Müller), cơ đồng tử (do liệt cơ xoè đồng tử): nhãn cầu thụt vào trong.
Điều trị theo nguyên nhân.
- Bệnh Wilson
Bệnh do Wilson mô tả năm 1902. Bệnh Wilson thực chất là một tình trạng xơ gan gây ra những rối loạn về chuyển hoá của đồng (Cu) trong cơ thể. Bệnh hay gây ra dấu hiệu thần kinh, các rối loạn ngoại tháp: run tay, nói lắp, về sau có thể bị hôn mê, co giật. Về mắt, ở giác mạc có vòng Kayser-Flescher màu xanh lục, đôi khi kèm đục thể thủy tinh.
- Mù vỏ não
Mù vỏ não còn gọi là mù vùng chẩm, theo Sachsenweger (1975) bao gồm những tổn thương có liên quan đến đường thị giác hoặc trung tâm thị giác nằm phía sau của thể gối.
Theo nhiều tác giả như Guilaumat (1953), Le Hunsec (1972) thì nguyên nhân thường gặp nhất của mù vỏ não là các rối loạn mạch máu não, sau đó phải kể đến các nguyên nhân khác như ngộ độc, chấn thương, viêm v.v… Chúng tôi gặp những nguyên nhân của mù vỏ não như tắc thở sau khi thắt cổ, sau khi rút canun Krishaber một thời gian ngắn.
Về lâm sàng thì việc chẩn đoán mù vỏ não căn cứ chủ yếu vào các phản xạ của mắt và điện não đồ.
Phản xạ doạ (-), phản xạ điều tiết (-), test rung giật nhãn cầu nhìn vật động (N. O. C) (-).
Điện não đồ:sóng anpha chẩm bị huỷ, không đáp ứng với kích thích ánh sáng.
Trong lúc đó phản xạ đồng tử (+), phản xạ liên ứng (+), phản xạ giác mạc (+).
Trong mù vỏ não, các phản xạ mà cung chủ yếu đi qua vỏ não vùng chẩm (phản xạ doạ, phản xạ điều tiết) đều bị rối loạn. Còn các phản xạ mà cung chủ yếu không qua vỏ não (phản xạ đồng tử với ánh sáng, phản xạ loá mắt, phản xạ giác mạc) đều tồn tại.
Theo dõi một thời gian dài (trên 1 năm), chúng tôi thấy hình ảnh đáy mắt của bệnh nhân mù vỏ não không thay đổi; đáp ứng tổng thể điện võng mạc còn trong giới hạn sinh lí.
Trong mù vỏ não, thần kinh thị giác không bị thương tổn: mù vỏ não kéo dài không gây ra teo thị thần kinh, chứng tỏ hiện tượng thoái hoá của vỏ não chỉ khu trú ở sau thể gối, còn neuron đi từ võng mạc đến thể gối không bị thương tổn đáng kể. Tuy vậy, trước một trường hợp nghi ngờ là mủ vỏ não, nếu có điều kiện thì cần làm điện chẩm kích thích (P.E.V) để xác định thêm. Căn cứ vào những hiểu biết về tình trạng giảm ôxy mô não cấp thì ngoài yếu tố giảm oxy, còn một số yếu tố quan trọng nữa là hiện tượng co mạch. Hai quá trình bệnh lý này tác động lẫn nhau làm cho vỏ não ngày càng bị nguy kịch thêm.
Điều trị: trong cấp cứu các tình trạng giảm oxy mô não cấp, cần chú ý giải quyết cả hai yếu tố: thiếu oxy trong máu, co mạch.
Cần khẩn trương tiến hành trong giai đoạn đầu, nằm đầu thấp, hô hấp nhân tạo, thở oxy, thuốc giãn mạch, trỢ tim, xoa bóp tim, truyền dịch. Giai đoạn sau truyền mằu tiếp tục cho thuốc giãn mạch, trợ tim các loại vitamin: Bl, pp, B12.
- Bệnh nhược cơ
Nhược cơ là một bệnh thần kinh – cơ, làm yếu mệt các cơ vân. Những thể nhược cơ có biến chứng nặng như: ăn nghẹn, nuốt sặc v.v… có thể dẫn đến tử vong.
Ngày nay người ta thừa nhận bệnh nhược cơ là một bệnh tự miễn. Thoạt đầu bệnh tiến triển âm thầm, bệnh có thể khỏi phát sau một bệnh nhiễm khuẩn cấp, sau một phẫu thuật cắt bỏ tuyến giáp, cũng có khi bệnh phát đột ngột không có nguyên nhân rõ ràng.
Ớ giai đoạn đầu, các cơ vân của mắt bị yếu, dấu hiệu này tồn tại suốt thời gian bị bệnh. Nhược cơ thường nhẹ hơn về sáng (lúc ngủ, các cơ được nghỉ ngơi) và nặng hơn về buổi chiều (vì phải vận động suốt cả ngày)
Về sau, khi nhược cơ toàn thân đã nặng thì các triệu chứng trở nên ít thay đổi, đưa đến một bệnh cảnh đặc biệt, bộ mặt nhược cơ có các nếp nhăn ở mặt, ở mắt, mi mắt (thường là cả hai mi) bị sụp xuống, hai mắt không nhắm kín được. Bệnh nhân nói nhỏ, khó khăn, ngồi không giữ được thăng bằng, tay không giơ lên cao được, chân không bước lên bậc thềm được, ăn bị nghẹn, uống nước bị sặc, có thể có cơn khó thở nguy hiểm làm cho bệnh nhân chết ngộ độc.
Xét nghiệm dược lý: prostigmin: trước khi làm xét nghiệm 10 phút, tiêm 0,5 mg atropin dưới da nhằm chống tác dụng phụ của prostigmin. Tiêm bắp 1 – 1,5 mg prostigmin. Các triệu chứng của nhược cơ đã biến mất sau 30 phút và tác dụng của prostigmin kéo dài trong hai giờ.
Điều trị nội khoa: uống prostigmin 1-1,5 mg/ngày.
Điều trị theo cơ chế sinh lý bệnh: prednison liều thấp 15 – 25mg/ngày. Sau đó chuyển sang khoa thần kinh.
Điều trị phẫu thuật: cắt bỏ tuyến ức.
