Khám tổng quát một bệnh nhân nghi ngờ có bệnh lý tim mạch bao gồm dấu hiệu sinh tồn (nhịp thở, mạch, huyết áp) và quan sát màu sắc da (v.d tím, xanh xao), móng tay dùi trống, phù, dấu hiệu giảm tưới máu (da lạnh và khô), và biến đổi đáy mắt do tăng huyết áp. Khám bụng để tìm gan to, dịch báng, hay phình động mạch chủ bụng. Chỉ số huyết áp cổ chân – cánh
tay (huyết áp tâm thu ở cổ chân chia huyết áp tâm thu ở tay) <0.9 cho thấy có bệnh lý tắc nghẽn động mạch chi dưới. Các dấu hiệu cần tìm quan trọng khác trong khám tim mạch bao gồm:
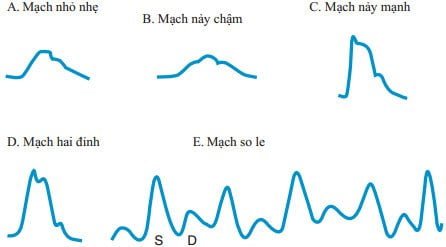
MẠCH ĐỘNG MẠCH CẢNH (HÌNH 119-1)
- Mạch nhỏ nhẹ: Mạch nảy yếu do giảm thể tích tống máu (giảm thể tích máu, suy thất trái, hẹp van hai lá hay van động mạch chủ).
- Mạch nảy chậm: Mạch nảy bị trì hoãn (hẹp van động mạch chủ).
- Mạch nảy mạnh (tăng động): Tăng động tuần hoàn, hở van động mạch chủ, còn ống động mạch, mạch giãn quá mức.
- Mạch nảy hai đỉnh: Nhịp đôi tâm thu (hở van động mạch chủ, bệnh cơ tim phì đại).
- Mạch so le: Sự biến đổi tuần tự của biên độ áp lực mạch (rối loạn chức năng thất trái nặng).
- Mạch nghịch: Huyết áp tâm thu giảm mạnh khi hít vào (>10 mmHg) (chèn ép tim, bệnh phổi tắc nghẽn nặng).
MẠCH TĨNH MẠCH CẢNH (JVP)
Tĩnh mạch cảnh nổi gặp trong suy tim phải, viêm màng ngoài tim co thắt, chèn ép tim, tắc tĩnh mạch chủ trên. JVP thường giảm khi hít vào nhưng có thể nổi rõ (dấu Kussmaul) trong viêm màng ngoài tim co thắt. Các bất thường khi thăm khám bao gồm:
- Sóng a lớn: Hẹp van ba lá, hẹp van động mạch phổi, phân ly nhĩ thất (nhĩ phải bóp khi van ba lá đang đóng).
- Sóng v lớn: Hở van ba lá, thông liên nhĩ Sóng y sâu: Viêm màng ngoài tim co thắt.
- Sóng y xuống chậm: Hẹp van ba lá.
SỜ MỎM TIM
Vị trí mỏm tim đập thường nằm tại gian sườn thứ 5, đường trung đòn.
Các bất thường bao gồm:
- Mỏm tim nảy mạnh: Phì đại thất trái.
- Mỏm tim nảy lệch sang bên và xuống dưới: Dãn thất trái.
- Mỏm tim nảy hai lần: Bệnh cơ tim phì đại.
TIẾNG TIM (HÌNH 119-2)
T1
Lớn: hẹp van hai lá, khoảng PR ngắn, tim tăng động, thành ngực mỏng.
Soft: Khoảng PR dài, suy tim, Hở van hai lá, thành ngực dày, khí phế thủng.
T2
Bình thường A2 đi trước P2 và tách đôi khi hít vào; Các bất thường bao gồm:
- Tách đôi dãn rộng: block nhánh phải, hẹp van động mạch phổi, hở van hai lá.
- Tách đôi cố định (không thay đổi theo hô hấp): Thông liên nhĩ.
- Tách đôi thu hẹp: Tăng áp phổi.
- Tách đôi nghịch đảo (tiếng tách đôi gần lại khi hít vào): Hẹp van động mạch chủ, block nhánh trái, suy tim.
- A2 lớn: Tăng huyết áp hệ thống.
- A2 nhẹ: Hẹp van động mạch chủ.
- P2 lớn: Tăng áp động mạch phổi.
- P2 nhẹ: Hẹp van động mạch phổi (PS).
T3
Tần số thấp, nghe rõ tại mỏm tim bằng phần chuông của ống nghe, theo sau tiếng T2; bình thường ở trẻ em; sau độ tuổi 3035, chỉ điểm tình trạng suy thất trái hay quá tải thể tích.
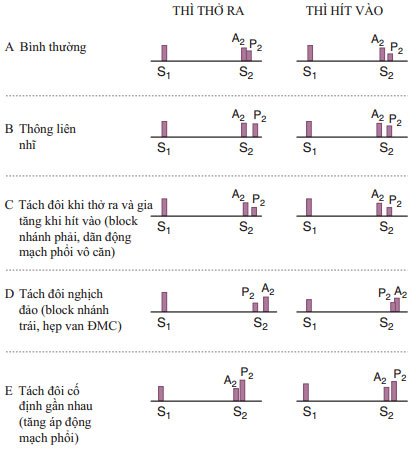
HÌNH 119-2 Các tếng tim. A. Bình thường. S1, tiếng tim T1; S2, Tiếng tim T2; A2, thành phần chủ của tiếng T2; P2, thành phần phổi của tiếng T2. B. Thông liên nhĩ với T2 tách đôi cố định. C. T2 tách đôi dãn rộng khi block nhánh phải. D. Tiếng T2 tách đôi nghịch đảo khi block nhánh trái. E. T2 tách đôi gần nhau khi tăng áp động mạch phổi. (Theo NO Fowler:
Diagnosis of Heart Disease. New York, Springer-Verlag, 1991, p 31.)
T4
Tần số thấp, nghe rõ bằng phần chuông ở mỏm tim, trước tiếng T1; phản ánh quá trình co bóp của tâm nhĩ xuống tâm thất mất khả năng phối hợp hoạt động; gặp trong hẹp van ĐMC, tăng huyết áp, bệnh cơ tim phì đại, và bệnh động mạch vành (CAD).
Tiếng clack mở van (OS)
Tần số cao; sau tiếng T2 (khoảng 0.060.12 giây), nghe ở phần thấp bờ trái ức và mỏm tim trong hẹp van hai lá; hẹp van hai lá càng nặng, khoảng cách S2-OS càng ngắn.
Tiếng click tống máu
Âm thanh tần số cao theo sau tiếng T1; gặp trong dãn gốc động mạch chủ hoặc động mạch phổi, hẹp van ĐMC bẩm sinh (rõ nhất ở mỏm tim) hay hẹp van ĐMP (phần trên bờ trái ức); trường hợp thứ hai tiếng click giảm cường độ khi hít vào.
| Âm thổi tâm thu | |
| Dạng tống máu | Đường ra động mạch chủ Hẹp van động mạch chủ Đường ra động mạch phổi Hẹp van động mạch phổi |
| Toàn tâm thu | Hở van hai lá Hở van ba lá Thông liên thất |
| Cuối tâm thu | Sa van hai lá hay ba lá |
| Âm thổi tâm trương | |
| Đầu tâm trương | Hở van động mạch chủ Hở van động mạch phổi |
| Âm thổi giữa đến cuối tâm trương | Hẹp van hai lá hay ba lá Âm thổi do dòng máu qua van hai lá hay ba lá |
| Liên tục | Còn ống động mạch Rò động-tĩnh mạch vành Vỡ phình xoang Valsalva |
Tiếng click giữa tâm thu
Ở phần thấp bờ trái ức và mỏm tim, thường được theo sau bởi âm một âm thổi trong sa van hai lá
ÂM THỔI (BẢNG 119-1 VÀ 119-2, HÌNH 119-3)
Âm thổi tâm thu
Có thể có dạng tống máu tăng-giảm, toàn tâm thu, hay cuối tâm thu; âm thổi ở bên phải (v.d hở van ba lá) thường gia tăng khi hít vào.
Âm thổi tâm trương
- Âm thổi đầu tâm trương: Bắt đầu ngay sau tiếng T2, tần số cao, và thường có nguyên nhân do hở van động mạch chủ hay động mạch phổi.
- Âm thổi giữa đến cuối tâm trương: Tần số thấp, nghe rõ bằng phần chuông của ống nghe; gặp trong hẹp van hai lá hay ba lá; thường ít khi do u nhầy nhĩ.
- Âm thổi liên tục: Xuất hiện trong cả thì tâm thu và tâm trương (lấn qua T2); gặp ở bệnh nhân còn ống động mạch và đôi khi trong hẹp eo động mạch chủ; nguyên nhân ít gặp hơn thường do rò động-tĩnh mạch hệ thống hay ở mạch vành, rò phế chủ, vỡ phình xoang Valsalva.
BẢNG 119-2 TÁC ĐỘNG CỦA CÁC CAN THIỆP VỀ MẶT SINH LÝ VÀ DƯỢC LÝ LÊN CƯỜNG ĐỘ TIẾNG TIM VÀ ÂM THỔI CỦA TIM
Hô hấp
Âm thổi tâm thu do hở van ba lá hay dòng máu phổi qua một lỗ van bình thường hay hẹp và âm thổi tâm trương của hẹp van ba lá hay hở van động mạch phổi thường gia tăng khi hít vào, cũng như T3 và T4 bên phải. Tiếng tim và âm thổi bên trái thường lớn hơn khi thở ra, cũng như tiếng tống máu động mạch phổi.
Nghiệm pháp Valsalva
Hầu hết các âm thổi giảm về thời gian và cường độ. Hai ngoại lệ là âm thổi tâm thu của bệnh cơ tim phì đại, thường lớn hơn, và trong sa van hai lá, thường kéo dài và to hơn. Khi kết thúc nghiệm pháp Valsalva, âm thổi bên phải trở về như cũ sớm hơn âm thổi bên trái.
Sau ngoại tâm thu thất hay rung nhĩ
Âm thổi bắt nguồn từ van bán nguyệt bình thường hay hẹp gia tăng trong chu chuyển sau ngoại tâm thu thất hoặc trong chu chuyển sau một chu chuyển kéo dài trong rung nhĩ. Ngược lại, âm thổi tâm thu do hở van nhĩ thất hoặc là không thay đổi, giảm bớt (rối loạn chức năng cơ nhú), hay ngắn lại (sa van hai lá).
Thay đổi tư thế
Khi đứng, hầu hết âm thổi giảm cường độ, hai ngoại lệ là âm thổi do bệnh cơ tim phì đại, âm thổi trở nên lớn hơn, và trong sa van hai lá, âm thổi kéo dài hơn và tăng cường độ. Khi ngồi xổm, hầu hết âm thổi to hơn, nhưng trong bệnh cơ tim phì đại và sa van hai lá thường nhẹ đi và có thể biến mất. Giơ cao chân thụ động cũng thường tạo kết quả tương tự.
Gắng sức
Âm thổi do dòng máu lưu thông qua lỗ van bình thường hay bị tắc nghẽn (v.d hẹp van ĐMP, hẹp van hai lá) lớn hơn khi gắng sức bất động hoặc gắng sức tối đa (nắm chặt tay). Âm thổi hở van hai lá, thông liên thất, và hở van động mạch chủ cũng gia tăng khi nắm chặt tay. Tuy nhiên, âm thổi trong bệnh cơ tim phì đại thường giảm khi gắng sức hết cỡ. T4 và T3 bên trái
thường tăng khi gắng sức, đặc biệt là trong thiếu máu cơ tim.
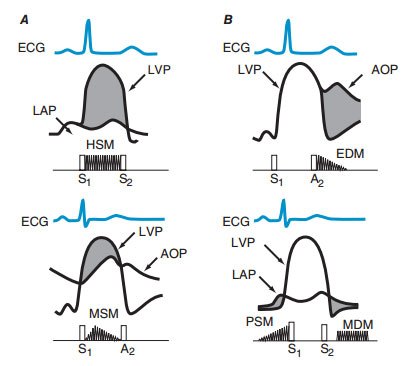
HÌNH 119-3 A. Hình ảnh biểu hiện trên ECG, áp lực động mạch chủ (AOP), áp lực thất trái (LVP), và áp lực nhĩ trái (LAP). Vùng màu xám miêu tả độ chênh áp giữa hai bên van kì tâm thu. HSM: âm thổi toàn tâm thu; MSM: âm thổi giữa tâm thu. B. Hình ảnh biểu hiện trên ECG, áp lực động mạch chủ (AOP), áp lực thất trái (LVP), và áp lực nhĩ trái (LAP). Vùng màu xám miêu tả độ chênh áp giữa hai bên van kì tâm trương. EDM: âm thổi đầu tâm trương; PSM: âm thổi tiền tâm thu; MDM: âm thổi giữa tâm thu.
