Teo đường mật bẩm sinh là bệnh lý hiếm gặp của gan và đường mật, đặc trưng bởi sự gián đoạn hoặc thiếu hụt của hệ thống đường mật ngoài gan, dẫn đến cản trở dòng chảy của mật. Tần xuất gặp ở 1/8 000- 14 000 trẻ sinh sống, châu Á có tỷ lệ mắc bệnh cao.
NGUYÊN NHÂN GÂY BỆNH
Có nhiều giả thiết gây về nguyên nhân gây bệnh như sự không thông nòng trở lại của đường mật, sự bất thường của thai kỳ hay hậu quả của độc chất hoặc virus.
CHẨN ĐOÁN
- Lâm sàng
Bệnh xuất hiện với triệu chứng vàng da ứ mật tăng dần, phân bạc màu sớm và liên tục, gan lách to. Các triệu chứng suy gan, cổ chướng, tuần hoàn bàng hệ, phù….có thể gặp ở bệnh nhân teo đường mật đến muộn.
- Cận lâm sàng.
- Các xét nghiệm sinh hóa: Tăng bilirubin, chủ yếu là bilirubin trực tiếp, tăng phosphatase kiềm và Suy chức năng gan ở các trường hợp nặng: Giảm tỷ lệ prothrombin, thời gian prothrombin kéo dài bất thường, giảm protid và albumin máu.
- Siêu âm gan- mật có chuẩn bị: xét nghiệm có giá trị chẩn đoán Bệnh nhân cần nhịn bú ít nhất 3 giờ trước siêu âm. Đánh giá đường kính và chiều dài túi mật tại 3 thời điểm: khi đói, sau bú 15 phút và sau bú 1 giờ, dấu hiệu TC sign (triangular cord sign). Các bệnh nhân teo mật bẩm sinh thường có một trong các biểu hiện siêu âm bất thường: không thấy túi mật trên siêu âm, túi mật nhỏ- không thay đổi kích thước sau bữa ăn, túi mật có hình dáng hoặc thành túi mật bất thường, dấu hiệu TC ( triangular cord sign) trên 3mm.
– Một số các xét nghiệm khác:
+ Chụp gan mật bằng đồng vị phóng xạ Tc 99m, do tắc mật nên chất phóng xạ tuy được hấp thu vào gan nhưng không được bài tiết xuống ruột.
+ Chụp cộng hưởng từ và chụp CT đường mật
+ Sinh thiết gan chẩn đoán
CHẨN ĐOÁN
- Chẩn đoán xác định:
Dựa vào các triệu chứng: vàng da ứ mật kéo dài, phân bạc màu liên tục, siêu âm có túi mật bất thường, dấu hiệu TC sign >3mm.
- Chẩn đoán phân biệt:
Cần phân biệt với các nguyên nhân gây vàng da ứ mật khác như viêm gan, vàng da do rối loạn chuyển hóa…
- Phân loại: Phân loại của Karrer và Lyli (1993)
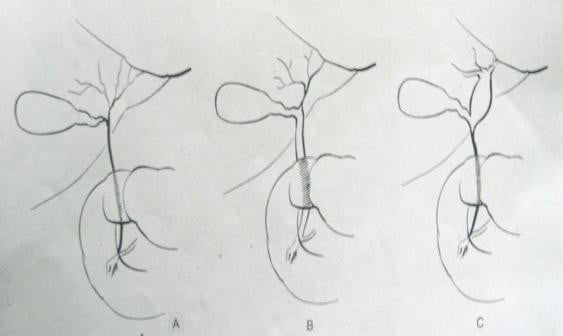
Phân loại Teo đường mật bẩm sinh
Loại 1: teo toàn bộ đường mật ngoài gan
Loại 2: teo ống gan chung, túi mật và ống mật chủ vẫn có nòng
Loại 3: teo phần cuối đường mật ngoài gan, đoạn trên giãn
ĐIỀU TRỊ
Phẫu thuật nối rốn gan và hỗng tràng theo phương pháp Kasai có cải tiến là phương pháp điều trị duy nhất nhằm dẫn lưu một phần dịch mật. Bệnh nhân cần được phẫu thuật càng sớm càng tốt.
THEO DÕI VÀ ĐIỀU TRỊ SAU PHẪU THUẬT
- Điều trị sau phẫu thuật
- Nhịn ăn nuôi dưỡng tĩnh mạch tới khi trẻ có phân vàng hoặc xanh sau mổ. Tùy tính chất và màu phân để điều chỉnh khẩu phần ăn hàng ngày.
- Dùng kháng sinh phòng nhiễm trùng đường mật sớm ngay sau mổ, trong 6 tháng đầu sau mổ với Cotrimoxazol liều dự phòng.
- Ursodeoxycholic (UDCA): sử dụng kéo dài trong 18-24 tháng hoặc tới khi trẻ hết ứ mật với liều 15-30 mg/kg/24h.
- Bổ sung các vitamin tan trong dầu A, D, E, K hàng ngày.
- Sử dụng sữa có đạm thủy phân, có các chuỗi acid béo chuỗi ngắn và trung bình .
- Các biến chứng sớm
- Bục miệng nối
- Chảy dịch ổ bụng nhiều và kéo dài
- Rối loạn điện giải, hạ Natri máu là biến chứng nặng và khó hồi phụ
- Viêm đường mật là biến chứng hay gặp cả trong giai đoạn sớm và muộn sau mổ. Bệnh nhân sốt cao, bụng chướng, phân bạc màu, tăng bạch cầu, tăng bilirrubin máu, tăng Viêm đường mật có thể làm ứ trệ việc dẫn lưu mật. Nếu tái phát nhiều lần có thể làm tiến triển nhanh hơn tình trạng xơ gan, suy gan. Cần điều trị bằng kháng sinh phổ rộng, nhạy cảm với vi khuẩn Gram âm bằng đường tĩnh mạch.
- Các biến chứng muộn
- Tăng áp lực tĩnh mạch cửa
- Các biến chứng muộn
Biến chứng thường gặp ở các bệnh nhân teo mật bẩm sinh, kể cả khi trẻ sau mổ bài tiết mật tốt, hết vàng da. Cần kiểm tra định kỳ bằng siêu âm Doppler gan và hệ tĩnh mạch cửa, đánh giá số lượng tiểu cầu. Khi đã có triệu chứng tăng áp lực tĩnh mạch cửa cần nội soi thực quản dạ dày 6 tháng – 1 năm/lần để đánh giá và điều trị phòng dự phòng xuất huyết tiêu hóa.
+ Điều trị dự phòng tiên phát xuất huyết tiêu hóa do tăng áp lực tĩnh mạch cửa khi giãn tĩnh mạch thực quản > độ II bằng propranolon liều 0,5-1mg/kg/24. Lưu ý kiểm tra điện tâm đồ, siêu âm tim, đường máu trước chỉ định và định kỳ khi khám lại. Theo dõi mạch bệnh nhân hàng ngày trong thời gian điều trị.
+ Điều trị can thiệp nội soi: thắt búi tĩnh mạch, tiêm xơ…nếu giãn tĩnh mạch độ III- IV, nguy cơ xuất huyết tiêu hóa cao.
+ Nếu các phương pháp điều trị bảo tồn thất bại cần cân nhắc chỉ định phẫu thuật nối cửa – chủ.
- Suy dinh dưỡng:
Biến chứng thường gặp trên 50% trẻ teo mật sau phẫu thuật. Cần tư vấn và thiết kế chế độ ăn điều trị phục hồi dinh dưỡng bởi bác sĩ chuyên khoa.
- Suy gan:
+ Biến chứng muộn sau mổ, do hậu quả xơ gan tiến triển. Cần kiểm tra định kỳ để phát hiện và điều trị sớm.
+ Nếu suy gan không hồi phục, cần cân nhắc chỉ định ghép gan điều trị.
