Ngộ độc ám chỉ những tác dụng gây hại liên quan đến liều sau khi tiếp xúc hóa học, thuốc và các xenobiotic khác. Quá liều là dùng một lượng lớn các chất bình thường (thuốc dược) hoặc một thuốc bất hợp pháp. Nhiễm độc hóa học ước tính có tới 5 triệu người Hoa Kỳ mỗi năm cần điều trị hoặc lời khuyên y tế, và khoảng 5% bệnh nhân phải nhập viện. Tỉ lệ tử vong nói chung thấp (<1% phơi nhiễm); Tỉ lệ tự tử là nghiêm trọng nhất hoặc tử vong do ngộ độc (12% tử vong). Có tới 30% nên được nhập viên tâm thần do tự tử bằng dùng quá liều.
Carbon monoxid là nguyên nhân hàng đầu gây chết do ngộ độc. Ngộ độc Acetaminophen là thuốc phổ biến nhất gây tử vong. Tử vong do các thuốc khác thường do thuốc giảm đau, chống trầm cảm, thuốc ngủ-an thần, thuốc an thần kinh, chất kích thích, ma túy đường phố, thuốc tim mạch, chống co giật, kháng histamin, và điều trị hen. Chất không phải thuốc gây tử vong do ngộ độc bao gồm rượu và glycol, khí thải và khói, chất làm sạch, thuốc trừ sâu, sản phẩm tự động. Chuẩn đoán ngộ độc hoặc quá liều thuốc nên được cân nhắc ở các bệnh nhân có biểu hiện, hôn mê, co giật, hoặc suy thận cấp hoặc suy tủy xương
CHẨN ĐOÁN
Chẩn đoán chính xác thường dựa vào tiền sử, khám lâm sàng và xét nghiệm thông thường và độc chất. Tất cả các nguồn sẵn có, nên được sử dụng để xác định chính xác bản chất của chất độc. Tiền sử bao gồm thời điểm, quá trình, thời gian và bệnh cảnh (vị trí, các yếu tố liên quan, và ý định) của nhiễm độc; tên hóa chất liên quan, thời gian khởi phát tính chất và mức độ nghiêm trọng của triệu chứng; tiền sử y tế và tâm thần
Tham khảo ý kiến của bác sĩ, trung tâm kiểm soát ngộ độc vùng và nhà thuốc bệnh viện/ địa phương có thể hữu ích để xác định thành phần và tác dụng tiềm ẩn của chất độc
Chuẩn đoán ngổ độc trong trường hợp không rõ nguyên nhân chủ yếu dựa vào các biểu hiện mẫu. Bước đầu tiên là khám lâm sàng, đầu tiên tập trung vào mạch, huyết áp, nhịp thở, nhiệt độ và biểu hiện thần kinh và sau đó là tình trạng sinh lý toàn thân kích thích, ức chế, nghịch thường hoặc bình thường (Bảng 32-1).
Kiểm tra mắt (cho rung giật nhãn cầu, kích thước đồng tử và phản ứng), tình tạng thần kinh cơ ( run, rối loạn vận động, cứng, loạn trương lực cơ), bụng (nhu động ruột và kích thước bàng quang), và da ( bỏng, bóng nước, màu sắc, nhiệt độ, độ ẩm, vị trí tì dè, lô thủng) có thể thu hẹp chuẩn đoán cho rối loạn đặ biệt. Bệnh nhân tiền sử không rõ, nên kiểm tra tất cả lỗ xem sự xuất hiên của hóa chất gây bỏng và ma túy gói
Các xét nghiệm ban đầu gồm glucose, điện giải đồ, áp lực thẩm thấu máu, BUN/creatinine, LFTs, PT/PTT, and ABGs. Tăng toan chuyển hóa anion-gap đặc trưng bởi ngộ độc methanol nựng, ethylen glycol, và salicylat, nhưng có thể xảy ra ở cacc chất khác và bất kì chất độc nào gây suy gan, thân hoặc ho hấp; co giật; hoặc shock. Tăng osmolal gap phân biệt giữa đo áp lực thẩm thấu máu (xác định bằng hạ điểm đóng băng) và tính từ Natri máu, glucose và BUN of >10 mmol/L gợi ý xuất hiện chất hòa tan có trọng lượng phân tử thấp như rượu, glycol, keton, điện giải đồ không chắc chắn, hoặc đường. Toan hóa do ngộ độc acetone, rượu isopropyl , salicylate Vacor . Hạ glucose máu có thể do ngộ độc do chẹn β-adrenergic , ethanol, insuin, thuốc hạ glucose máu uống, quinin, và salicylate trong khi tăng glucose máu có thể xảy ra trong ngộ độc aceton, chất chủ vận β-adrenergic, chẹn kênh calci, sắt, theophyllin hoặc thuốc diệt chuột Varco.
Chuẩn đoán hình ảnh gồm X quang ngực để loại trừ viêm phổi hít hoặc ARDS. Mật độ cản quang có thể thấy trong chụp X quang bụng. CT sọ và MRI được chỉ định trong trường hợp bệnh nhân sững sờ (stuporous) hoặc hôn mê để loại trừ tổn thương cấu trúc và xuất huyết dưới nhện, và LP nên được thực hiện khi có nghi ngờ nhiễm trùng thần kinh trung ương. Điệm tâm đồ có thể hữu ích để chỉ ra gộ độc các chất: nhịp chậm và block nhĩ thất có thể xuất hiền khi ngộ độc chất đồng vận α-adrenergic, thuốc chống loạn nhịp, chẹn beta, chẹn kênh calci, kháng cholinergic (carbamat và thuốc trức sâu phospho hữu cơ), glycoside tim, lithium, hoặc thuốc chống trầm cảm 3 vòng. QRS- và khoảng QT kéo dài có thể gặp trong ngộ độc thuốc chống trầm cảm hoặc các thuốc kích thích màng khác. Nhịp nhanh thất ó thể xuất hiện phơi nhiễm với glycoside tim, fluorid, methylxanthin, thuốc giao cảm, thuốc chống trầm cảm, và các chất gây tăng kali máu hoặc làm tăng hiệu lực của các catecholamin nội bào (e.g., chloral hydrat, aliphatic và halogen hydrocarbon). Phân tích độc tố trong nước tiểu và máu (đôi khi là dạ dày và các bệnh phẩm hóa học khác) có thể hữu ích để xác nhận hoặc loại trừ khi nghi ngờ ngộ độc. Sàng lọc nhanh giới hạn số lượng chất độc, sàng lọc toàn diện yêu cầu 2-6 h để hoàn thành, điều trị bệnh nhân bệnh nhân lập tức phải dựa trên tiền sử, bằng chứng gián tiếp, khám lâm sàng, và các xét nghiệm bổ sung
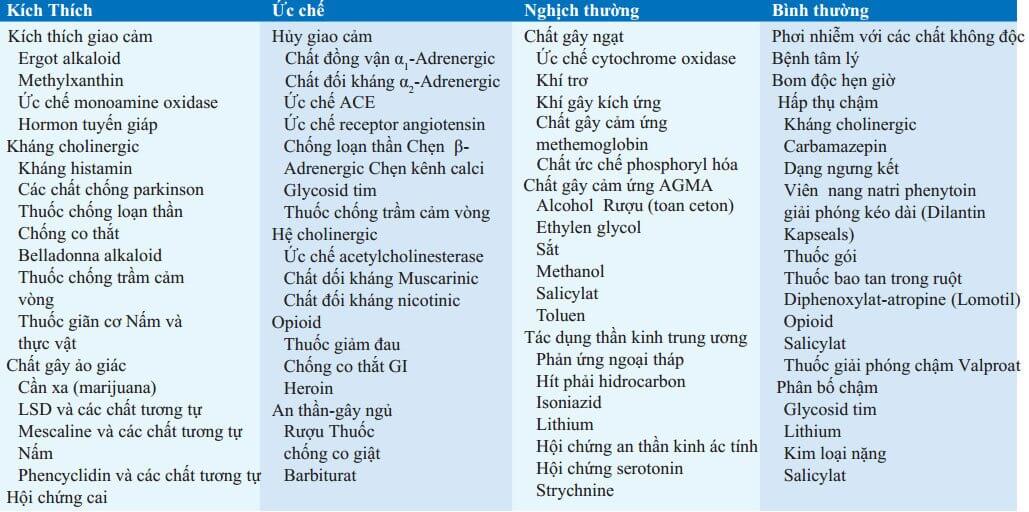
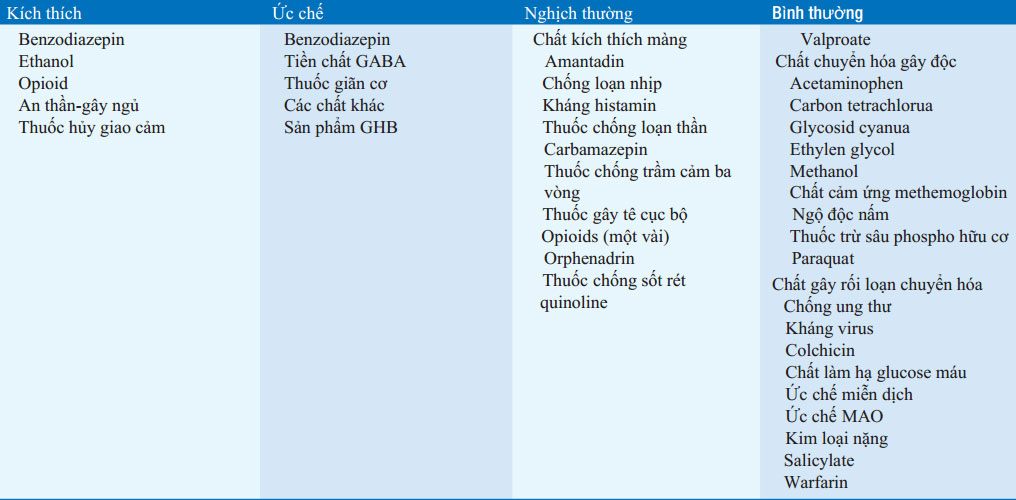
Chữ viết tắt: ACE, enzym chuyển; AGMA, toan chuyển hóa anion-gap; CNS, hệ thống thần kinh trung ương; GABA, γ-aminobutyric acid; GHB, γhydroxybutyrat; GI, đường tiêu hóa; LSD, lysergic acid diethylamid; MAO, monoamin oxidase.
Phân tích định lượng hữu ích trong ngộ độc acetaminophen, aceton, alcohol (bao gồm ethylene glycol), thuốc chống loạn nhịp, chống co giật, barbiturate, digoxin, kim loại nặng, lithium, salicylat, và theophylline, cũng như carboxyhemoglobin và methemoglobin. Kết quả thường hoàn thành trong 1 h
Đáp ứng với thuốc giải đọc có thể hữu ích trong chuẩn đoán. Giải quyết tình trạng thần kinh báo động và dấu hiệu sinh tồn bất thường trong vài phút bằng truyền tĩnh mạch dextrose, naloxon, hoặc flumazenil hầu như do hạ đường huyết, nhiễm độc các chất gây mê và benzodiazepin, tương ứng. Nhanh chóng đảo ngược tình trạng loạn trương lực cơ cấp (ngoại tháp) sau tiêm tĩnh mạch một liều benztropin hoặc diphenhydramin xác nhận nguyên nhân do thuốc.Mặc dù physostigmine đảo ngược các biểu hiện ở cả trung ương lần ngoại biên do ngộ độc chất kháng cholinergic, nó có thể gây kích thích ở bệnh nhân ức chế thần kinh trung ương bất kỳ do nguyên nhân nào
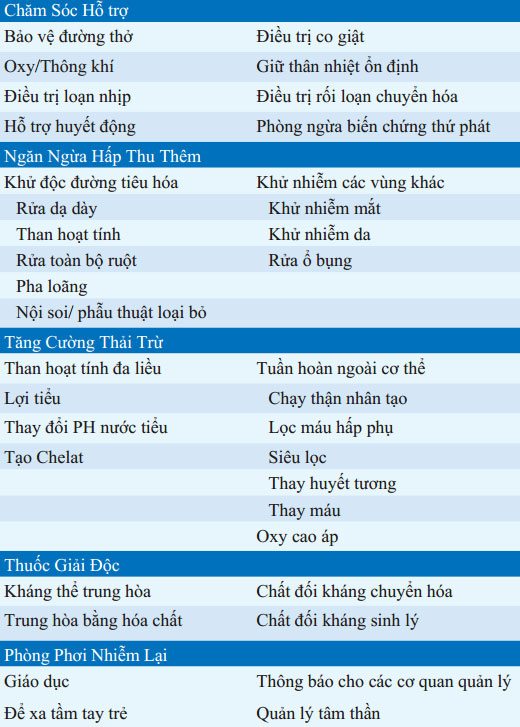
Mục tiêu điều trị bao gồm hỗ trợ sinh tồn, phòng ngừa hấp thụ chất độc, tăng đào thải, điều trị bằng thuốc giải độc đặc hiệu và phòng tránh phơi nhiễm lại. Nguyên tắc cơ bản trong quản lý bệnh nhân ngộ độc được liệt kê trong Bảng 32-2. Khi chưa biết hoặc chưa chắc chắn loại chất độc nên lấy bệnh phẩm máu và nước tiểu trước khi bắt đầu điều trị. Điều trị luôn được bắt đầu trước khi có kết quả xét nghiệm thông thường và độc tố. Tất cả các bệnh nhân cần đặt đường truyền tĩnh mạch tốt, hỗ trợ O2, theo dõi tim mạch bằng và theo dõi liên tục, nếu có biểu hiện tâm thần thay đổ, 100 mg thiamin (IM hoặc IV), 1 ống 50% dextrose trong nước, và 4 mg naloxone kèm với chất giải độc đặc hiệu. Bệnh nhân bất tỉnh nên đặt nội khí quản. Than hoạt tính có thể uống hoặc đặt ống thông dạ dày; rửa dạ dày yêu cầu ống miệng- dạ dày. Tình trạng nghiêm trọng ngộ độc quyết định cách điều trị. Nhập ICU được chỉ định cho bệnh nhân ngộ độc nặng (hôn mê, suy hô hấp, hạ huyết áp, bất thường dẫn truyền tim, loạn nhịp tim, hạ nhiệt độ hoặc tăng nhiệt độ, co giật); những người ngày cần giám sát chặt chẽ, thuốc giải độc hoặc liệu pháp tăng thải độc; biểu hiện lâm sàng tiến triển hoặc vấn đề y tế cơ bản nghiêm trọng. Bệnh nhân tử tử cần giám sát liên tục bởi nhân viên y tế có trình độ.
CHĂM SÓC HỖ TRỢ
Bảo vệ đường thở là bắt buộc. Phản xạ hầu họng đơn độc không phải là chỉ định để đặt nội khí quản. Đặt nội khí quản được yêu cầu ở tất cả bệnh nhân bị ức chế thần kinh trung ương hoặc co giật để phòng ngừa hít phải dịch dày. Cần hỗ trợ oxi và hỗ trợ thông khí có thể được thực hiện bằng đo ABGs. Phù phổi do thuốc thường là thứ phát do thiếu oxi, nhưng có thể do chèn ép cơ tim.Đo áp lực động mạch phổi là cần thiết để xác định nguyên nhân. Mất cân bằng điện giải nên được cải thiện sớm nhất có thể
Chức năng tim mạch tốt và tưới máu các cơ quan rất cần thiết để loại bỏ chất độc và phục hồi bệnh nhân. Nếu hạ huyết áp không đáp ứng khi tăng thể tích tuần hoàn, có thể chỉ định thuốc co mạch như norepinephrin, epinephrin hoặc dopamine. Trong trường hợp nặng, cân nhắc hoặc hỗ trợ tưới máu cơ học
BẢNG 32-2 CÁC YẾU TỐ CƠ BẢN TRONG ĐIỀU TRỊ NGỘ ĐỘC
Nhịp nhanh trên thất(SVT) tăng huyết và kích thích thần kinh trung ương thường do các thuốc giao cảm, kháng cholinergic, hoặc các chất kích thích ảo giác hoặc hội chứng cai. Điều trị được chỉ định nếu kèm huyết động không ổn định, đau ngực, thiếu máu cục bộ trên ECG. Điều trị kết hợp α and và β blockers hoặc kết hợp chẹn β blocker và giãn mạch chỉ định cho tăng hoạt giao cảm nghiêm .Physostigmine hiệu quả cho tăng hoạt do quá liều kháng . SVT không kèm tăng huyết áp thường đáp ứng vớ truyền dịch
Nhịp nhanh thất (VT) có thể do kích thích giao cảm, mất ổn định của màng cơ tim hoặc rối loạn chuyển hóa. Lidocaine và phenytoin nói chung an toàn. Natri bicarbonate nên được dùng đầu tiên khi VT do chất độc.Thuốc làm kéo dài khoảng QT (quinidine, procainamide) không nên được sử dụng trong VT do quá liều thuốc chống trầm cảm. Magie sulfat và tăng nhịp quá mức (bằng isoproterenol hoặc máy tạo nhịp) có thể có hiệu quả trong xoắn đỉnh. Loạn nhịp không đáp ứng với điều trị khi mất thăng bằng kiềm toan, và rối loạn điện giải, thiếu oxi, và hạ thân nhiệt được cải thiện. Chấp nhận theo dõi quan sát huyết động ổn định không dùng thuốc .
Co giật điều trị tốt nhất bằng chất chủ vận γ-aminobutyric như benzodiazepin hoặc barbiturat. Barbiturat nên cho sau khi đặt nội khí quản. Co giật gây ra do quá liều isoniazid có thể đáp ứng với liều lớn pyridoxine IV. Co giật do chẹn hoặc thuốc chống trầm cảm ba vòng có thể điều trị bằng phenytoin và benzodiazepin.
GIẢM HẤP THỤ CHẤT ĐỘC
Khử độc đường tiêu hóa, là thủ thuật được sử dụng, phụ thuộc vào thời gian từ lúc nuốt phải chất độc; thời gian tồn tại và tiên lượng chất độc trong đường tiêu hóa; tính sẵn có, hiệu quả và chống chỉ định của thủ thuật; tính chất, mức độ nghiêm trọng và biến chứng. Hiệu quả của than hoạt tính và rửa dạ dày giảm dần theo thời gian và không có đủ dữ liệu để hỗ trợ hoặc loại trừ các ảnh hưởng có lợi khi chúng được sử dụng >1h sau khi nuốt phải chất độc.Than hoạt tính hiệu quả hơn, ít biến chứng và ít xâm lấn hơn rửa dạ dày, và phương pháp được ưa chuộng hơn để khử độc đường tiêu hóa trong phần lớn các trường hợp.
Than hoạt tính hòa trong nước, đơn độc hoặc cùng thuốc xổ. Dùng bình sữa (trẻ sơ sinh), hoặc cốc, ống hút hoặc ống thông dạ dày nhỏ. Liều khuyến cáo 1g/kg cân nặng, sử dụng 8ml dung môi một gram than hoạt nếu không có sãn. Than hoạt tính có thể ức chế hấp thu các chất qua đường uống, và chống chỉ định với các chất ăn mòn
Nếu có chỉ định, rửa dạ dày bằng ống thông 29F đối với trẻ em và 40F đối với người lớn. Nước muối sinh lý hoặc nước thông thường có thể sử dụng ở người lớn và trẻ em. (Sử dụng nước muối sinh lý ở trẻ sơ sinh). Bệnh nhân nằm tư thế Trendelenburg và nghiêng trái để giảm thiểu hít phải dịch dạ dày (xảy ra ở 10% bệnh nhân). Thực hiện liên tục (5ml/kg) để loại bỏ từ từ các chất trong dạ dày. Rửa dạ dày chống chỉ định với bệnh nhân chống lại thủ thuật, và ngộ độc các chất ăn mòn và dầu khí chưng cất hydrocarbon do nguy cơ viêm phổi hít và thủng dạ dày.
Siro ipecac là một chất được sử dụng phổ biến nhất để khử độc, không có vai trò trong bệnh viện và đã không còn được khuyến cáo trong quản lý bệnh nhân ngộ độc
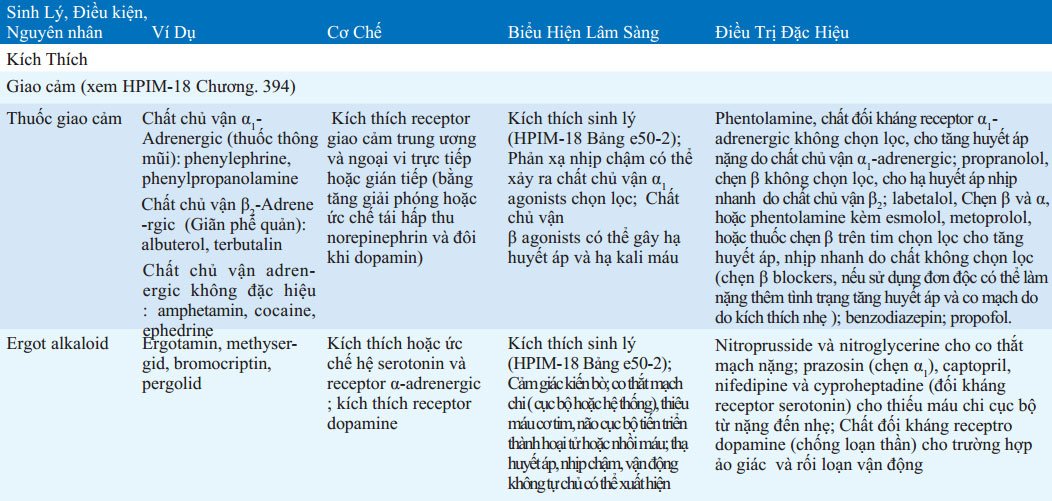
BẢNG 32-3 CƠ CHẾ, TRIỆU CHỨNG LÂM SÀNG VÀ ĐIỀU TRỊ NGỘ ĐỘC ĐẶC HIỆU

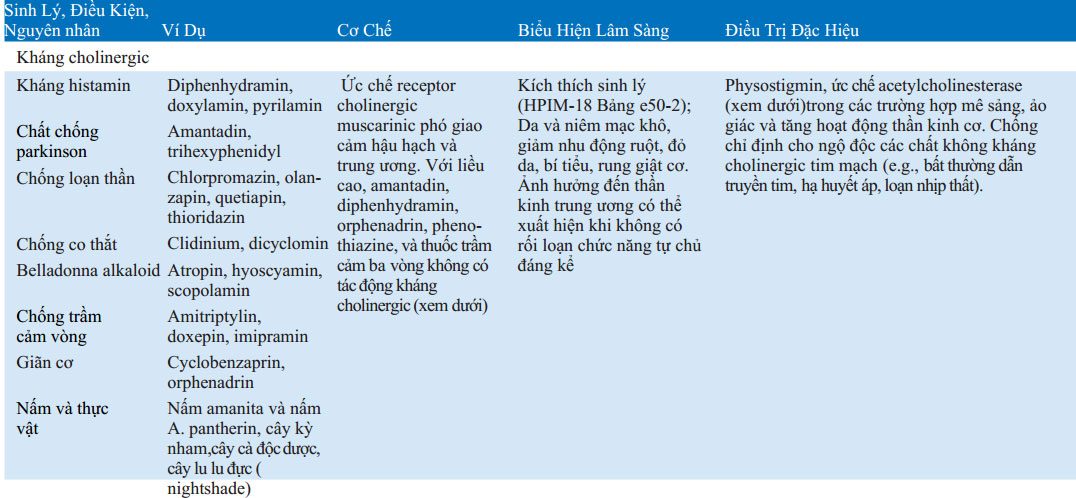





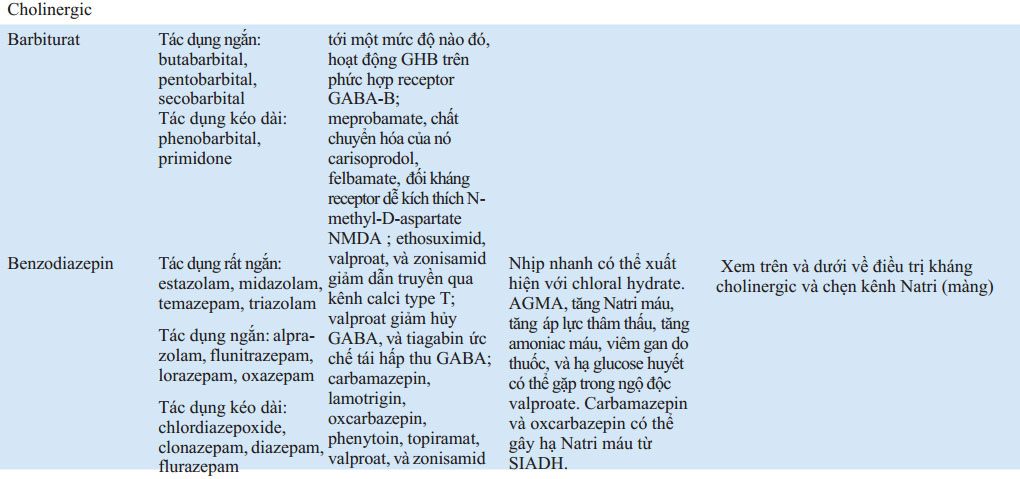




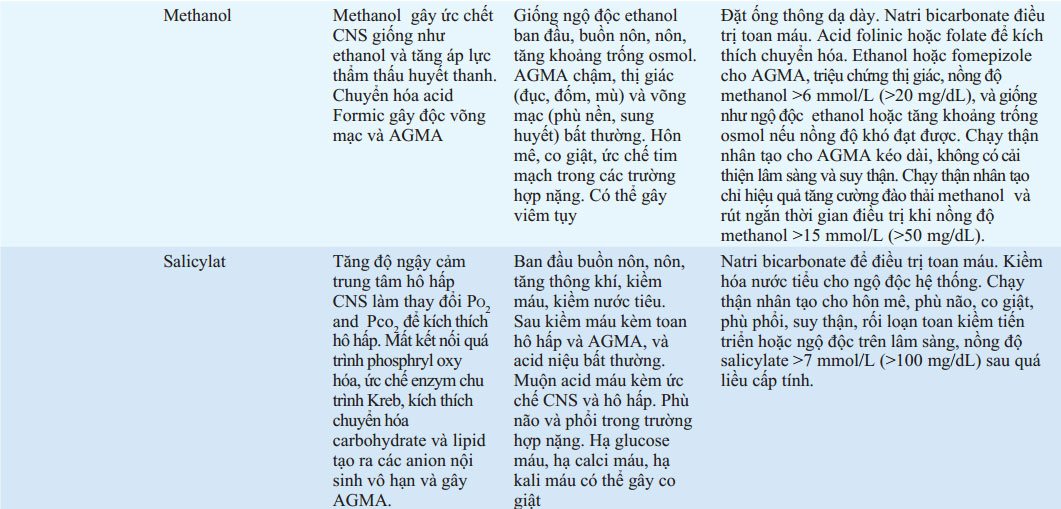
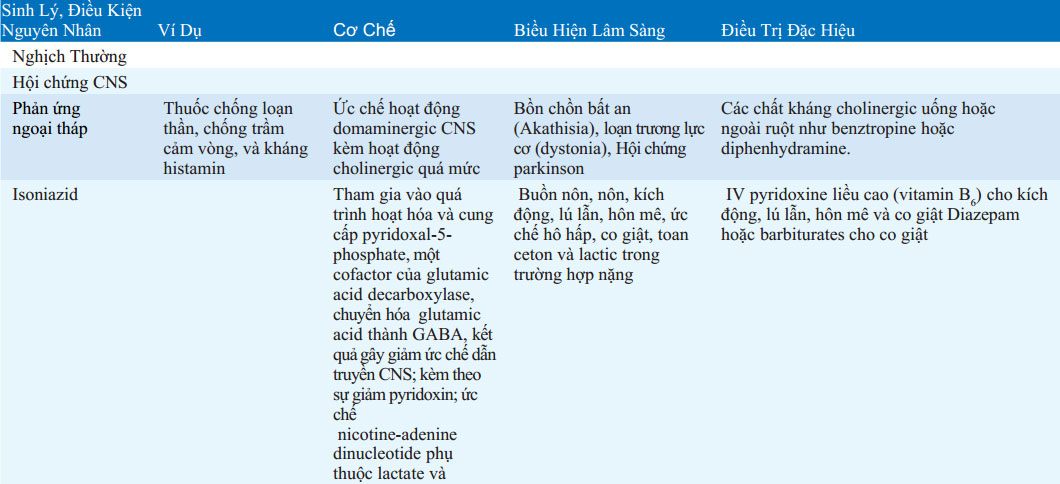

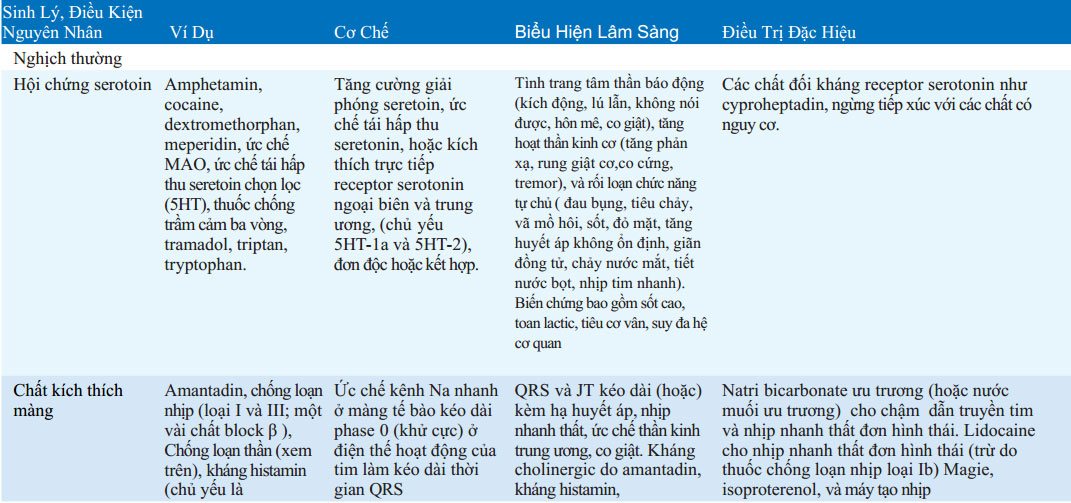






Rửa ruột toàn bộ có thể hiệu quả khi nuốt phải dị vật, gói thuốc, thuốc giải phóng chậm, và kim loại nặng. Dung dịch điện giải/ polyethylen glycol (e.g., Golytely, Colyte) uống hoặc qua ống thông dạ dày với tốc độ 2 L/h. Thuốc tẩy muối (magie citrate) avà saccharid (sorbitol, mannitol) thúc đẩy quá trình đào thải ở trực tràng nhưng chưa có chứng minh mang lại lợi ích khử độc. Pha loãng các chất acid và kiềm ăn mòn với liều uống 5ml nước trên 1 kg cân nặng cơ thể.
Nội soi hoặc phẫu thuật can thiệp có thể yêu cầu trong trường hợp nuốt phải dị vật lớn, ngưng vết các vật chất ở đường uống (kim loại nặng, lithium, salicylate hoặc các thuốc giải phóng chậm) và khi nuốt phải gói thuốc (drug packet) bị rò hoặc vỡ Khử độc da và mắt bằng cách rửa thật nhiều với nước hoặc nước muối sinh lý.
TĂNG CƯỜNG LOẠI BỎ Than hoạt tính với liều 1 g/kg mỗi 2–4h hiệu quả khi ngộ độc các thuốc lưu thông ở đường ruột như carbamazepin, dapson, diazepam, digoxin, glutethimid, meprobamat, methotrexat, phenobarbital, phenytoin, salicylat, theophyllin, và valproic acid.
Sodium bicarbonate, 1–2 ampules per liter of Kiềm hóa nước tiểu tăng cường loại bỏ thuốc diệt cỏ acid chloro-phenoxyacetic, chlorpropamid, diflunisal, fluorid, methotrexat, phenobarbital, sulfonamid, và salicylat bằng ion hóa và ức chế tái hấp thu ở ống thận.Natri bicarbonat 1-2 ống mỗi lít dung dịch 0.45% NaCl, với tốc độ đủ để duy trì pH ≥7.5 và nước tiểu 3–6 mL/kg/h. Acid hóa nước tiểu không được khuyến cáo. Chạy thận nhân tạo có thể hiệu quả trong ngộ độc nặng do barbiturat,bromide, chloral hydrate, ethanol, ethylene glycol, isopropyl alcohol, lithium, kim loại nặng, methanol, procainamid, và salicylate.
Thẩm phân phúc mạc ít hiệu quả hơn. Lọc máu (hemoperfusion) có thể chỉ định trong quá liều chloramphenicol, disopyramid, thuốc an thần gây ngủ, nhưng không còn phổ biến rộng dãi. Thay máu loại bỏ chất độc ảnh hưởng đến tế bào hồng cầu (arsine, natri chlorat gây tan máu, methemoglobin, sulfhemoglobin).
Biểu hiện ngộ độc đặc hiệu và tiếp cận chuẩn đoán được tóm tắt ở
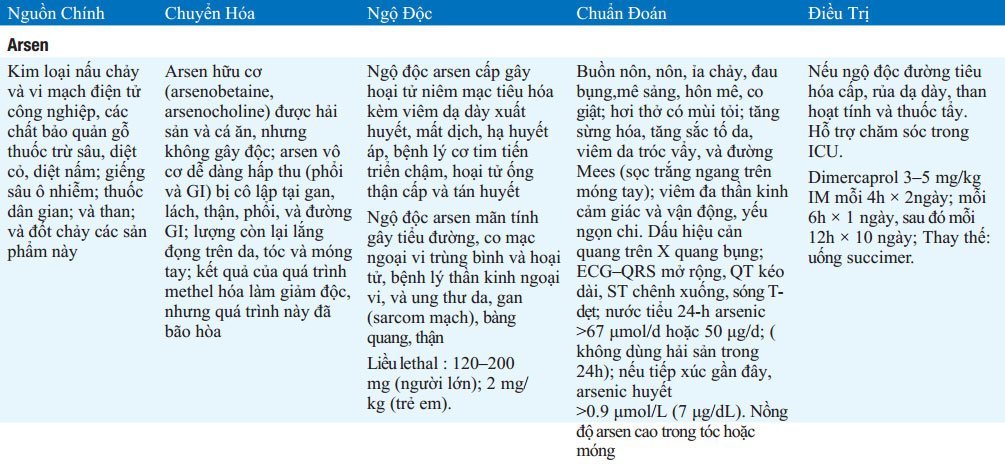
BẢNG 32-3. Biểu hiện ngộ độc kim loại nặng và tiếp cận điều trị được tóm tắt ở BẢNG32-4. Khuyến khích độc giả liên hệ trung tâm kiểm soát ngộ độc để biết thêm thông tin (www.aapcc.org/DNN/)
