Một số đặc điểm dịch tễ học
- Chủng tộc
Khác với glôcôm góc mở, glôcôm góc đóng gặp nhiều ở người châu Á. Do cấu trúc giải phẫu đặc biệt của phần trước nhãn cầu của người châu Á như độ cong giác mạc nhỏ, tiền phòng nông, góc tiền phòng hẹp, kích thước thể thủy tinh khá lớn so với các thành phần nhãn cầu là tiền đề của glôcôm góc đóng. Nghiên cứu của một số tác giả cho thấy độ sâu tiền phòng càng giảm thì khả năng xảy ra glôcôm góc đóng càng lớn (Tourquist- 1956; Tôn Thất Hoạt- 1970; Manchini-G-1998). ở mắt bình thường, độ sâu tiền phòng > 3 mm, khi độ sâu tiền phòng: 1-1,5 mm thì khả năng mắc bệnh glôcôm góc đóng lên đến 98%.
Tiền phòng nông thường kèm giác mạc nhỏ và độ cong giác mạc nhỏ hơn bình thường (7,53 ± 0,023 mm, độ cong giác mạc trung bình ở mắt glôcôm góc đóng và 7,78 ± 0,015 mm ở mắt bình thường).
Góc tiền phòng hẹp dễ xảy ra glôcôm góc đóng, ước lượng góc tiền phòng bằng phương pháp Van-Herick cho hướng chẩn đoán sơ bộ khả năng xảy ra glôcôm góc đóng. Alsbirk-pH (1992) phát hiện sốm glôcôm ở người trên 40 tuổi thấy Van-Herick < 1/4 chiều dày giác mạc, độ sâu tiền phòng < 2,7 mm đã gặp 16% người bị glôcôm góc đóng.
Theo nghiên cứu của Ngọc Nguyên, Mora-JTV (1996), xác định độ rộng của góc tiền phòng bằng phương pháp Shaffer trên 482 người Việt Nam ở cộng đồng đã cho thấy 47,8% người ở lứa tuổi trên 55 có tiền phòng rất hẹp và khả năng xảy ra glôcôm góc đóng rất lớn ở người Việt Nam. Vị trí và kích thước của thể thủy tinh còn đóng một vai trò hết sức quan trọng trong bệnh glôcôm góc đóng. Bề dày của thể thủy tinh tăng và độ sâu tiền phòng giảm là yếu tố hết sức thuận lợi để phát triển glôcôm góc đóng.
- Tuổi – Giới
Cũng như glôcôm góc mở, tuổi thường gặp glôcôm góc đóng là từ 35 tuổi trở lên. Tuổi càng cao, khả năng bị glôcôm càng lớn, ở lứa tuổi 70, nguy cơ bị glôcôm nhiều gấp 3-8 lần so với lứa tuổi 40.
Giới nữ bị glôcôm góc đóng nhiều hơn nam. Đặc biệt ở giai đoạn mãn kinh, tỷ lệ glôcôm góc đóng ở nữ cao gấp 4 lần so với nam giới.
- Yếu tố gia đình
Được coi là một yếu tố quan trọng trong việc chẩn đoán sớm glôcôm. Thể hiện ở những mắt có giác mạc nhỏ, tiền phòng nông, góc tiền phòng hẹp, viễn thị sốm hoặc cao so với tuổi, thể trạng thần kinh vận mạch dễ kích thích, dễ xúc cảm, hay lo âu là tiền đề xuất hiện cơn glôcôm góc đóng. Từ những nhận định đó, vấn đề chẩn đoán sốm glôcôm để điều trị kịp thời, điều trị sớm được đặt ra là hết sức cấp thiết.
Cơ chế bệnh sinh
Glôcôm góc đóng nguyên phát thường xảy ra do hai cơ chế chính là nghẽn đồng tử và nghẽn góc tiền phòng.
- Cơ chế tăng nhãn áp do nghẽn đồng tử
thủy dịch do thể mi bài tiết ra, sẽ được lưu thông từ hậu phòng, qua lỗ đồng tử ra tiền phòng. Từ tiền phòng thủy dịch qua vùng bè vào ống Schlemm, vào tĩnh mạch nước, tĩnh mạch thượng củng mạc rồi hoà vào hệ thống tĩnh mạch chung. Con đường dẫn lưu thủy dịch này là chủ yếu ( ≈ 80%), phần thủy dịch còn lại (≈ 20%) thoát ra ngoài qua đường màng bồ đào – củng mạc. Khi thủy dịch bị cản trở từ hậu phòng ra tiền phòng, sẽ ứ lại ở hậu phòng và gây tăng nhãn áp – đó là cơ chế nghẽn đồng tử dẫn đến cơn glôcôm góc đóng.
Ở mắt bình thường, thể thủy tinh tiếp xúc với mống mắt ở một vị trí nhỏ sát bở đồng tử cho phép thủy dịch có thể thoát từ hậu phòng ra tiền phòng dễ dàng. Ớ những mắt có tiền phòng nông, thể thủy tinh lớn, diện tiếp xúc giữa mống mắt và thể thủy tinh nhiều hơn mắt bình thường. Khi cơ mống mắt co quá mức, đặc biệt khi mắt điều tiết nhiều, sẽ tạo nên một vectơ hướng ra sau làm cho mống mắt áp vào mặt trước thể thủy tinh. Kết quả là cản trở thủy dịch lưu thông từ hậu phòng ra tiền phòng, do vậy áp lưu hậu phòng sẽ tăng lên.
Khi đồng tử giãn trung bình (3,5-6mm) thì diện tiếp xúc giữa mống mắt và thể thủy tinh tăng lên, lúc này vùng chu biên của mống mắt biến dạng mấp mô và nhô ra trước áp vào góc tiền phòng gây tăng nhãn áp (Chandler- 1952; Chandler và Grant- 1965; Sugar- 1972; Weekers-1977; Mapstone Rr-1999 …). Ngược lại, khi đồng tử giãn ở mức tối đa (7-8 mm), diện tiếp xúc giữa mống mắt với thể thủy tinh ít đi và khi đồng tử co, mống mắt không vồng lên sẽ không còn hiện tượng nghẽn đồng tử.
- Cơ chế tăng nhãn áp do nghẽn góc
Do hiện tượng nghẽn đồng tử, thủy dịch bị cản trở không lưu thông được từ hậu phòng ra tiền phòng sẽ ứ lại và làm tăng áp lực hậu phòng, chân mống mắt sẽ bị đẩy ra trước; và áp vào vùng bè củng giác mạc sẽ gây đóng góc và tăng nhãn áp. Lúc đầu góc tiền phòng chỉ đóng mà chưa dính góc (đóng cơ năng), quá trình đóng góc kéo dài sẽ dẫn đến dính góc (đóng thực thể). Ở giai đoạn này góc tiền phòng sẽ không mở ra được cho dù có can thiệp bằng thuốc, bằng laser hay bằng phẫu thuật.
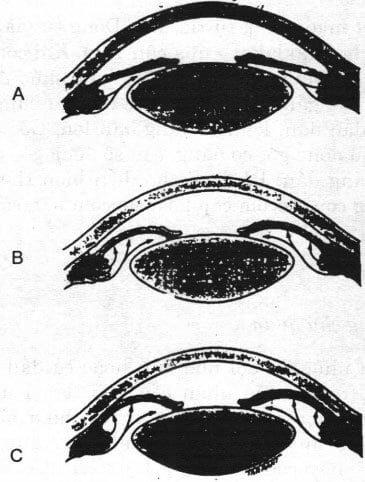
Hình 20.5. Cơ chế glôcôm góc đóng A. Đồng tử ở trạng thái bình thường (góc hẹp) B. Mống mắt vồng (Nghẽn đồng tử) C. Nghẽn góc
Triệu chứng lâm sàng
Trong Glôcôm góc đóng, triệu chứng chủ quan thường rõ rệt khi bệnh khởi phát. Cơn đau nhức thường xuất hiện về chiều tối, sau khi làm việc mệt mỏi, sau lo âu hoặc những chấn động về tinh thần, tình cảm, … Thường gặp ở những triệu chứng nhức ở cung lông mày, vùng hố mắt lan sang thái dương, vùng trán hoặc đỉnh đầu. Khi nhức mắt,thị lực thường giảm, nhìn như có sương mù trước mắt, nhìn đèn có quầng xanh đỏ như cầu vồng. Nếu cơn nhức về chiều, sau khi được nghỉ ngơi hay ngủ, triệu chứng đau nhức qua đi, thị lực trở lại bình thường.
Khám xét: kết mạc cương tụ rìa nhẹ. Đồng tử giãn, nhãn áp đo cao ≈ 30mm Hg (Maklakov – quả cân lOg). Khi cơn nhức qua đi, nhãn áp trở lại bình thường. Những cơn nhức đầu thường thưa, sau đó cơn sẽ gần nhau hơn, mức độ đau cũng tăng lên. Gai thị tổn hại dần dần, lõm gai tăng dần lên. Góc tiền phòng đóng dần, lúc đầu đóng góc cơ năng, sau sẽ đóng góc thực thể và dính góc cũng tăng dần. Bệnh có thể diễn biến theo hai hình thái chuyển sang cơn glôcôm cấp hoặc glôcôm bán cấp hay mạn tính.
Glôcôm cấp
- Triệu chứng chủ quan
Đột ngột đau nhức dữ dội nửa đầu hoặc cả đầu. Đau nhức mắt như bị bóp nghẹn vào nhãn cầu, đau lan lên đỉnh đầu, sang thái dương, lan ra sau gáy. Đau không thể ngồi hoặc đứng được, bệnh nhân thường phải ôm chặt đầu, quì sấp xuống giường, ở tư thế này cơn đau càng tăng lên. Có những bệnh nhân đau lan cả xuống bụng, buồn nôn hoặc nôn, đi ỉa chảy, biểu hiện như viêm ruột thừa hay trông mệt như phải cảm. Vì vậy, có những trường hợp bị lầm tưởng là cảm sốt, bệnh nhân tự uống thuốc, khi đến viện thì đã bị mù.
Cơn glôcôm cấp có thể xuất hiện lần đầu, cũng có thể xuất hiện sau những cơn sơ phát trước đó.
Trong cơn hoặc sau cơn, nếu người bệnh không được đĩều trị, thị lực sẽ giảm sút trầm trọng, có trường hợp sau cơn cấp, thị lực của người bệnh bị mất hoàn toàn.
- Triệu chứng khách quan
Mi phù nề, mắt đỏ, kết mạc cương tụ mạnh ở rìa và toàn bộ kết mạc có thể chảy nước mắt và sợ ánh sáng.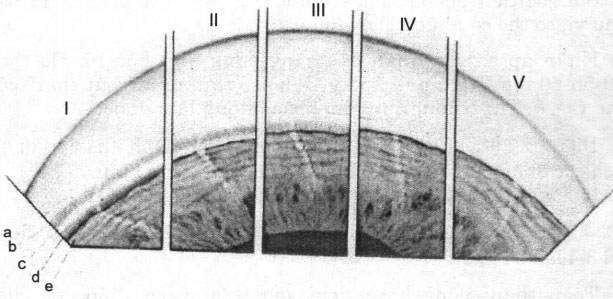
Hình 20.6. Soi góc tiền phòng I. Góc bình thường (mở rộng) II. Góc mở trung bình III. Góc mở hẹp IV. Góc rất hẹp V. Góc đóng hoàn toàn
Giác mạc phù nề, có thể có bọng biểu mô và nếp gấp của màng Descemet. Tiền phòng nông, giảm tính chất trong suốt. Đồng tử giãn méo, mất phản xạ, có chỗ bờ đồng tử dính với mặt trước thể thủy tinh. Mống mắt cương tụ, mất tính chất xốp, tới giai đoạn sau thì thoái hoá mống mắt từng mảng. Bờ đồng tử mất viền sắc tố toàn bộ hoặc từng mảng. Thể thủy tinh mờ đục, có thể rạn bao thể thủy tinh hoặc có bụi sắc tố bám vào mặt trước thể thủy tinh. Dịch kính phù nề không còn tính chất trong suốt.
Đáy mắt không xem được hoặc chỉ xem lò mờ do môi trường trong suốt bị phù nề. Trường hợp xem được đáy mắt có thể thấy trung tâm võng mạc dập, có thể thấy xuất huyết từng đám trên võng mạc, gai thị cương tụ. Nếu không được điều trị, gai thị sẽ teo gai.
Nghiệm pháp Herick: áp sát.
Soi góc tiền phòng: nếu soi được sẽ thây góc đóng toàn bộ chu vi, có thể có những chỗ dính góc.
Nhãn áp sờ vào nhãn cầu căng cứng như hòn bi. Đo cao 40-50-60 mm Hg, nhãn áp ký c (hệ số thuận lưu) rất thấp, có thể c = 0. Thị trường thu hẹp hoặẹ không làm được.
Điều trị glôcôm góc đóng cơn cấp phải tiến hành khẩn trương, tích cực nhằm hạ nhãn áp tại mắt, giảm đau và an thần.
Về nội khoa, tại mắt cần dùng thuốc co đồng tử như pilocarpin 1% – 2% tra liên tục 15-20 phút/lần. Khi nhãn áp ha được, sẽ duy trì 3-4 lần/24 giờ.
Toàn thân: uống hoặc tiêm vào tĩnh mạch thuốc ức chế anhydrase carbonic gây giảm sản xuất thủy dịch, thường dùng acetazolamid 0,25g, người lớn uống 2-4 viên/24 giò.
Trong cơn cấp, bệnh nhân thường nôn khi uống thuốc, lúc này cần dùng diamox 500 mg tiêm vào tĩnh mạch. Ngoài ra, có thể uống glyceron 50%, 100-200 ml/24 giờ hoặc mannitol 25%, 100-200ml truyền tĩnh mạch.
Cần lưu ý rằng các thuốc ức chế anhydrase carbonic gây ra một số phản ứng phụ như mệt mỏi, chán ăn, tê chân tay, phản ứng dị ứng, giảm kali huyết,… Vì vậy, không dùng chúng kéo dài và cần dùng kèm với kali.
Điều trị nội khoa chỉ để hỗ trợ cho điều trị phẫu thuật. Việc điều trị ngoại khoa bằng phẫu thuật hay laser cần tiến hành sóm, và chọn phẫu thuật thích hợp.
Cắt mống mắt ngoại vi bằng laser hoặc phẫu thuật nếu bệnh nhân đến sốm, nhãn áp điều chỉnh với thuốc tra pilocarpin, soi góc tiền phòng đóng < 180° chu vi nhãn cầu. Phẫu thuật lỗ rò đặt ra khi bệnh nhân đến muộn, nhãn áp không điều chỉnh hoặc có điều chỉnh với thuốc nhưng góc vẫn đóng > 180°.
- Tiến triển
Cơn cấp diễn nếu không được điều trị tích cực, có thể tạm lui những triệu chứng kịch phát, dần dần đau nhức giảm đi nhưng bệnh tiến triển một cách trầm trọng, cuối cùng dẫn đến mù.
Cũng có thể sau cơn cấp, nhãn áp hạ được nhưng vẫn cao so với bình thường, thị lực hồi phục được phần nào, bệnh tiến triển theo hình thái glôcôm góc đóng bán cấp hoặc mạn tính.
Glôcôm góc đóng bán cấp
- Triệu chứng cơ năng
Thỉnh thoảng xuất hiện những cơn nhức mắt, nhức đầu thoảng qua, kèm theo nhìn mờ như qua màn sương. Nhìn đèn có quầng xanh đỏ. Qua cơn, thị lực trở lại bình thường. Các cơn nhức như vậy tăng dần về tần suất, mức độ, dần dần thị lực ngày càng giảm. Cuối cùng bệnh nhân đến khám vì nhìn mờ hoặc bệnh cảnh giống cơn cấp nhưng mức độ ít dữ dội như cơn cấp.
- Triệu chứng thực thể
Kết mạc cương tụ nhẹ, giác mạc phù nhẹ, tiền phòng nông. Đồng tử giãn trung bình 4-5 mm, méo, phản xạ kém. Mống mắt có đám thoái hoá màu trắng, viền sắc tố bờ đồng tử mất. Thể thủy tinh, dịch kính thường phù. Đáy mắt thường có lõm teo gai glôcôm. Thị trường tổn thương tuỳ giai đoạn bệnh. Nhãn áp đo cao. Soi góc tiền phòng đóng.
Glôcôm góc đóng mạn tính
Thường ít gặp. Triệu chứng cơ năng: không đau nhức hoặc ít đau nhức. Thị lực giảm, bệnh nhân đến phòng khám thường do thị lực giảm, tình cờ phát hiện ra bệnh. Phần lớn người bệnh đã bị mù một mắt.
Triệu chứng thực thể: kết mạc không cương tụ, giác mạc trong, tiền phòng nông. Đồng tử có kích thước hình dạng thường không đổi, phản xạ ít nhạy. Khi chức năng đã mất, đồng tử thường giãn nhẹ, mất phản xạ ánh sáng. Nhãn áp cao, gai thị teo lõm, góc tiền phòng đóng.
Glôcôm góc đóng nguyên phát không có nghẽn đồng tử (ít gặp hơn)
mống mắt phẳng do vị trí bám của chu vi mống mắt vào thể mi. Hình thái này ít có nghẽn đồng tử. Tiền phòng trung tâm sâu hơn so với góc hẹp khác, thường thấy ở bệnh nhân cận thị: khi đồng tử giãn, chân mống mắt sẽ dồn lên bít vào vùng bè. Sau điều trị cắt mống mắt chu biên, vẫn có thể xảy ra đóng góc nếu đồng tử giãn. Vì vậy, trong trường hợp đó bệnh nhân vẫn cần điều trị bằng thuốc co đồng tử.
Điều trị
Điều trị glôcôm góc đóng cần tiến hành phẫu thuật ngay khi phát hiện ra bệnh. Lựa chọn đầu tiên trong chỉ định điều trị glôcôm góc đóng có nghẽn đồng tử là điều trị laser hoặc phẫu thuật cắt mống mắt chu biên, kết hợp điều trị thuốc chỉ có tác dụng bổ sung. Phẫu thuật lỗ rò được đặt ra ở những giai đoạn của bệnh, khi chỉ định cắt mống mắt chu biên không kết quả. Trước khi đặt vấn đề điều trị cần giải thích cho bệnh nhân hiểu rõ tính chất của bệnh glôcôm là việc điều trị chỉ nhằm mục đích ngăn ngừa bệnh tiến triển xấu hơn, còn thị lực và thị trường thì không cải thiện được, đặc biệt ở những giai đoạn CUỐI của bệnh.
Điều trị thuốc (xem thêm phần glôcôm góc mở)
Thuốc tra mắt
- Thuốc giống đổi giao cảm
Pilocarpin: là chất alcaloid được chiết xuất từ la cây. Nồng độ dùng: 0,5%-8%. Thường dùng nồng độ 1-2%. Để tăng cường thời gian tác dụng của thuốc, người ta pha chế thêm methylcellulose hoặc làm dạng thuốc đặt ở cùng đồ. Những chất thuốc từ cùng đồ sẽ lan dần vào nước mắt.
Thời gian tác dụng của pilocarpin là 4-8 giờ. Thuốc có tác dụng sau khi tra 15 phút. Do co đồng tử, co cơ thể mi, co điều tiết, mắt có thể hơi cận thị.
Khi đồng tử co, các nếp gâp mống mắt ở chu vi sẽ phẳng ra, không áp vào vùng bè. Mặt khác thể mi co, cựa củng mạc ngả ra sau, vùng bè sẽ được mở rộng ra làm cho thủy dịch lưu thông dễ dàng.
Tác dụng phụ của thuốc: nhức mắt, mờ do co thắt điều tiết, cận thị giả. Giảm thị lực, nhất là những trường hợp đục thể thủy tinh vùng trung tâm. Sung huyết nhẹ kết mạc. Dùng lâu có thể có nang bò đồng tử, đục thể thủy tinh do ức chế hô hấp tế bào thể thủy tinh.
- Phối hợp pilocarpin với ức chế ß như Foltil (pilocarpin + timolol), nhỏ mắt 1-2 giọt/một lần, 2 lần/ngày.
Thuốc uống và tiêm:
Ức chế anhydrase carbonic như fonurit, Trong glôcôm góc đóng cấp, nếu dùng dạng uống không kết quả, phải dùng đến dạng tiêm tĩnh mạch 500 mg diamox hoặc truyền tĩnh mạch mannitol 1,5-2g/kg với tốc độ 10-20ml/phút.
Điều trị laser: cắt mống mắt ngoại vi bằng laser (peripheral laser iridotomy)
Mục đích: tạo điều kiện cho thủy dịch lưu thông dễ dàng từ hậu phòng ra tiền phòng để giải quyết tình trạng nghẽn đồng tử.
Chỉ định
- Điều trị dự phòng mắt thứ hai (Glôcôm góc đóng tiềm tàng) khi mắt thứ nhất đã xuất hiện cơn glôcôm cấp.
- Glôcôm góc đóng giai đoạn đầu khi góc chưa đóng hoặc dính <1/2 chu vi nhãn cầu. Glôcôm giữa cơn nhãn áp điều chỉnh với tra Pilocarpin 1%.
- Di chứng mống mắt núm cà chua sau viêm mống mắt thể mi.
- Giai đoạn đầu của hội chứng Marchesani có nghẽn đồng tử do thể thủy tinh tròn nhỏ nhô ra đút nút đồng tử.
- Đã lấy thể thủy tinh có hoặc không đặt thể thủy tinh nhân tạo, có nút dịch kính ở đồng tử, có nguy cơ gây nghẽn đồng tử.
- Cắt mống mắt ngoại vi bằng phẫu thuật nhưng chưa cắt hết lớp.
Loại laser được sử dụng: laser ruby, laser argon, laser diod, laser Nd: YAG … Hiện nay laser argon và laser YAG được sử dụng rộng rãi.
- Laser argon được sử dụng cắt mống mắt theo các thông số kỹ thuật cho từng loại mống mắt. Thông thường sử dụng thời gian từ 0,1 – 0,2 giây ở mức năng lượng 1.000 mW, kích thước vết đốt là 50 micron. Ớ những loại mống mắt nâu sẫm, rất sáng: việc hấp thụ tia laser khó khăn hơn, vì vậy người ta thường sử dụng hai loại laser phối hợp. Bước đầu sẽ quang đôpg mống mắt bằng laser argon và bước hai sẽ xuyên thủng mống mắt bằng laser YAG từ 1 – 2 xung.
Từ thập kỷ 70 của thế kỷ XX, laser argon đã được đưa vào sử dụng để cắt mống mắt ngoại vi thành công trong điều trị glôcôm góc đóng ở hầu hết các quốc gia trên thế giới. Việc điều trị laser đã thay thế hầu hết việc phẫu thuật cắt mống mắt ngoại vi.
Biến chứng có thể là bỏng giác mạc, đục thể thủy tinh khu trú, tăng nhãn áp thoảng qua, viêm mống mắt, bỏng võng mạc và lỗ cắt mống mắt bị bịt lại. Tuy nhiên, tỷ lệ biến chứng không nhiều.
- Từ năm 1980, laser Nd: YAG đã được sử dụng để điều trị một số bệnh mắt như glôcôm và thể thủy tinh. Laser Nd: YAG tạo lỗ mở mống mắt chỉ cần thời gian phát xung rất ngắn tính bằng phần tỷ của giây (ns) và mật độ công suất cao. Năng lượng thường được áp dụng xung quanh mức 5-7 mJ. Nếu đường cắt thẳng góc các sợi tổ chức đệm, mống mắt mở có thể thành công với mức năng lượng từ 1 – l,7mJ. Hiệu quả điều trị cũng phụ thuộc vào loại mống mắt.
Những biến chứng có thể gặp như bỏng giác mạc, xuất huyết mống mắt, rách bao thể thủy tinh, viêm mống mắt, nhãn áp dao động nhất thời. Tuy nhiên so với laser argon, lỗ cắt mống mắt hầu như không bít lại Khi sử dụng laser YAG.
Điều trị phẫu thuật
Cắt mống mắt ngoại vi để tạo đường lưu thông dịch dễ dàng từ hậu phòng ra tiền phòng.
Phẫu thuật được tiến hành tại những cơ sở chưa được trang bị máy laser hoặc việc điều trị bằng laser không thực hiện được (ví dụ như giác mạc đục, đặc biệt ở ngoại vi, tiền phòng quá nông, những người không cộng tác làm laser).
- Chỉ định: xem phần chỉ định cắt mống mắt ngoại vi bằng laser
- Kỹ thuật: (Hình 20.7, 20.8, 20.9)
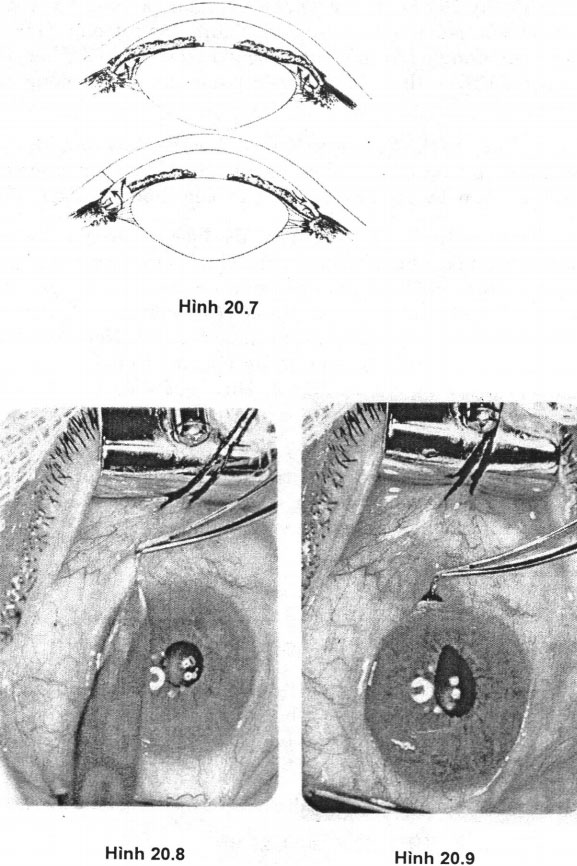
+ Gây tê: tra tại mắt dicain 1%, 1-2 lần và tiêm lidocain 2%, 6 ml vào bên cạnh và xung quanh nhãn cầu.
+ Vị trí 1 giờ, 11 giờ thường được chọn cho phẫu thuật.
+ Tạo vạt kết mạc từ rìa, hoặc mở tiền phòng qua giác mạc
+ Đốt cầm máu nếu có tạo vạt kết mạc
+ Ấn nhẹ mép giác mạc bằng spatul
+ Kẹp mống mắt bằng pince và dùng kéo Vanas cắt 2 lớp mống mắt
+ Gạt lại mống mắt cho rõ lỗ cắt và cho đồng tử tròn.
Hậu phẫu cần chú ý xem đồng tử có tròn không ? Có phản xạ không ? Nếu đồng tử tròn đều thì chỉ cần tra thuốc kháng sinh. Nếu đồng tử quá co thì cần tra homatropin 1% hoặc thuốc giãn đồng tử nhanh.
Một số phẫu thuật lỗ rò
Cắt bè củng giác mạc (trabeculectomy)
Phẫu thuật cắt đi một phần bè củng mạc được Cairns mô tả năm 1968, hiện nay được áp dụng hầu hết trên toàn thế giới. Mục đích của phẫu thuật này là tạo ra một con đường lưu thông thủy dịch từ tiền phòng, qua củng mạc, vào khoang dưới kết mạc và dưới bao Tenon.
– Chỉ định:
+ Glôcôm góc đóng khi góc đóng nhiều hơn nửa chu vi nhãn cầu, nhãn áp không giảm nếu chỉ tra pilocarpin.
+ Glôcôm góc mở khi điều trị bằng thuốc tra mắt hoặc bằng laser không kết quả. Chức năng thị giác không ổn định (gai thị tiếp tục teo lõm và thị trường vẫn tiếp tục xấu đi).
+ Glôcôm thứ phát do viêm màng bồ đào, Glôcôm sau sang chấn thương, Glôcôm trên mắt không có thể thủy tinh, kết hợp giữa cắt bè và lấy thể thủy tinh, glôcôm hình thái đặc biệt như giả bong bao thể thủy tinh …
+ Glôcôm bẩm sinh.
– Kỹ thuật: (Cairns) (Hình 20.10, 20.11)
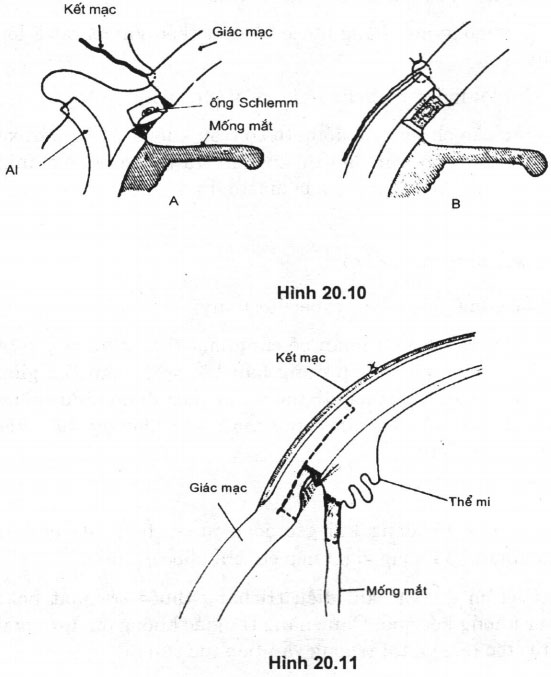
+ Tạo vạt kết mạc cách rìa 6 mm, phẫu tích quá vùng rìa củng – giác mạc
+ Tạo vạt củng – giác mạc hình vuông có kích thước 5×5 mm từ phía vùng rìa và phẫu tích về phía sau tối khi thấy rõ rìa màu xám củng mạc.
+ Cắt mẫu củng – giác mạc vùng bè
+ Cắt mống mắt
+ Khâu kín vạt củng – giác mạc
+ Khâu vắt vạt kết mạc
- Nhược điểm ban đầu của kỹ thuật Cairns là: phẫu tích vạt củng mạc từ vùng rìa ra phía sau nên khó tiến hành, vị trí cắt bè không chính xác, mép khâu vạt củng – giác mạc khó liền.
Sau này nhiều tác giả đã cải tiến kỹ thuật về tạo vạt kết mạc từ rìa, chiều dày củng mạc, kích thước vạt củng mạc, kích thước của mẫu bè giác mạc được cắt bỏ…
- Cắt củng mạc toàn bộ bề dày (Scheiés thermosclemrostomy, trephine and posterior lip sclerectomy) (H 20.12, 20.13)
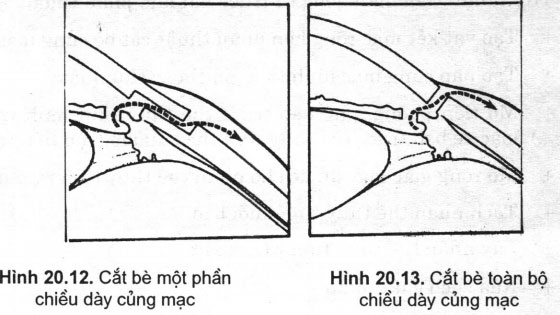
Sau khi tạo vạt kết mạc, người ta lấy đi một mảnh củng giác mạc ở vùng rìa. So với phẫu thuật cắt bè củng giác mạc, một phần phẫu thuật này hạ nhãn áp nhiều hơn nhưng biến chứng cũng nhiều hơn như: rò bọng thấm xẹp tiền phòng, nhãn áp thấp, đục thể thủy tinh.
Phẫu thuật cắt bè phối hợp lấy thể thủy tinh ngoài bao đặt thể thủy tinh nhân tạo hậu phòng
- Chỉ định:
+ Glôcôm góc mở nhãn áp không điều chỉnh với thuốc tra, nhãn áp không điều chỉnh sau điều trị laser (laser trabeculoplasty), thể thủy tinh đục có chỉ định phẫu thuật.
+ Glôcôm góc đóng có góc đóng hoặc dính góc trên 1/2 chu vi nhãn cầu, thể thủy tinh đục có chỉ định phẫu thuật.
+ Một số bệnh lý về thể thủy tinh như đục thể thủy tinh căng phồng, đục thể thủy tinh quá chín gây tăng nhãn áp đã có đóng góc hoặc dính góc >1/2 chu vi nhãn cầu.
+ Glôcôm ác tính đã điều trị bằng thuốc tra (atropin) không kết quả, đã phẫu thuật chọc hút dịch kính không kết quả.
- Kỹ thuật: Cần giãn đồng tử trước khi làm phẫu thuật.
+ Tạo vạt kết mạc rộng hơn phẫu thuật cắt bè củng mạc
+ Tạo nắp củng mạc hình tam giác hoặc chữ nhật
+ Mỏ tiền phòng, phá bao trước thể thủy tinh hình tròn (tem …) hoặc xé bao trước thể thủy tinh theo đường tròn liên tục
+ Mở rộng giác mạc đủ để cho nhân thể thủy tinh ra được
+ Tách nhân thể thủy tinh khỏi bao
+ Lấy nhân thể thủy tinh ra ngoài
+ Rửa sạch chất nhân
+ Bơm chất nhầy hoặc hơi vào tiền phòng
+ Đặt thể thủy tinh nhân tạo hậu phòng
+ Cắt mống mắt chu biên và cắt bè củng giác mạc
+ Khâu giác mạc bằng chỉ nilon 10-0 và khâu kết mạc.
Tuỳ theo phẫu thuật viên, có thể làm phẫu thuật cắt bè riêng và lấy thể thủy tinh ở đường trực tiếp trên giác mạc hoặc cùng đường với phẫu thuật cắt bè.
Cắt bè củng mạc phối hợp làm nhuyễn thể thủy tinh bằng siêu âm (Facoemulsification)
Kỹ thuật mổ cắt bè củng mạc cũng như phẫu thuật cắt bè củng mạc thông thường nhưng đường mở giác mạc vùng rìa để lấy thể thủy tinh bằng máy siêu âm nhỏ hơn tuỳ theo loại thể thủy tinh nhân tạo được sử dụng (3,2 mm cho loại thể thủy tinh nhân tạo mềm, gập được và > 5,5 mm cho loại thể thủy tinh cứng không gập được). Sau phẫu thuật củng mạc và kết mạc sẽ được đóng với chỉ nylon 10-0.
Biến chứng sau mổ lỗ rò:
– Biến chứng sớm sau phẫu thuật:
+ Đứt vạt kết mạc hoặc củng mạc trong thời gian phẫu thuật phải khâu lại cho kín mép mổ.
+ Xuất huyết ác tính là một biến chứng hết sức nặng nề thường xảy ra hơn ở phẫu thuật: cắt bè phối hợp thể thủy tinh.
+ Nhiễm khuẩn sau mổ, tuỳ mức độ mi sưng mề. Kết mạc cương tụ mạnh, giác mạc đục, tiền phòng có mủ, dịch kính có mủ nếu viêm nội nhãn. Điều trị bằng kháng sinh mạnh tại mắt và toàn thân. Trường hợp viêm nội nhãn có thể phải cắt dịch kính, bơm kháng sinh nội nhãn.
+ Xuất huyết tiền phòng: bất động, uống nhiều nước. Dùng thuốc chống chảy máu và tiêu máu. Nếu máu không có khả năng tiêu được, có thể gây thấm vào giác mạc, cần chích máu tiền phòng.
+ Xẹp tiền phòng: nếu nhãn áp không cao có thể rò sẹo mổ (Seidel+), cần khâu lại. Nếu sẹo mổ không rò, cần băng ép, uống nhiều nước vào buổi sáng, cho thước giãn đồng tử. Nếu tiền phòng không tái tạo có bong hắc mạc. Sau một tuần điều trị nội khoa không có kết quả thì phải chọc tháo dịch dưới hắc mạc, bơm hơi tái tạo tiền phòng.
+ Xẹp tiền phòng có cao nhãn áp: Glôcôm ác tính do nghẽn thể mi. Biến chứng này ít gặp nhưng là một biến chứng hết sức nặng nề. Điều trị đầu tiên là giãn đồng tử với thuốc tra mắt như atropin 1%, có thể phải dùng đến loại atropin 4%, 10%. Toàn thân có thể phải tiêm tĩnh mạch mannitol kết hợp thuốc giãn đồng tử tại mắt với mục đích thể thủy tinh chuyển dịch về phía sau
Laser YAG được dùng nếu điều trị nội khoa không có kết quả. Tia laser qua lỗ cắt mống mắt ngoại vi đốt vào thể mi với mục tiêu giải quyết nghẽn thể mi.
Điều trị laser thất bại cần can thiệp vào dịch kính sau: chọc hút dịch kính lỏng lml, tiếp tục dùng thuốc giãn đồng tử.
Trường hợp can thiệp vào dịch kính vẫn không kết quả, tiền phòng không có, nhãn áp vẫn cao, thể thủy tinh đục nhanh thì phải lấy thể thủy tinh.
+ Viêm màng bồ đào điều trị kháng sinh, corticoïdes, chống viêm và chống dính
+ Thay đổi khúc xạ
+ Mất thị trường biến chứng hiếm gặp.
– Biến chứng muộn: thường xảy ra sau phẫu thuật vài tuần, vài tháng hoặc hàng năm. Thường gặp đục thể thủy tinh, viêm màng bồ đào, ít gặp hơn là viêm nội nhãn, rò sẹo bọng, hoại tử củng mạc, nhãn viêm giao cảm.
+ Đục thể thủy tinh: ở những mắt vốn đã có đục thể thủy tinh. Sau phẫu thuật lỗ rò, quá trình đục thể thủy tinh được thúc đẩy nhanh hơn.
+ Viêm màng bồ đào hiếm gặp hơn ở thời kỳ hậu phẫu sóm. Viêm màng bồ đào sẽ dẫn đến tình trạng đục thể thủy tinh nhanh hơn.
Điều trị đặt ra như những viêm màng bồ đào thông thường chống viêm, chống dính tại mắt, chống viêm toàn thân.
Những trường hợp nhãn áp hạ quá mức làm cho tiên lượng bệnh càng khó khăn hơn và việc điều trị cũng khó khăn hơn. Nhãn áp thấp do rò sẹo mổ cần được vá lại sẹo.
+ Viêm nội nhãn cần điều trị hết sức tích cực với điều trị nội khoa, tiêm kháng sinh nội nhãn kết hợp truyền kháng sinh toàn thân. Nếu không kết quả thì cần đặt vấn đề cắt dịch kính, kết hợp bơm kháng sinh nội nhãn. Viêm nội nhãn thường xảy ra ở những mắt có can thiệp glôcôm phối hợp thể thủy tinh.
Cắt bè củng mạc kết hợp thuốc chống phân bào
– Chỉ định:
+ Nhóm bệnh nhân có nguy cơ cao như người da đen, da màu, bệnh nhân trẻ dưới 40 tuổi.
+ Những mắt đã được phẫu thuật lỗ rò trước đó nhưng thất bại.
+ Những mắt đã phẫu thuật lấy thể thủy tinh có rạch kết mạc, có hoặc không đặt thể thủy tinh nhân tạo.
+ Một số trường hợp glôcôm thứ phát lùi góc tiền phòng sau sang chấn, glôcôm tân mạch,…
+ Bệnh nhân đã điều trị glôcôm với thuốc tra mắt kéo dài như p-blocker + pilocarpin và adrenalin kéo dài.
+ Những mắt đã làm laser trabeculoplasty + Phẫu thuật nội nhãn trước đó + Viêm kết mạc trước đó + Phẫu thuật kết mạc mạn tính + Viêm màng bồ đào
– Thuốc và cách dùng
+ Fluorouralcil (5Fu) Có 2 cách dùng: áp thuốc 5Fu trong lúc mổ hoặc tiêm sau mổ.
. Tiêm sau mổ cắt bè:
Tiêm dưới kết mạc 5mg 5Fu từ 5 – 10 ngày Tê kết mạc dicain 1%, tetracain 1% …
Lấy vào ống tiêm chủng lao 0,5ml 5Fu (50 mg/ml)
Thay kim tiêm số 27 bằng kim số 30
Lắc đều và đẩy hơi trong ống tiêm đi, sau đó phụt 0,4 ml 5Fu đi, chỉ giữ lại 0,1 ml.
Tiêm dưới kết mạc 180° đối diện với vùng sẹo kết mạc
Rửa sạch mắt và tra truốc tránh 5Fu chảy vào kết và giác mạc
Kết quả hạ nhãn áp của phương pháp tiêm 5Fu dưới kết mạc khá tốt. Tuy nhiên, việc sử dụng 5Fu tiêm dưới kết mạc gây một số biến chứng như tổn hại biểu mô giác mạc, rò bọng thấm, xẹp tiền phòng,… và một bất tiện nữa là bệnh nhân phải đến bệnh viện nhiều lần.
Cắt bè củng mạc kết hợp áp 5Fu lên nắp củng mạc. Gây tê cạnh nhãn cầu bằng lidocain 2% X 6ml Cố định mi, trực trên và dưới.
Tách kết mạc cách rìa 7-8 mm, đáy là vùng rìa. Đốt cầm máu củng mạc.
Rạch củng mạc bình thường hình tam giác hoặc hình thang 4×6 mm, sâu khoảng 2/3 chiều dày củng mạc.
Đặt một miếng gelasponge kích thước 3×4 mm có thấm 5Fu (50mg/ml) lên nắp củng mạc, phủ kết mạc lên miếng gelasponge, sau 5 phút bỏ miếng gelasponge.
Rửa sạch 5Fu bằng nước muối sinh lý (khoảng 20 ml)
Tiếp tục tạo nắp củng mạc.
Cắt mẫu bè kích thước 1×2 mm
Cắt mống mắt ngoại vi
Khâu nắp củng mạc 2 mũi chỉ nylon 10-0. Khâu vắt kết mạc bằng chỉ 10-0.
Tiêm gentami cin 20 mg cạnh nhãn cầu. Tra mỡ kháng sinh.
Các biến chứng có thể xảy ra sau phẫu thuật như tổn hại biểu mô giác mạc, xuất huyết tiền phòng, viêm đốm dưới biểu mô, tổn thương hoàng điểm, phản ứng màng bồ đào, bong mạch mạc thể mi, không liền mép kết mạc …
Tuy nhiên tỷ lệ của những biến chứng này không cao, có thể khắc phục được. Ngoại trừ biến chứng đáng lo ngại hơn cả là nhãn áp thấp.
+ Mitomycin c (MMC)
Chỉ sử dụng trong lúc phẫu thuật. Nồng độ và thời gian áp thuốc có thể dùng khác nhau tuỳ từng tác giả. Liều dùng thông thường là 0,2 mg/ml trong 2 phút; 0,4 mg/ml trong 3 phút, cần lưu ý rằng lúc áp thuốc tránh không để chạm vào mép và vạt giác mạc.
So với 5 Fu, MMC tác dụng hạ nhãn áp rộng hơn 5Fu nhiều, do MMC ảnh hưởng lên quá trình tổng hợp DNA ở mọi giai đoạn của quá trình gián phân, trong khi đó 5 Fu chỉ tác động lên các tế bào đang tổng hợp DNA (giai đoạn s trong chu kỳ phân bào). –
Biến chứng có thể gặp khi sử dụng MMC kết hợp với phẫu thuật cắt bè là viêm màng bồ đào sau mổ, tổn thương biếu mô giác mạc, xẹp tiền phòng, bong hắc mạc, đục thể thủy tinh, nhãn áp thấp, bệnh hoàng điểm do nhãn áp thấp.
Kẹt củng mạc dưới vạt củng mạc
Dựa trên nguyên lý sử dụng mẫu củng mạc tự thân như mảnh “chêm” làm kênh khe củng mạc giúp cho thủy dịch lưu thông dễ dàng hơn của Vincencio, Protapapop, Krasnov M.M, Farnarier G.M, Yankop …, năm 1980 Nguyễn Trọng Nhân và Lê Hoàng Mai đã đề xuất kỹ thuật “kẹt củng mạc dưới vạt củng mạc 3 lớp”, sau đó Lê Hoàng Mai đã cải tiến “kẹt củng mạc dưới vạt củng mạc 2 lớp”. Phương pháp này được áp dụng điều trị nhiều hình thái glôcôm như góc đóng, glôcôm góc mở, glôcôm thứ phát sau chấn thương, glôcôm trên mắt không có thể thủy tinh, glôcôm kết hợp mổ lấy thể thủy tinh, … Tỷ lệ thành công sau phẫu thuật khá cao và ít gây biến chứng.
Kỹ thuật: Kẹt củng mạc dưới vạt củng mạc 3 lớp
Sau khi gây tê tại mắt như phẫu thuật vào nhãn cầu, phẫu thuật được tiến hành qua các thì:
- Cố định mi và cơ trực trên hoặc dưới
- Đốt cầm máu củng mạc
- Tạo vạt củng mạc thứ nhất khoảng 1/4 chiều dày củng mạc theo hình thang, cách rìa khoảng 6 mm, chiều cao đáy nhỏ ở phía trên dài khoảng 4-5 mm, đáy lớn khoảng 6-7 mm, phẫu tích quá rìa khoảng lmm.
- Tạo mẫu “chêm”: là vạt củng mạc thứ hai tách từ lớp giữa củng mạc, có độ dày lớn hơn 1/2 chiều dày củng mạc. Chiều rộng mẫu chêm 2 mm, dài 3-4 mm, phẫu tích cách vùng bè 0,5-1 mm. Như vậy ở dưới mẫu chêm còn một lớp củng mạc rất mỏng để ngăn không cho thể mi phòi ra.
- Mở tiền phòng rạch mở tiền phòng ở vùng bè dài khoảng 4-5 mm. Đường rạch nằm giữa hai đáy của vạt củng mạc nông và mẫu chêm.
Dùng spatul lật mẩu củng mạc “chêm” đưa vào tiền phòng qua đường rạch, sau đó cắt mống mắt ngoại vi.
- Tái tạo tiền phòng
- Khâu lại vạt củng mạc thứ nhất và khâu kết mạc bằng chỉ tiêu hoặc chỉ nylon 10-0
- Tiêm kháng sinh dưới kết mạc và tra mỡ kháng sinh
Đặt ống dẫn lưu
Chỉ định:
- Glôcôm nguyên phát có nhãn áp không điều chỉnh sau phẫu thuật cắt bè củng mạc có hoặc không kết hợp thuốc chống phân bào 5Fu hoặc MMC, đã mổ nhiều lần không có kết quả.
- Glôcôm phức tạp đã mổ cắt bè có hoặc không dùng thuốc chống phân bào, nhãn áp không điều chỉnh, ví dụ: glôcôm tân mạch, glôcôm sau sang chấn tổn thương trước phần nhãn cầu …
- Những mắt có sẹo kết mạc hoặc đã can thiệp phẫu thuật kết mạc, nay không còn chỗ để phẫu thuật.
- Một số trường hợp glôcôm bẩm sinh đã phẫu thuật nhưng thất bại (mở góc tiền phòng, cắt bè củng mạc, mở bè (trabeculectomy).
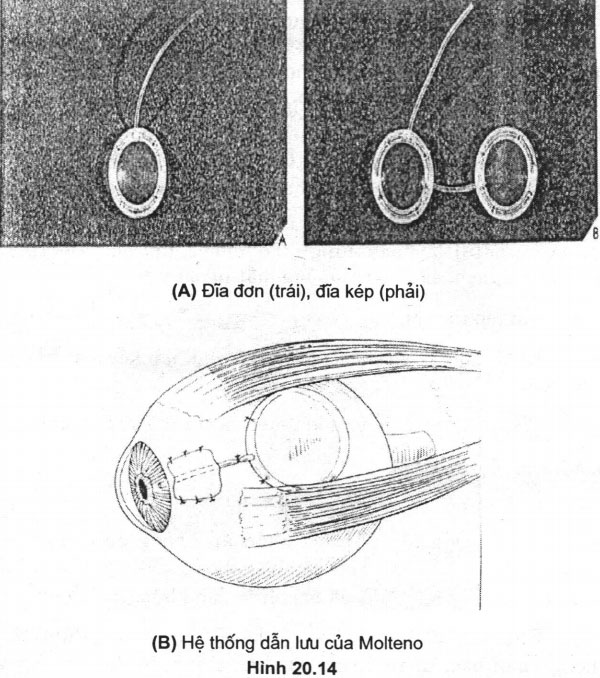
Một số loại ống dẫn lưu
– Molteno: ống silicon với đĩa polyropylen có đường kính 13 mm, đĩa đơn hoặc 2 đĩa (diện tích bề mặt là 135 mm hoặc 270 mm). (Hình 20.14, 20.15)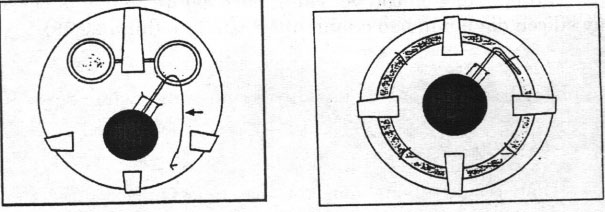 Hình 20.15. Hệ thống dẫn lưu của Hình 20.16. Hệ thống dẫn lưu của Molteno Schocket
Hình 20.15. Hệ thống dẫn lưu của Hình 20.16. Hệ thống dẫn lưu của Molteno Schocket
- Schocket: ốngsilicon số 20 đặt xung quanh nhãn cầu , đặt dưới các cơ trực (Hình 20.16).
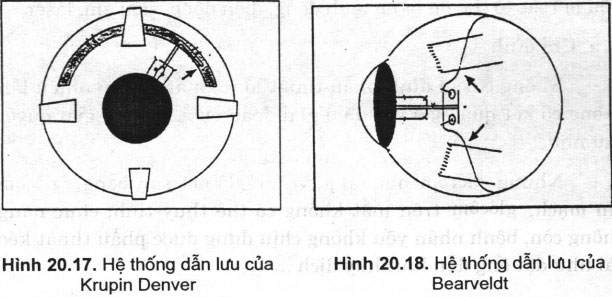
- Krupin: ống silastic với van hở, trên đầu cuối của ống được gắn với đĩa hình ovan bằng silicon (Hình 20.17)
- Baerveldt: ống silicon gắn với đĩa silicon được tẩm barium, diện tích bề mặt của đĩa là 200 mm, 350 mm hoặc 500 mm (Hình 20.18)
- Joseph: ống silicon với van hở bên cạnh của ống được gắn dây silicon dài 9 mm bao quanh nhãn cầu 360° (hình 20.19)
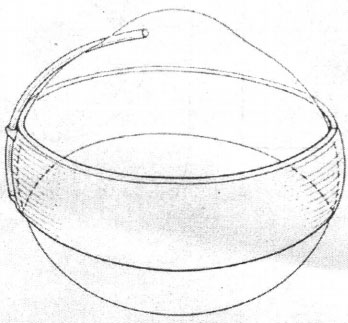
Hình 20.19. Hệ thống dẫn lưu của Joseph
Phẫu thuật giảm tiết thủy dịch
Bằng cách tiêu huỷ một phần thể mi để ức chế sự chế tiết của biểu mô sắc tố thể mi bằng lạnh đông, điện động, siêu âm, laser.
Chỉ định
- Không có chỉ định phẫu thuật lỗ rò: mắt đã mổ nhiều lần không có kết quả, glôcôm đã ở giai đọan cuối, mổ chỉ giải quyết đau nhức
- Những glôcôm phức tạp, ví dụ glôcôm sau bỏng, glôcôm tân mạch, glôcôm trên mắt không có thể thủy tinh, chức năng không còn, bệnh nhân yếu không chịu đựng được phẫu thuật kéo dài như đặt Ống dẫn lưu thủy dịch …
Kỹ thuật
- Lạnh đông: sau khi gây tê nhãn cầu thông thường, có thể mỏ kết mạc sát rìa hoặc làm trực tiếp trên kết mạc cực lạnh cách rìa 1 – 2 mm; thời gian là 1 phút; nhiệt độ là – 80°c. Có thể làm hai hàng chéo nhau theo kiểu quân cò. Tuỳ tình trạng nhãn áp cao nhiều hay ít, có thể làm 1/4, 1/2 hoặc cả chu vi nhãn cầu, thậm chí làm lạnh đông cả mạch thể mi.
- Điện đông: (mạnh hơn) Vị trí cách rìa 2 mm theo hai hàng quân cò; thời gian: 1 phút; I = 5-6 mA.
Sau phẫu thuật lạnh đông hoặc điện đông, nhãn áp thường tăng vài ngày, cần dùng thuốc hạ nhãn áp tại mắt và toàn thân, thuốc chống viêm (kháng sinh, corticoides tra mắt), thuốc giảm đau. Trường hợp glôcôm tân mạch, cần tra thêm atropin.
- Biến chứng sau lạnh đông và điện đông
+ Sau khi mổ, nhãn áp thường cao một vài ngày, vì vậy cần dùng thuốc hạ nhãn áp. Lâu dài, nhãn áp sẽ hạ nhiều, có thể dẫn đến teo nhãn cầu.
+ Phần trước nhãn cầu Phù mi và kết mạc Dellen giác mạc Củng mạc mỏng
Đục thể thủy tinh tăng thêm khoảng 20% trường hợp Viêm màng bồ đào trước Hoại tử bán phần trước
+ Phần sau nhãn cầu Xuất huyết nội nhãn Bong hắc mạc
Phù hoàng điểm Mất thị lực.
- Laser
Laser YAG, laser argon, laser diod, tuỳ theo từng loại laser mà thời gian và mức năng lượng được sử dụng khác nhau.
Điều trị laser cho kết quả tốt, biến chứng ít hơn lạnh đông và điện đông trong thời gian phẫu thuật cũng như sau phẫu thuật.
