Bán manh là hiện tượng trong đó bệnh nhân chỉ nhìn thấy một nửa thị trường ở cả hai mắt.
— Cả hai thị trường đều bị khuyết một nửa phía phải hay phía trái gọi là bán manh đồng danh (phải hoặc trái)
— Cả hai thị trường đều khuyết nửa phía thái dương gọi là bán manh không đồng danh hai phía thái dương.
Bán manh là triệu chứng cơ bản của hội chứng giao thoa thị giác và hội chứng sau giao thoa thị giác.
Theo sơ đồ sau, tuỳ theo vị trí của tổn thương, sẽ có hình thái bán manh khác nhau (hình 18.30 và 18.31).
— Tổn thương ở vị trí 1: một mắt mù.
— Tổn thương ở vị trí 2: mất thị trường một mắt kèm khuyết thị trường phía thái dương trên của mắt kia (do tổn thương một dây thần kinh thị giác kèm theo chèn ép sốm giao thoa thị giác).
— Tổn thương vị trí 3: bán manh không đồng danh hai phía thái dương.
— Tổn thương vị trí 4: bán manh đồng danh bên trái.
— Tổn thương vị trí 5: bán manh góc tư trên trái.
— Tổn thương vị trí 6: bán manh góc tư dưới trái.
— Tổn thương ở vị trí 7: bán manh đồng danh trái.
— Tổn thơng vị trí 8: ám điểm bán manh trung tâm trái.
Bán manh không đồng danh là đặc điểm của các tổn thương vùng hố yên. Bán manh đồng danh là biểu hiện của một tổn thương ở dải thị giác hoặc tia thị giác.
Mục lục
A. HỘI CHỨNG GIAO THOA THỊ GIÁC
1. Giải phẫu
Các sợi từ hai dây thần kinh thị giác hợp nhất tạo thành giao thoa thị giác. Các sợi thần kinh từ mỗi nửa võng mạc phía mũi bắt chéo ở giao thoa thị giác, còn các sợi từ mỗi nửa võng mạc phía thái dương thì đi thẳng. Sự bắt chéo một nửa này ở giao thoa thị giác làm cho mỗi dải thị giác gồm các sợi thần kinh từ nửa võng mạc phía mũi bên kia và từ nửa võng mạc phía thái dương cùng bên. Hơn một nửa số sợi của thị thần kinh (55%) bắt chéo nhau bởi vì võng mạc phía mũi gồm nhiều tê bào hạch hơn phía thái dương.
Giao thoa thị giác dài 8mm (theo hướng trước sau), rộng 13mm và dày 4mm. Hai góc trước và ngoài của giao thoa thị giác nối với hai dây thần kinh thị giác, hai góc sau và ngoài nối với dải thị giác, hai cạnh ngoài tiếp giáp với xoang hang. Mặt trên giao thoa thị giác giáp với lá trên thị và với vùng phễu, mặt dưới liên quan với tuyến yên nằm trong hố yên. Giao thoa thị giác ở trên tuyến yên 10mm, một khoảng khá rộng giữa giao thoa thị giác và tuyến yên cho phép một u tuyến yên nhỏ phát triển lên phía trên mà không gầy khuyết thị trường; chỉ khi u to chiếm hết khoảng này và tác động trực tiếp đến giao thoa thị giác mới gây khuyết thị trường. Giao thoa thị giác nằm ngay trên lưng tuyến yên nhưng ở nhiều trường hợp có thể nằm lùi về phía sau hơn hoặc về phía trước hơn, đặc điểm này giải thích cho nhiều dạng khuyết thị trường của các bệnh nhân có u vùng này.
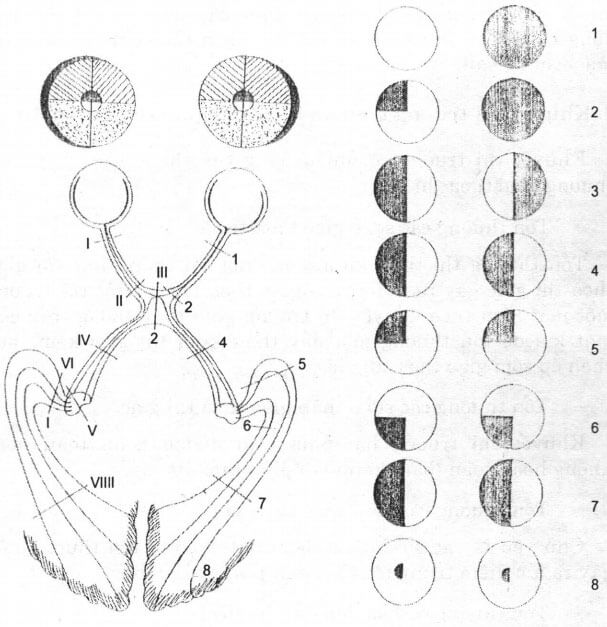
| Hình 18.30. Sơ đồ các đường thị giác cắt ngang qua: I. Thị thần kinh ngay sau nhãn cầu; II. Thị thần kinh đoạn trong sọ; III. Chéo thị giác; IV. Dải thị giác; V. Thể gối ngoài; VI,VII,VIII. | Hình 18.31. Tổn hại thị trường do cắt đứt một phần hay toàn bộ các đường thị giác ở các vị trí từ 1-8 |
Các tia thị giác.
Giao thoa thị giác được cấp máu chủ yếu bởi các nhánh động mạch cảnh trong, ngoài ra còn được cấp máu bởi các nhánh động mạch não trước và sau, động mạch thông trước và động mạch thông sau.
2. Khuyết thị trường trong hội chứng giao thoa thị giác
Khuyết thị trường có nhiều dạng tuỳ thuộc vào vị trí tổn thương giao thoa thị giác:
— Tổn thương các sợi ở giao thoa trước:
Tổn thương thị thần kinh ở chỗ nối thị thần kinh với giao thoa thị giác gây ra hội chứng giao thoa trước. Mất thị trường một mắt kèm theo khuyết thị trường phía thái dương trên của mắt kia do tổn thương một dây thần kinh thị giác kèm theo chèn ép sốm giao thoa thị giác.
— Tổn thương các sợi ở thân giao thoa thị giác:
Khuyết thị trường hai phía thái dương hoàn toàn hoặc không hoàn toàn (bán manh hai phía thái dương).
— Tổn thương các sợi ở giao thoa sau:
Chủ yếu là các sợi hoàng điểm bắt chéo bị tổn thương nên gây ra ám điểm trung tâm hai nửa phía thái dương.
— Tổn thương các sợi đến dải thị giác:
Các tổn thương tuyến yên hoặc trên yên phát triển ra phía sau có thể chèn ép các sợi của dải thị giác gây khuyết thị trường nửa cùng bên ở hai mắt (bán manh đồng danh).
3. Các tổn thương vùng giao thoa thị giác
Các tổn thương vùng giao thoa thị giác thường gặp là khối u, ngoài ra còn có thể là phình mạch, viêm nhiễm, chấn thương.
Mặc dù có nhiều loại u vùng yên hoặc trên yên có thể gây chèn ép giao thoa thị giác, nhưng hay gặp nhất là các u tuyến yên. u tuyến yên chiếm 8-10% các u nội sọ. Năm 1886, Pierre Marie lần đầu tiên thấy có mối liên quan giữa chứng to cực và u tuyến yên.
3.1. Phân loại:
— Về tổ chức học, các u tuyến yên có 3 loại chính dựa vào đặc điểm nhuộm tê bào: kị sắc, ưa acid, ưa base.
– Một sự phân loại tinh tế hơn các u tuyến yên dựa vào loại nội tiết tố đặc hiệu được tiết ra: u tiết prolactin, u tiết nội tiết tố sinh trưởng, nội tiết tố hướng vỏ thượng thận (adrenocorticotrophic hormon-ACTH), nội tiết tố kích thích nang trứng (follicle stimulating hormon-FSH) và tạo hoàng thể (luteinising hormon-LH ), nội tiết tố hướng tuyến giáp (thyroid stimulating hormon-TSH); u tuyến yên không tiết nội tiết tố (Null cell).
Các u không chế tiết nội tiết tố (nonscreting tumors) thường gây giảm thị lực, khuyết thị trường; với các u chế tiết nội tiết tố (screting tumors) ngoài dấu hiệu giảm thị lực, khuyết thị trường, còn gây rối loạn nội tiết.
3.1.2. Bệnh học
Các u tuyến yên phát triển từ thùy trước tuyến yên có nguồn gốc từ túi Rathke, một túi thừa ngoại bì từ trần của hố miệng nguyên thuỷ (ở ngay trước màng miệng hầu-buccopharyngeal membran). thùy sau tuyến yên phát triển từ phễu xuất phát từ sàn não trung gian.
Các u phát triển trong hố yên. u có đường kính dưới 10mm được coi là u nhỏ (microadenoma). u có thể phát triển khu trú trong vùng yên, làm mòn và làm biến đổi đáy yên.
U tuyến yên phát triển lên phía trên, vào vùng trên yên, gây chèn ép đường thị giác, đặc biệt là giao thoa thị giác, u phát triển hơn nữa về phía trên, sẽ chèn ép vùng dưới đồi, làm nghẽn não thất III, gây tràn dịch não.
U tuyến yên có thể phát triển sang phía bên, vào xoang hang làm tổn thương các dây thần kinh sọ trong xoang hang nhưng hiếm khi u xâm lấn đến thùy thái dương.
U phát triển xuống phía dưới qua đáy hố yên, vào xoang bướm gây chảy dịch não tủy qua mũi.
Định khu các u tuyến yên nhỏ trong hố yên tương ứng với sự phân bố theo vùng của các tế bào thùy trước tuyến yên. Các u nhỏ tiết prolactin và nội tiết tố sinh trưởng có xu hướng ở phía bên, còn phần lớn các u tiết ACTH lại ở vùng trung tâm.
Các nội tiết tố của tuyến yên được tổng hợp trong một lưới nội bào tương và được giữ ở bộ máy Golgi như là những hạt chế tiết trong bào tương có thể quan sát dưới kính hiển vi điện tử hoặc nhuộm miễn dịch peroxidase. Nội tiết tố được giải phóng khỏi tế bào khi các hạt gắn vào màng tế bào. u tuyến có thể dày đặc các hạt hoặc ngược lại các hạt nằm thưa thớt, rải rác; điều đó quyết định đặc điểm nhuộm tế bào u.
a. U tế bào tuyến prolactin:
Prolactin là nội tiết tố 23500 – Da polypeptid được tiết ra bởi các tế bào chế tiết prolactin chủ yếu ở phía sau bên của tuyến yên và chiếm 15-20% các tế bào tuyến yên. Chức năng sinh lý của prolactin là kích thích tuyến vú phát triển và tiết sữa. Vai trò của prolactin ở nam còn chưa được biết nhiều nhưng nó rất quan trọng trong việc sinh tinh trùng. Không giống như sự chế tiết các nội tiết tố khác của tuyến yên được kiểm soát chủ yếu bởi nội tiết tố của vùng dưới đồi, sự chế tiết prolactin chủ yếu chịu ảnh hưởng của tác nhân ức chế, “yếu tố kìm hãm prolactin”.
U prolactin là loại u tuyến yên thường gặp nhất. Đa số là u nhỏ ở phụ nữ trẻ với các triệu chứng tăng chế tiết gây vô kinh và tăng tiết sữa; bất lực có thể là triệu chứng duy nhất ở nam giới, u có thể phát triển to ở nam và nữ nhiều tuổi.
3/4 các trường hợp u prolactin là u kị sắc, số còn lại là u ưa acid nhẹ hoặc gồm các tế bào hỗn hợp.
Prolactin trong huyết thanh tăng và khi vượt quá 1000 ĩig/ml gợi ý một u prolactin xâm lấn. Tăng nhẹ prolactin trong huyết thanh không giúp cho chẩn đoán u prolactin vì bất kì tổn thương vùng dưới đồi, tuyến yên hoặc cuống tuyến yên cũng ảnh hưởng tới chế tiết yếu tố kìm hãm prolactin và sẽ làm tăng prolactin trong huyết thanh.
b. U tế bào tuyến nội tiết tố sinh trưởng (Growth hormone cell adenoma):
Nội tiết tố sinh trưởng là một chuỗi 21000 Da polypeptid đơn do các tế bào chủ yếu ở phần bên của tuyến yên chế tiết, u tuyến nội tiết tố sinh trưởng chiếm 15-20% u tuyến yên. u ưa acid hoặc kị sắc tuỳ thuộc vào các hạt của bào tương: tế bào u dày đặc các hạt hoặc ít hạt; khoảng 10% u gồm hỗn hợp hai loại tế bào.
Prolactin máu thường tăng trong u tuyến chế tiết nội tiết tố sinh trưởng và có thể là do u tuyến chế tiết cả hai loại nội tiết tố hoặc do u tuyến tiết nội tiết tố sinh trưởng có kích thước lớn ảnh hưởng đến việc giải phóng yếu tố hãm prolactin, vì thế gây tăng prolactin máu thứ phát.
c. u tuyến ACTH (ACTH adenoma):
ACTH là một chuỗi polypeptid đơn, kích thích vỏ thượng thận và kích thích chế tiết cortison và các steroid.
U chế tiết ACTH là nguyên nhân của bệnh Cushing, u tuyến gồm các tế bào dày đặc hạt với bào tương ưa base.
Trên 80% các trường hợp là u nhỏ. 15-20% các tê bào tuyến yên hướng vỏ thượng thận và khu trú ở trung tâm thùy trước tuyến yên, vì thế đa số các u nhỏ ở phần trung tâm hơn là ở phần bên của tuyến yên.
d. U tuyến tế bào hướng sinh dục (gonadotroph cell adenoma):
Các tế bào chế tiết nội tiết tố kích thích nang trứng (FSH) và tạo hoàng thể (LH) chiếm khoảng 10% các tế bào tuyến yên và nằm rải rác khắp tuyến yên. u các tế bào này ít gặp và đa số không có triệu chứng về chức năng.
e. U tuyến tế bào hướng tuyến giáp (thyrotroph cell adenoma):
U chế tiết nội tiết tố kích thích tuyến giáp (TSH) hiếm gặp.
f. U tuyến tế bào không tiết nội tiết tố:
20-30% u tuyến yên không có biểu hiện cường năng về lâm sàng và xét nghiệm. Tăng nhẹ prolactin máu có thể xảy ra thứ phát do tổn thương cuông tuyến yên. 75% u loại này là kỵ sắc với vài hạt hoặc không có hạt trong bào tương.
Về lâm sàng, u không gây rối loạn nội tiết nên u có thể phát triển đến kích thước lớn gầy rối loạn về thị giác mói được phát hiện.
10% các u tuyến yên có tính xâm lấn, xuyên qua vỏ tuyến yên và xương xung quanh. Đa số u tuyến yên xâm lấn là u kỵ sắc hoặc ít hạt rải rác trong bào tương, không có rối loạn nội tiết. Các u tuyến yên di căn cực hiếm.
3.1.3. Biểu hiện lâm sàng
Các triệu chứng lâm sàng tuỳ thuộc vào kích thước khôi u và các rối loạn nội tiết. Đau đầu hay gặp ở bệnh nhân to cực, ít gặp ở các loại u tuyến yên khác. Các biểu hiện lâm sàng của u tuyến yên:
— Tổn thương do kích thước khôi u:
+ u phát triển lên trên:
Hội chứng giao thoa thị giác (giảm thị lực và bán manh).
Hội chứng dưới đồi (rối loạn về ăn, uống, ngủ và thân nhiệt; ít gặp tiểu đường).
Nghẽn lưu thông dịch não tuỷ.
+ u phát triển sang bên:
Tổn thương dây III, IV, VI, song thị.
Tổn thương dây V, đau mặt.
Tổn thương chức năng thùy thái dương.
+ u phát triển xuống phía dưới:
Tổn thương mũi hầu
Chảy dịch não tủy qua mũi.
– Rối loạn nội tiết:
+ Cường yên:
GH (growth hormon)- chứng khổng lồ/ to cực PRL (prolactin) – hội chứng tăng prolactin máu.
ACTH – bệnh Cushing.
TSH – nhiễm độc giáp.
+ Thiểu năng tuyến yên:
GH – ở trẻ em: người thấp; giảm glucose máu.
PRL – ở nữ: giảm tiết sữa sau đẻ.
ACTH – chứng thiểu năng vỏ thượng thận (bệnh
Addison).
TSH – chứng thiểu năng tuyến giáp.
LH/FSH – chứng thiểu năng sinh dục.
— Tổn thương cấp tính: ngập máu tuyến yên.
a. Rối loạn về thị giác
Khám cẩn thận thị lực, thị trường và đáy mắt là cần thiết để phát hiện các rối loạn về thị giác.
Sự phát triển lên phía trên của u tuyến yên gây chèn ép giao thoa thị giác dẫn đến bán manh hai phía thái dương. Bán manh hai bên thái dương bắt đầu ở 1/4 trên, sau đó lan xuống 1/4 dưới của thị trường. Nếu giao thoa thị giác ở phía trước hơn so với vị trí bình thường, có thể xảy ra bán manh đồng danh (homonymous hemianopia) do chèn ép vào dải thị giác. Am điểm trung tâm hai bên do u chèn vào phần sau của giao thoa thị giác, nơi các sợi hoàng điểm bắt chéo. Teo thị thần kinh nguyên phát gặp ở những bệnh nhân bị chèn ép giao thoa thị giác trong thời gian dài.
10% các trường hợp có liệt vận nhãn do u xâm lấn vào xoang hang. Dây III dễ tổn thương nhất, sau đó là dây VI và dây IV. Đau mặt do chèn ép dây V khi u xâm lấn xoang hang, thường tổn thương nhánh mắt.
b. Rối loạn nội tiết
Rối loạn nội tiết do thiểu năng tuyến yên hoặc chế tiết quá mức một nội tiết tố nào đó.
— Chứng thiểu năng tuyến yên:
Thiểu năng tuyến yên do tuyến yên giảm chế tiết nội tiết tố. Những đặc điểm lâm sàng của thiểu năng yên lần đầu tiên được Simmonds mô tả năm 1914. Thiểu năng yên không xảy ra nếu u nhỏ nhưng có biểu hiện lâm sàng khi u to. Giảm chế tiết các nội tiết tố không đều nhau mà có sự chọn lọc theo thứ tự giảm chế tiết nhiều đến ít: nội tiết tố sinh trưởng, nội tiết tố hương sinh dục, hướng vỏ thượng thận, hướng tuyến giáp.
Giảm chế tiết nội tiết tố hướng sinh dục ở tuổi dậy thì làm chậm phát triển các dấu hiệu giới tính, nam ít râu, nữ vô kinh, cả nam và nữ không có khả năng tình dục và ít lông mu, lông nách. Bất thường về sinh hoá biểu hiện bằng giảm oestrogen và androgen, giảm 17- keto steroid trong nước tiểu.
Chứng thiểu năng tuyến yên khởi đầu với những triệu chứng không rõ ràng như thiếu năng lượng gây mệt mỏi, yếu cơ và chán ăn; khi bệnh kéo dài và nặng sẽ gây huyết áp thấp. Biểu hiện lầm sàng của thiểu năng yên là trì trệ về thể lực và tinh thần. Nếu thiểu năng tuyến yên nặng, bệnh nhân bị lẫn từng lúc và ngủ gà.
— U prolactin:
U prolactin có thể nhỏ hoặc to. Bệnh nhân thường là nữ bị vô sinh kèm theo vô kinh, tiết nhiều sữa. Đôi khi u gây vô sinh ở nam. u prolactin to gặp ở người già và ở nam giới, có thể gây rối loạn nội tiết vổi thiểu năng yên và rối loạn thị giác.
— Chứng to cực:
Chứng to cực do u tuyến yên tăng chế tiết nội tiết tố sinh trưởng, u gồm các tế bào ưa acid hoặc kị sắc hoặc hỗn hợp cả hai loại tế bào. Khởi đầu của chứng to cực chậm và âm thầm, thường ở 20 – 30 tuổi. Tỉ lệ bệnh ở nam và nữ như nhau.
Đặc điểm lâm sàng: xương biến đổi như gờ lông mày to, xoang trán rộng, xương hàm dưới to làm cho cằm nhô ra. Bàn tay và bàn chân to, da thô và nhờn, tiết nhiều mồ hôi. Giọng khàn và thô. Gù do loãng xương. Các triệu chứng khác kèm theo chứng to cực gồm tăng huyết áp, phì đại tim, tiểu đường. Bệnh nhân đau đầu nhiều; thường yếu và mệt do thiếu năng lượng. 15% các trường hợp u phát triển lên phía trên, có thể chèn ép đường thị giác, u tuyến yên chế tiết nhiều nội tiết tố sinh trưởng đôi khi gặp ở trẻ em và gây chứng bệnh khổng lồ.
— Bệnh Cushing:
Bệnh Cushing do u tuyến yên chế tiết ACTH. Hơn 80% các trường hợp là u nhỏ, số còn lại là u to xâm chiếm toàn bộ vùng yên và lan ra ngoài vùng yên. Bệnh khởi phát âm thầm, bệnh gặp ở cả trẻ em và người lớn. Các triệu chứng gồm béo phì, da căng và đau, có vạch đỏ ở thân người. Mỡ lắng đọng đặc biệt ở mặt (mặt trăng), cổ, giữa cổ và lưng, thân người. Da màu đỏ do giãn mạch và ứ trệ mạch, hay gặp những vùng thâm tím da tự phát. Da nhờn, có nhiều trứng cá là triệu chứng hay gặp, nhiều lông ở mặt. Bệnh nhân mệt mỏi và yếu. Cơ nhẽo, loãng xương có thể dẫn đến gãy xương tự phát.
Dung nạp glucose giảm, kali huyết thanh thấp và tăng huyết áp. Nếu không điều trị, 50% các trường hợp tử vong trong 5 năm.
— Hội chứng Cushing: hội chứng Cushing là sự chế tiết quá mức cortison, 90% các trường hợp do u tuyến yên chế tiết ACTH (bệnh Cushing), các nguyên nhân khác là u tuyến thượng thận hoặc ung thư, tổ chức thượng thận khác thường ngoài tuyến thượng thận.
— Hội chứng Nelson – Salassa: gồm u tuyến yên chế tiết ACTH ở một bệnh nhân đã bị cắt tuyến thượng thận hai bên hoặc gần toàn bộ. Trước khi phát triển chụp cắt lóp vi tính và vi phẫu thuật qua xương bướm, bệnh nhân bị bệnh Cushing thường bị cắt toàn bộ tuyến thượng thận nếu chụp não bơm khí không phát hiện được u tuyến yên. u tuyến phát triên nhanh do mất cơ chế phản hồi (feedback) corticosteroid bình thường. Một nửa số bệnh nhân với hội chứng Nelson có u to. Bệnh nhân tăng sắc tố da do chế tiết nội tiết tố kích thích tế bào hắc tố beta (Beta melanocyt) và hướng mỡ beta (Beta lipotropin).
c. Ngập máu tuyến yên:
Xuất huyết tự phát vào u tuyến yên gây ngập máu tuyến yên. Bệnh nhân đau đầu nhiều và đột ngột sau khi mất ý thức thoáng qua, cứng cổ, nôn, sợ ánh sáng.
Các triệu chứng giống như xuất huyết dưới màng nhện do vỡ phình mạch nhưng thường kèm theo liệt một hoặc nhiều cơ vận nhãn (ở cả hai mắt) và tổn hại chức năng thị giác cấp tính, có thể có đợt rối loạn nội tiết cấp.
3.1.4. Xét nghiệm
— Xét nghiệm phóng xạ miễn dịch (radioimmunoassay) định lượng nội tiết tố trong huyết thanh.
Lượng prolactin trong huyết thanh bệnh nhân u prolactin tăng ở những mức độ khác nhau, có thể trên 10000ng/ml (bình thường:0-23ng/ml ở nữ và 0-20tvg/ml ở nam). Khi lượng prolactin trong huyết thanh trên 200ng/ml,cho phép xác định u prolactin. Tăng prolactin huyết thanh có thể gặp trong những loại u tuyến yên khác và đặc biệt ở một số bệnh nhân có chứng to cực.
U tế bào không tiết nội tiết tố có thể kèm theo tăng nhẹ prolactin trong máu do tổn thương cuông tuyến yên hoặc ảnh hưởng đến vùng dưới đồi.
Nội tiết tố sinh trưởng trong huyết thanh tăng (bình thường dưới 5ng/ml ở nam và dưới 10ng/ml ở nữ). Nội tiết tố sinh trưởng tác động đến các tô chức gián tiếp qua somatomedin c — polypeptid chủ yếu được gan và nguyên bào sợi tạo ra. Lượng somatomedin c trong huyết thanh chỉ định hoạt tính sinh học của nội tiết tố sinh trưởng, chính xác hơn là lượng nội tiết tố sinh trưởng trong huyết thanh.
— Chụp X quang:
Chụp cắt lớp vi tính có thuốc cản quang (computed tomography-CT), đặc biệt là chụp cộng hưởng từ (magnetic resonance imaging-MRI) rất có giá trị trong chẩn đoán u tuyến yên. u tuyến yên nhỏ có tỷ trọng thấp và có thể bờ trên của tuyến lồi lên ở người lớn. Lệch cuống tuyến yên, mỏng đáy yên phía khối u. Chụp CT có thể phát hiện được u đường kính 4mm. Khi u tuyến yên to, chụp CT xác định được mức độ xầm lấn của khôi u. Chụp sọ thường (plain skull X ray): có thể thấy hố yên rộng, bờ hố yên mỏng hoặc lồi ra.
3.1.5. Điều trị
Các phương pháp điều trị u tuyến yên được áp dụng tuỳ thuộc vào các rối loạn nội tiết và sự chèn ép của khối u vào các cấu trúc thần kinh lân cận.
Các phương pháp điều trị gồm:
— Phẫu thuật cắt bỏ khối u qua đường xương bướm hoặc qua sọ.
— Liệu pháp phóng xạ.
— Điều trị bằng thuốc
a. Điều trị phẫu thuật: là phương pháp điều trị được chỉ định trong các trường hợp:
— Khối u to gây chèn ép các cấu trúc thần kinh lân cận, đặc biệt là đường thị giác.
— U chế tiết nội tiết tố sinh trưởng gây chứng to cực.
— U chế tiết ACTH gây bệnh Cushing.
— Đôi khi áp dụng điều trị phẫu thuật với u prolactin còn khu trú ở vùng yên nhưng bệnh nhân không dung nạp thuốc bromocriptin.
b. Điều trị phóng xạ:
Điều trị phóng xạ sau mổ trong các trường hợp cắt u gần hoàn toàn hoặc xét nghiệm nội tiết tố sau mô còn biểu hiện chế tiết nội tiết tố quá mức.
c. Điều trị bằng thuốc:
— Điều trị bằng thuốc nhằm khôi phục hoạt động nội tiết của bệnh nhân. Đây là phương pháp điều trị cần thiết trước mô cho những bệnh nhân thiểu năng tuyến yên hoặc điều trị sau mổ cắt tuyến yên to.
— Điều trị u prolactin bằng bromocriptin là phương pháp điều trị thích hợp với u prolactin nhỏ. Có thể dùng bromocriptin kết hợp với phẫu thuật điều trị u prolactin to. Một số trường hợp không dung nạp bromocriptin gây buồn nôn, nôn và tụt huyết áp khi thay đổi tư thế cần áp dụng phương pháp điều trị phẫu thuật.
Các nguyên nhân gây giảm thị lực tái phát sau điều trị u tuyến yên:
— U tái phát: u tái phát hoặc u tiếp tục phát triển sau điều trị là nguyên nhân giảm thị lực và khuyết thị trường tiến triển. Vì vậy cần theo dõi bệnh nhân bằng khám thị lực, thị trường và chụp CT Scan.
— Rỗng yên với sa giao thoa thị giác (empty sella syndrome with chiasmal prolapse): điều trị u tuyến yên sẽ để lại một hố yên rộng không có u và vì thế gọi là “rỗng” yên; giao thoa thị giác có thể sa xuống trong một hố yên “rỗng” gây hậu quả khuyết thị trường. Tuy vậy, một số trường hợp được thông báo không đủ tài liệu có tính thuyết phục hoặc có thể giảm thị lực do các nguyên nhân khác (hoại tử do tia).
— Tổn thương đường thị giác do tia xạ: tổn thương đường thị giác do tia xạ điển hình xảy ra 12-24 tháng sau khi điều trị tia xạ, biểu hiện bằng giảm thị lực nhiều và đột ngột sau nhiều tháng thị lực đã được cải thiện. Cơ chế gây giảm thị lực, khuyết thị trường do tia xạ còn đang bàn cãi, nhưng hai giả thuyết được ủng hộ: tia xạ trực tiếp gây hoại tử giao thoa thị giác hoặc hoại tử thứ phát giao thoa thị giác do tắc mạch. Bệnh nhân giảm thị lực, khuyết thị trường nhiều tháng sau điều trị tia xạ cần được chụp MRI. Nếu không có hình ảnh u tái phát hoặc không có hình thành nang ở trên hố yên, cần hướng dẫn chẩn đoán hoại tử giao thoa thị giác hoặc thị thần kinh do tia xạ.
Khám định kỳ thị trường các bệnh nhân u tuyến yên:
— Sau điều trị phẫu thuật: khám thị trường ngay sau mổ, 3 tháng sau mổ, 6 tháng một lần trong hai năm, mỗi năm một lần trong 5 năm rồi sau đó khám thị trường định kỳ 2 năm một lần.
— Sau điều trị tia xạ: khám thị trường sau khi kết thúc liều tia, 3 tháng một lần trong một năm, mỗi năm một lần trong 5 năm rồi định kỳ 2 năm một lần.
— Sau phẫu thuật kết hợp điều trị tia xạ: khám thị trường ngay sau mổ, sau khi kết thúc liều tia, 6 tháng một lần trong một năm, mỗi năm một lần trong 5 năm rồi định kỳ 2 năm một lần.
— Với những bệnh nhân điều trị bromocriptin: khám thị trường hàng tháng những bệnh nhân khuyết thị trường cho đến khi thị trường ổn định; khám thị trường hàng tháng những bệnh nhân có thai; 6 tháng một lần trong 1 năm rồi định kỳ hàng năm nếu liều bromocriptin không thay đổi.
Theo Kayan và Earl (1975), thị lực và thị trường phục hồi trong vòng 48 giờ sau mổ lấy u khi giao thoa thị giác không còn bị chèn ép; vì vậy cần khám chức năng thị giác sau mô càng sớm càng tốt, đặc biệt là thị lực. Nếu thị lực giảm hơn trước mổ, phải chụp CT Scan để loại trừ khối máu tụ, khí có thể chèn ép giao thoa thị giác.
3.2. u sọ hầu (craniopharỵngioma)
U sọ hầu phát triển từ mạng lưới các tế bào biểu mô dạng vẩy (squamous epithelial cells), các tế bào này là vết tích của túi Rathke nằm giữa thùy trước và thùy sau tuyến yên. u gặp ở trẻ em nhiều hơn ở người lớn.
U sọ hầu có thể ở dạng chắc đặc hoặc dạng nang hoặc dạng hỗn hợp. u nang thường chứa dịch nhầy và chất óng ánh như cholesterol.
Biểu hiện lâm sàng của u sọ hầu khác nhau tuỳ thuộc vào tuổi của bệnh nhân, ở trẻ dưới 15 tuổi, giảm thị lực và đau đầu là dấu hiệu thường gặp cùng với chậm phát triển hoặc có các rối loạn nội tiết khác. ở bệnh nhân lớn tuổi hơn, giảm thị lực cũng là một dấu hiệu quan trọng nhưng phù đĩa thị không phổ biến, có rối loạn nội tiết, 1/3 số bệnh nhân có sa sút trí tuệ và lẫn.
Khuyết thị trường gặp ở phần lớn bệnh nhân u sọ hầu. Cùng với thời gian, u phát triển, chèn ép giao thoa thị giác và các cấu trúc xung quanh. Khuyết thị trường biểu hiện bằng bán manh không đồng danh hai phía thái dương hoặc có thể là bán manh đồng danh do tổn thương dải thị giác.
Chẩn đoán u sọ hầu dựa trên các dấu hiệu lâm sàng, khuyết thị trường do tổn thương giao thoa thị giác hoặc dải thị giác, hình ảnh chụp cắt lớp sọ não (CT Scan) cho thây vôi hoá trong khối u và chụp cộng hưởng từ (MRI) cho thấy mức độ xâm nhập của khối u vào các cấu trúc xung quanh, cả chụp CT Scan và MRI đều cần thiết cho chẩn đoán u sọ hầu nhưng chụp MRI giá trị hơn.
Phẫu thuật lấy toàn bộ u sọ hầu rất khó khăn, ít khi thực hiện được và có thể gây nguy hiểm. Điều trị tia xạ ngay sau khi phẫu thuật lấy u không hoàn toàn làm giảm tỉ lệ tái phát và kéo dài tuổi thọ của bệnh nhân.
— Khi phẫu thuật, cố gắng cắt bỏ khôi u tới mức tối đa nhưng tránh làm tổn thương các cấu trúc sống.
— Nếu phẫu thuật lấy được toàn bộ khôi u, không cần điều trị tia xạ sau mổ nhưng phải theo dõi bệnh nhân định kì bằng khám thị trường và chụp X quang.
— Nếu phẫu thuật không lấy được toàn bộ khối u, cần điều trị tia xạ sau mổ cho những bệnh nhân trên 5 tuổi.
— U sọ hầu dạng nang dễ tái phát, khó điều trị, cần đưa các hoạt chất có hoạt tính phóng xạ vào trong u nang. Kháng sinh chống ung thư bleomycin cũng có hiệu quả trong dự phòng u nang tái phát.
Sau phẫu thuật u sọ hầu, thị lực phục hồi kém hơn so với u tuyến yên hoặc u màng não. Theo Repka MX và cộng sự (1989), 50% bệnh nhân có thị lực cải thiện sau mổ 1 tháng. Các tác giả nhận thấy tổn hại thị lực và thị trường không cải thiện trong tháng đầu sau mổ.
U sọ hầu có thể tái phát, thậm chí sau mổ lấy toàn bộ khối u. Vì vậy cần theo dõi bệnh nhân định kì với khám thị trường và chụp X quang sọ não.
3.3. U màng não (Meningioma)
U màng não vùng trên yên (củ yên-tuberculum sellae và mặt phang xương bướm-planum sphenoidale) là những u phát triển chậm, thường không được phát hiện trước khi gây giảm thị lực.
Giảm thị lực có thể khởi đầu ở một mắt và tiến triển chậm. Có thai có thể làm khổì u phát triển nhanh hơn và thị lực giảm nhanh hơn
Khuyết thị trường tuỳ thuộc vào vị trí khối u. Những khối u xâm nhập lỗ thị giác hoặc cánh xương bướm gây khuyết thị trường một mắt trong khi u của củ yên và hoành tuyến yên có xu hướng khuyết thị trường hai mắt.
Thường teo đĩa thị giác, ít khi có phù đĩa thị một mắt và teo đĩa thị mắt kia (hội chứng Eoster-Kennedy). Hội chứng Foster-Kennedy điển hình do chèn ép thị thần kinh gây teo đĩa thị một mắt và tràn dịch não gây phù đĩa thị mắt kia do tăng áp lực nội sọ.
Chụp X quang cho thấy tổn thương xương xung quanh; mặc dù không phải là đặc trưng của bệnh nhưng phì đại xương là dấu hiệu nhạy cảm của u màng não.
Chụp cắt lớp cho thấy vùng tổn thương tăng tương phản ở những mức độ khác nhau tuỳ thuộc tình trạng mạch máu của khối u.
Nguyên tắc điều trị các u màng não vùng giao thoa và cạnh giao thoa thị giác:
– Phẫu thuật lấy toàn bộ khối u nếu có thể (nếu không khó khăn về kỹ thuật).
– Cắt bỏ khối u không hoàn toàn nếu phẫu thuật lấy toàn bộ u có nguy cơ làm tổn thương các tổ chức sống xung quanh.
– Khám mắt (thị lực, thị trường, soi đáy mắt) và khám chuyên khoa thần kinh, chụp sọ não để theo dõi tiến triển của u sau mổ.
– Điều trị tia xạ sau mổ những khối u không phẫu thuật cắt bỏ toàn bộ được khi có dấu hiệu tiến triển.
Điều trị u màng não bằng phẫu thuật cắt bỏ khối u. Tuy vậy phẫu thuật lấy toàn bộ khôi u không phải luôn luôn thực hiện được mà nhiều trường hợp còn gây nguy hiểm đến tính mạng. Theo Adrews và Wilson, vị trí khối u là yếu tố quan trọng nhất để tiên lượng về thị lực. Các khối u ở củ yên thường được phẫu thuật cắt bỏ hoàn toàn và thị lực thường phục hồi sau mổ nếu giảm thị lực được phát hiện sớm. Các u màng não ở cánh giữa xương bướm hoặc hoành yên không thể phẫu thuật cắt bỏ hoàn toàn và thị lực không cải thiện sau mổ.
Điều trị tia xạ các u màng não cũng có hiệu quả. Khối u hoại tử sau khi điều trị tia. Có thể kết hợp điều trị phẫu thuật và tia xạ trong những trường hợp u màng não tiến triển nhưng không lạm dụng điều trị tia xạ để tránh nguy cơ bệnh mạch máu do tia xạ.
3.4. U thần kinh đệm (Glioma)
U thần kinh đệm thị giác (optic glioma) là sự thâm nhiễm thần kinh đệm ở một hoặc hai thị thần kinh và xâm nhập vào giao thoa thị giác, vùng dưới đồi, dải thị giác, não thất III và các cấu trúc quanh não thất. Các u thần kinh đệm hay gặp ở trẻ em dưới 10 tuổi.
Những trường hợp u thần kinh đệm của thị thần kinh có tiên lượng sống tốt hơn và bệnh không tiến triển như những trường hợp u xâm nhập giao thoa thị giác. Tỉ lệ tử vong với u thần kinh đệm của thị thần kinh là 14%, trong khi đó tỉ lệ tử vong của u thần kinh đệm giao thoa thị giác là 47% với u không biến chứng và 77% với u có biến chứng như tràn dịch não. Nếu u xâm nhập vùng dưới đồi, tỉ lệ tử vong là 91% (Alvord EC, Lofton s, 1988).
Tiên lượng sống phụ thuộc chủ yếu vào vị trí khối u hơn là phụ thuộc vào đặc điểm tế bào học của khối u (Heiskanen o, Oxenhandler DC, 1978).
Milleer và cộng sự (1974) chia u thần kinh đệm ra làm 3 nhóm dựa vào định khu khối u:
— u thần kinh đệm chỉ ở một thị thần kinh.
— U thần kinh đệm của giao thoa thị giác.
— U thần kinh đệm xâm nhập vùng dưới đồi và não thất III.
Hai nhóm đầu (u trước) có tiên lượng khả quan, nhóm thứ 3 (u sau) có tiên lượng nặng.
U thần kinh đệm thị giác thường kèm với u xơ thần kinh (neurofibromatosis) nhưng tỉ lệ chính xác của u xơ thần kinh ở những bệnh nhân u thần kinh đệm thị giác vẫn còn chưa rõ. 10-50% bệnh nhân u thần kinh đệm thị giác có nguy cơ bị u xơ thần kinh (Lewis RA, 1984). Dựa trên chẩn đoán hình ảnh, 32% các trường hợp u xơ thần kinh có u thần kinh đệm ở đường thị giác trước (Aoki s, 1989). Chụp CT không đủ để xác định u thần kinh đệm. Chụp CT chỉ phát hiện được 15% u thần kinh đệm trong số 65 trẻ bị u xơ thần kinh (Listernick R, 1989). Vì thế chẩn đoán hình ảnh u thần kinh đệm dựa vào MRI với gadolinium (Aoki s, 1989). Hình ảnh khối u trên phim chụp không tương xứng với mức độ tổn thương chức năng thị giác.
Theo Hoyt và Baghdassarian (1969), u thần kinh đệm thị giác là u lành tính và không tiến triển nhưng đến năm 1986, Imes RK và Hoyt WF thấy tiên lượng sống của bệnh nhân u thần kinh đệm giao thoa thị giác là không khả quan.
Tia xạ là phương pháp điều trị có hiệu quả các u thần kinh đệm giao thoa thị giác. Theo Weiss L (1987), 7/14 bệnh nhân được điều trị tia xạ đã kéo dài cuộc sống và duy trì chức năng thị giác trong thời gian theo dõi 20 năm. Flickinger JC (1988) theo dõi 25 trường hợp u thần kinh đệm giao thoa thị giác được điều trị tia xạ thấy tỉ lệ sống 5 năm, 10 năm và 15 năm là 96%, 90% và 90%; chức năng thị giác ổn định và cải thiện ở 86% các trường hợp. Theo Tenny RT (1982), tỉ lệ sống là 50% ở 62 bệnh nhân theo dõi trong 13 năm. Packer RJ và cộng sự (1983) thấy thời gian sống 5 năm và 10 năm là 89% và 60% nhưng khiếm khuyết trí tuệ có ở 5/17 trường hợp và các tác giả cho là do tia xạ trên não trẻ nhỏ. Tỉ lệ khiếm khuyết trí tuệ cao ở những trẻ nhỏ điều trị tia xạ đã hạn chế lợi ích của phương pháp điều trị này.
– Điều trị hoá chất u thần kinh đệm cũng có nhiều hứa hẹn. Packer RT (1988) điều trị 24 trẻ với actinomyxin D và vincristin mà không điều trị tia xạ. Tất cả bệnh nhân đều sống và 62,5% các trường hợp bệnh không tiến triển trong thời gian theo dõi trung bình 4,3 năm, không có tổn thương về trí tuệ. Vì vậy phương pháp điều trị này ở trẻ em an toàn hơn điều trị bằng tia xạ.
U thần kinh đệm thị giác ở người lớn tiến triển nhanh hơn. Bệnh thường gặp ở nam giới, tuổi trung niên. Thị lực giảm nhanh nên dễ nhầm với viêm thị thần kinh. Giảm thị lực dẫn tối mù hoàn toàn trong 5-6 tuần và không hồi phục nếu không điều trị. Soi đáy mắt có phù đĩa thị.
Giải phẫu bệnh thấy u xâm nhập toàn bộ đường thị giác trước và phát triển theo đường dưới màng nuôi và màng cứng.
Chẩn đoán hình ảnh: trên phim chụp, các thị thần kinh hoặc giao thoa thị giác dày cho phép chẩn đoán các u này (Harper CG, 1978).
Nguyên tắc xử trí u thần kinh đệm thị giác:
– Xác định độ lớn của khối u bằng chụp MRI với gadolinium.
– Không sinh thiết u nếu dấu hiệu X quang điển hình hoặc bệnh nhân có u xơ thần kinh.
– Nếu u ở thị thần kinh, chỉ định điều trị phải dựa vào thị lực. Phẫu thuật có thể được xem xét khi lồi nhãn cầu nặng hoặc viêm giác mạc do lồi nhãn cầu gây hở mi.
– Điều trị tia xạ những khối u ở giao thoa thị giác hoặc vùng dưới đồi ở trẻ em trên 5 tuổi nếu thấy u tiến triển trên lâm sàng hoặc chụp MRI.
– Điều trị hoá chất thay thế cho điều trị tia xạ với trẻ em dưới 5 tuổi.
3.5. Phình mạch (Aneurysm)
Giãn phình mạch của vòng động mạch Willis cũng là một nguyên nhân của hội chứng giao thoa thị giác (Walsh FB, 1964). Kết hợp chụp cắt lớp sọ não và chụp động mạch não giúp xác định vị trí phình mạch cũng như mức độ tổn thương của phình mạch.
3.6. Nhiễm khuẩn
Nhiễm khuẩn xoang bướm hoặc áp xe tuyến yên có thể là nguyên nhân của hội chứng giao thoa thị giác.
– Bọc niêm dịch (mucoceles) ở các xoang bướm và xoang sàng sau này có thể gây giảm thị lực từ từ hoặc đột ngột giống như trường hợp ngập máu tuyến yên. Bọc niêm dịch của xoang bướm ít khi gây hội chứng giao thoa thị giác mà thường gây tổn thương thị thần kinh hai mắt hoặc một mắt (Goodwin JA, 1978).
– Áp xe tuyến yên ít gặp nhưng rất quan trọng vì có thể chữa được nếu chẩn đoán sớm và điều trị kịp thời. Biểu hiện lâm sàng gồm các triệu chứng của hội chứng giao thoa thị giác hoặc viêm màng não. Hầu hết các trường hợp, vùng yên có dấu hiệu bất thường trên phim; có thể hình thành áp xe trong một khôi u đã có từ trước (Dominigue JN,1977). Nguồn gốc nhiễm khuẩn khó xác định. Nuôi cấy vi khuẩn âm tính ở hơn một nửa số bệnh nhân (Lindholm J, 1973). Theo Dominigue JN (1977), tổn thương có thể do các vi khuẩn kị khí. Điều trị bằng dẫn lưu áp xe qua xoang bướm kết hợp với kháng sinh. Tiên lượng dè dặt vì tỉ lệ tử vong là 28%, tỉ lệ này tăng tới 45% nếu có viêm màng não (Dominigue JN, 1977).
_ Viêm màng nhện giao thoa thị giác (Chiasmal arachnoiditis):
Viêm màng nhện giao thoa được đặc trưng với những biến đổi viêm ở màng nhện của giao thoa thị giác gây ra dạng khuyết thị trường của hội chứng giao thoa. Những tổn thương dính ở giao thoa thị giác có thể xảy ra sau viêm màng não do lao (Navarro IM, 1981) và xuất huyết dưới màng nhện (Marcus AO, 1986). Theo Iraci G (1979), viêm màng nhện giao thoa thị giác hay xảy ra nhưng thường bị bỏ qua.
3.7. Chấn thương
Hội chứng giao thoa thị giác do chấn thương ít gặp, có thể xảy ra sau chấn thương đầu nặng ở vùng trán.
Hội chứng giao thoa do chấn thương được chẩn đoán bằng bán manh hai phía thái dương sốm sau chấn thương vùng trán. Có thể khuyết một phần thị trường hai phía thái dương nhưng thường là bán manh hoàn toàn hai bên thái dương (Miller NR, 1982). Laursen (1971) và Savino PJ (1980) thông báo có 60% bệnh nhân có hội chứng giao thoa thị giác do chấn thương có bán manh hoàn toàn hai phía thái dương. Hội chứng giao thoa do chấn thương thường kèm các triệu chứng khác do tổn thương các câu trúc ở hố sọ trước hoặc nền sọ như tiểu đường, mất khứu giác, tổn thương các dây thần kinh sọ (II, III, IV, V, VI, VII), điếc (tổn thương dây VIII), chảy dịch não tủy ở mũi và tai, phình động mạch cảnh, rò động mạch cảnh – xoang hang, viêm màng não, suy tuyến yên hoàn toàn, tụ máu trong yên.
Cơ chế của hội chứng giao thoa do chấn thương còn nhiều bàn cãi. Các cơ chế gồm:
– Nhồi máu giao thoa (Traquair HM, 1935 và Hughes EBU, 1943) cơ chế nhồi máu giao thoa do chấn thương gây bán manh hai phía thái dương ngày càng ít sức thuyết phục vì sự cấp máu ở giao thoa thị giác rất phong phú và có nhiều chỗ nối thông (François J, 1958).
– Tụ máu trong giao thoa gây chèn ép (Laursen AB, 1971 và Savino PJ 1980). Xuất huyết trong giao thoa thường không thể thấy được trên chụp CT hoặc MRI mặc dù xuất huyết ở các tổ chức lân cận có thể thấy được.
– Rách trực tiếp hoặc kéo căng giao thoa thị giác (Rand cw, 1937 và Gurdjian ES, 1959): lực chấn thương vào vùng trán được truyền qua trần hốc mắt, xương bướm tới nền sọ; lực này làm tách nền sọ ở đường giữa sang hai bên gây vỡ yên bướm và kéo căng giao thoa, làm rách giao thoa thị giác. 73- 96% các trường hợp có hội chứng giao thoa do chấn thương là theo cơ chế này (Noble MJ, 1987; Savino PJ, 1980).
3.8. Những tổn thương khác
– Các bệnh thị thần kinh do viêm đôi khi gây mất thị lực trung tâm ở một mắt kèm với khuyết thị trường phía thái dương trên ở mắt kia. Bán manh hai phía thái dương đã được thông báo trong bệnh mất myelin (Sacks JG, 1975; Spector RH, 1980), bệnh Sarcoit (Gudeman SK, 1982) và nhiễm virus (Purvin V, 1988). Chụp MRI có thể thấy giao thoa thị giác rộng ra và không có dấu hiệu của khối u.
– Co kéo (traction): Sa giao thoa thị giác trong hội chứng rỗng yên nguyên phát (primary empty sella syndrome – ESS) là nguyên nhân gây khuyết thị trường dạng tổn thương giao thoa thị giác. Hội chứng rỗng yên nguyên phát có thể là kết quả của sự lan rộng của khoang dưới nhện vào vùng yên qua một hoành yên bị hở bẩm sinh. Jordan RM (1977) và Cupps TR (1978) đã có những thông báo riêng lẻ về giảm thị lực do kẹt bộ phận thị giác trên yên vào hố yên rỗng nguyên phát. Mortata R và Norrell H (1990) cho rằng giảm thị lực trong khuyết hoành yên nguyên phát là do giao thoa thị giác bị đẩy xuống. Tỉ lệ hội chứng rỗng yên nguyên phát xác định qua giải phẫu tử thi là 5%. Chẩn đoán rỗng yên nguyên phát là nguyên nhân của khuyết thị trường dạng tổn thương giao thoa thị giác phải rất thận trọng.
B. HỘI CHỨNG SAU GIAO THOA THỊ GIÁC
1. Biểu hiện lâm sàng
1.1. Giảm thị lực và bán manh đồng danh
Giảm thị lực và bán manh đồng danh có thể gặp trong hai trường hợp: tổn thương xâm nhập dải thị giác hoặc tổn thương xâm nhập cả hai thùy chẩm.
— Hội chứng dải thị giác đặc trưng bởi bán manh đồng danh, giảm thị lực, có tổn hại đường đồng tử hướng tâm tương đối (relative afferent pupillary defect), teo thị thần kinh “bán manh”. Nguyên nhân của hội chứng này thường là các u sọ hầu, phình mạch, u tuyến yên.
— Bán manh đồng danh và giảm thị lực trung tâm do tổn thương thùy chẩm hai bên: giảm thị lực hai mắt và đối xứng, không có tổn hại đường đồng tử hướng tâm tương đối.
1.2. Ảo giác trong thị trường cùng bên (Hallucinations in a homonymous field)
Nguyên nhân hay gặp nhất là chứng nhức nửa đầu (Migraine) nhưng tổn hại thị trường thường thoáng qua. Bệnh nhân có một ám điểm nhỏ bao quanh bởi đường giới hạn rõ, ám điểm cạnh trung tâm này to dần và chiếm toàn bộ nửa thị trường trong thời gian 20-30 phút rồi biến mất. Trong trường hợp Migrain có tiền triệu, đau đầu xảy ra sau khi hết ám điểm. Migrain không có tiền triệu là hình thái hay gặp và không kèm rối loạn thị giác.
Các khôi u hoặc bất thường động – tĩnh mạch vùng chẩm có thể gây ra các rối loạn thị giác giống như Migrain, chẩn đoán xác định cần dựa vào nghiên cứu hình ảnh.
1.3. Bán manh đồng danh kèm các triều chứng thần kinh khác
Tổn thương các thùy thái dương gây bán manh đồng danh nhưng bệnh nhân thấy rối loạn thị giác không thường xuyên vì các tổn hại thần kinh khác nặng hơn nhiều những bất thường về thị giác.
1.4. Bán manh đồng danh sau chup đông mach não
Khuyết thị trường thoáng qua hoặc vĩnh viễn có thể là biến chứng của chụp động mạch não. Cơ chế là tổn thương hàng rào máu não ở thùy chẩm do tác dụng độc của thuốc cản quang.
Dion JE và cộng sự (1987) nghiên cứu 1001 trường hợp chụp động mạch não thấy tỉ lệ thiếu máu cục bộ xảy ra trong 24 giờ đầu là 1,3% (0,1 % tổn thương vĩnh viễn). Tỉ lệ này tăng khi thời gian chụp trên 60 phút và tăng lượng thuốc cản quang.
1.5. Bán manh đồng danh phát hiên khi khám thường kì
Bệnh nhân không có triệu chứng cơ năng, bán manh được phát hiện khi khám thường kì. Nguyên nhân có thể do nhồi máu thùy chẩm âm thầm, cần phải nghiên cứu hình ảnh.
2. Chẩn đoán
Các trường hợp có triệu chứng thị giác nổi trội là bán manh đồng danh luôn có tổn thương dải thị giác hoặc tia thị giác hay thùy chẩm. Tổn hại hoàn toàn một bên đường thị giác ở bất kỳ vùng nào sau giao thoa thị giác đều gây bán manh đồng danh. Khởi phát đột ngột gợi ý một nguyên nhân mạch máu trong khi khởi phát từ từ gợi ý một khối u và chẩn đoán phải dựa vào nghiên cứu hình ảnh.
3. Các tổn thương đặc hiệu của dải thị giác và tia thị giác
3.1. Dải thị giác: các tổn thương riêng biệt của dải thị giác rất hiếm. Các khối u lớn xâm nhập dải thị giác sẽ gây tổn thương dải thị giác.
3.2. Nhân gối ngoài (lateral geniculate nucleus)
Các sợi từ võng mạc có khớp thần kinh (synapse) ở nhân gối ngoài, đó là một cấu trúc hình tam giác gồm 6 lớp. Các sợi thị giác đi vào nhân gối ngoài ở mặt lồi phía trước của nhân. Các sợi từ mắt cùng bên kết thúc ở lớp 2, 3, 5 còn các sợi từ mắt kia có synapse ở lốp 1, 4, 6. Từ phía trên sau của nhân gối ngoài toả ra các tia thị giác. Dấu hiệu của bệnh ở nhân gối ngoài là khuyết thị trường đồng danh hình nêm.
3.3. thùy thái dương
Khi rời nhân gôl ngoài, các sợi thị giác phần dưới (chi phối thị trường phía trên) đi ra trước, vòng quanh sừng thái dương tạo thành vòng Meyer. Các sợi phần dưới cũng nằm gần bao trong và eo thái dương (vùng ở ngay sau và ngoài bao trong). Cung cấp máu cho eo thái dương là động mạch màng mạch.
Tổn thương vùng này gây hội chứng eo thái dương. Tổn thương thùy thái dương gây bán manh, liệt nửa người, mất cảm giác nửa người và mất ngôn.
Khuyết thị trường điển hình của tổn thương thùy thái dương là bán manh đồng danh chủ yếu ở 1/4 trên. Theo Walker AE và Walsh FB (1968), phần khuyết thị trường được giới hạn bởi một đường thẳng đứng, đều đặn và một đường nằm ngang không đều.
Tổn thương chức năng thùy thái dương có thể gây nhiều rối loạn thần kinh như cơn động kinh toàn thân hoặc cục bộ vổi tiền triệu là thấy mùi hoặc vị khác thường. Trạng thái như mơ với ảo thị sặc sỡ là dấu hiệu quan trọng của bệnh lý thùy thái dương.
3.4. thùy chẩm
Các sợi của tia thị giác phân tách hoàn toàn khi tới vỏ thị giác (visual cortex) vì thế dấu hiệu của bệnh ở thùy chẩm thường là khuyết 1/4 thị trường hoặc vùng khuyết thị trường nhỏ cùng bên ở hai mắt (ám điểm đồng danh), có thể bán manh đồng danh hoàn toàn.
Các tổn thương gây rối loạn chức năng thùy chẩm có thể là nguyên nhân mạch máu (nhồi máu), khối u ( u màng não, u di căn, u thần kinh đệm), bẩm sinh (bất thường động tĩnh mạch), chấn thương hoặc nhiễm độc. Xét nghiệm quan trọng nhất để xác định nguyên nhân là nghiên cứu hình ảnh. Bất kỳ trường hợp nào có bán manh đồng danh phải được chụp X quang.
