MỞ ĐẦU
Hôn mê là triệu chứng biểu hiện tình trạng bệnh lý nặng nề trên lâm sàng và có rất nhiều nguyên nhân khác nhau. Điểm đặc biệt khi thăm khám bệnh nhân hôn mê là không có sự hợp tác của bản thân bệnh nhân.
Khám bệnh nhân hôn mê nhằm trả lời các câu hỏi sau:
- Bệnh nhân có thực sự hôn mê không?
- Hôn mê độ mấy?
- Có các triệu chứng biểu hiện tổn thương cơ quan khác kèm theo không?
- Hôn mê do nguyên nhân gì?
- Mức độ nghiêm trọng và tính cấp bách của tình trạng bệnh lý?
Mức độ giải quyết các vấn đề trên hoàn toàn tuỳ thuộc vào thông tin gián tiếp về bệnh sử của bệnh nhân được khai thác qua người nhà hoặc người hộ tống, các tang vật liên quan tới bệnh nhân và sự kiện bệnh lý cũng như kinh nghiệm của người thầy thuốc.
Vì vậy, khám bệnh nhân hôn mê cần phải tỷ mỉ, chính xác, có hệ thống và bằng nhiều cách khám phối hợp.
PHẦN KHAI THÁC BỆNH SỬ
- Ngoài những thông tin như trong khai thác bệnh sử của một bệnh nhân bình thường cần làm sáng tỏ thêm những vấn đề sau:
Yếu tố chấn thương?
Co giật?
Dùng insulin hoặc bị đái tháo đường?
Có rối loạn tư duy, cảm xúc, hành vi tác phong trong những ngày gần đây (trước khi hôn mê) không?
Có bị bệnh trầm cảm hoặc dùng thuốc chống trầm cảm không?
Yếu tố dị ứng, các nguyên nhân gây sốc phản vệ?
Côn trùng cắn?
Các bệnh tim, gan, thận, phổi?
Các thuốc bệnh nhân đang dùng (nếu có).
TUẦN TỰ TIẾN HÀNH
- Có nhiều cách tiếp cận khám một bệnh nhân hôn mê, nhưng thông thường việc khám bệnh được tiến hành tuần tự theo các bước sau:
Khám đường hô hấp, kiểm tra thở.
Khám tuần hoàn.
Kiểm tra đường máu (có hạ đường huyết không?).
Khám mắt (đồng tử, đáy mắt, nhãn cầu).
- Khám các dấu hiệu và biểu hiện khác.
PHẦN KHÁM BỆNH
Khám toàn thân
Khám hô hấp
Kiểm tra tần số, nhịp thở, quan sát sắc mặt bệnh nhân, thao tác gõ nghe.
Nhận xét mùi hơi thở của bệnh nhân (mùi rượu, mùi aceton, các mùi khác… ).
Bệnh nhân hôn mê có thể có nhịp thở bình thường nhưng cũng có thể có các dạng rối loạn nhịp thở như sau:
+ Nhịp thở Cheyne – Stokes: thở theo chu kỳ, biên độ tăng dần sau đó giảm dần và tới giai đoạn ngừng thở ngắn. Sau ngừng thở ngắn chu kỳ độ lại được tiếp tục. Nhịp thở Cheyne – Stokes biểu hiện rối loạn độ nhậy cảm của trung khu hô hấp với nồng độ C02 trong máu do các quá trình bệnh lý của trung khu hô hấp.
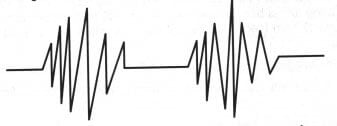
+ Nhịp thở Biot: biểu hiện là các nhịp thở với biên độ đều đặn, bằng nhau bị gián cách bởi các thời gian ngừng thở dài ngắn khác nhau. Nguyên nhân có thể là mất đáp ứng của trung khu hô hấp với nồng độ C02 trong máu, thay vào đó là 02 đã kích thích trung khu hô hấp thông qua các thụ cảm thể hoá học.
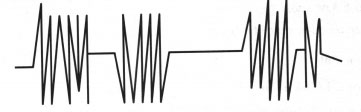
+ Nhịp thở Kussmaul: đặc trưng bởi các nhịp thở sâu hơn bình thường, đều đặn; gặp trong hôn mê do đái tháo đường và hôn mê do tăng urê huyết.
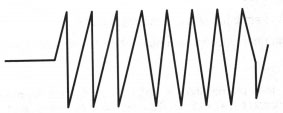
+ Thở mất điều hoà (ataxic): biểu hiện sự rối loạn, thay đổi liên tục cả nhịp thở và biên độ thở, thở ngáp cá (gasping) là những động tác thở rất thưa và nông. Nguyên nhân là do tổn thương của cầu và hành não.

+ Thở ngáp cá: chỉ là các động tác ngáp của miệng, tần số rất khác nhau mà không có hoạt động của các cơ hô hấp.
Khám tuần hoàn
Sờ: động mạch cảnh, động mạch đùi; nghe tim và đo huyết áp.
Khi huyết áp hạ cần nâng huyết áp; huyết áp tăng cần nghĩ tới đột qụy não, bệnh não tăng huyết áp hoặc những tai biến do tim.
Kiểm tra đường huyết.
Khám mắt
Dãn đồng tử một bên (đồng tử không đều = anisocorie) hoặc hai bên (ghi rõ dãn bao nhiêu ly). Dãn đồng tử hai bên thường do hôn mê, ngộ độc atropin, tổn thương dây II và dây III. Nếu dãn đồng tử kèm theo mất phản xạ giác mạc phản ánh một tình trạng bệnh lý ngoại khoa thần kinh.
Quan sát tình trạng sụp mi, cử động chớp mắt tự phát và khám phản xạ giác mạc.
Quan sát và nhận xét tình trạng nhãn cầu như vị trí, vận động, kiểm tra test mắt búp bê (Doll – eyes).
Khám kiểm tra các dấu hiệu và biểu hiện khác
Cởi bỏ toàn bộ quần áo bệnh nhân, kiểm tra hồ sơ bệnh lý bệnh nhân mang theo; kiểm tra túi, xắc của bệnh nhân (có dùng thuốc gì không?).
Kiểm tra xem có vết kim trên cơ thể không, có các đốm xuất huyết không? Tìm các vết thương trên cơ thể nếu có.
Khám các cơ quan khác như bụng…
Khám hệ thần kinh
Nhận xét tư thế bệnh nhân
Tư thế cò súng, co cứng mất vỏ, duỗi cứng mất não…, các động tác tự phát tái diễn, dấu hiệu quay mắt quay đầu, co cứng cơ toàn thân, tư thế mất vỏ, mất não, liệt…
Đánh giá tình trạng ỷ thức
Gọi to, gọi nhiều lần xem bệnh nhân có mở mắt không?
Vừa lay người bệnh nhân vừa gọi xem bệnh nhân có mở mắt không?
Khám đầu
Kiểm tra cơ, xương, triệu chứng phù (do chấn thương), kiểm tra máu tụ sau tai (dấu hiệu battle), xung quanh mắt (racoon eyes), máu và dịch não tuỷ chảy ra mũi, soi tai tìm máu trong tai.
- Kích thích đau xem bệnh nhân có mở mắt không?
- Dùng các kích thích khác: cho ngửi amoniac xem bệnh nhân có hắt hơi không; kích thích ánh sáng, tiếng động… xem bệnh nhân có hướng về phía có kích thích không.
Khám các dây thần kinh sọ não
Ngoài những đánh giá các triệu chứng về mắt như đã nói ở phần trên (phần 1.4), ở đây cần kiểm tra chức năng của các dây thần kinh sọ não khác xem có bị tổn thương không, quan trọng nhất là dây VII.
Khám dây VII ở bệnh nhân hôn mê dùng nghiệm pháp Marie – Foix: kích thích đau bằng cách ấn vào hai góc hàm hoặc giật tóc mai của bệnh nhân, bệnh nhân sẽ nhăn mặt, thây thuốc quan sát xem miệng bị kéo lệch về bên nào; các nếp nhăn ở mũi, khoé miệng bên nào ít hơn.
Khám vận động tứ chi
Tuỳ theo mức độ hôn mê mà có thể vận dụng các nghiệm pháp khám sau:
- Nghiệm pháp thả rơi:
+ Thả rơi tay: thầy thuốc nâng thụ động cả hai bên chân hoặc tay của bệnh nhân lên, sau đó thả cho cùng rơi xuống mặt giường, bên nào liệt sẽ rơi xuống nặng nề hơn.
+ Thả rơi cổ tay: thầy thuốc cầm cẳng tay bệnh nhân ngay sát bên trên cổ tay và dựng cẳng tay theo phương thẳng đứng, bàn tay bên liệt của bệnh nhân mềm rũ như cổ cò.
+ Thả rơi cẳng chân: thầy thuốc dùng cẳng tay nâng cao hai chân bệnh nhân ở khớp gối (khớp gối tạo một góc khoảng 120°), tay còn lại lần lượt nâng cao cẳng chân bệnh nhân len từng bên một rồi thả cho rơi. Nhìn và nghe để đánh giá. Bên liệt rơi xuống nhanh hơn và tạo tiếng kêu nặng nề hơn bên lành khi chạm mặt giường.
Dựng bàn chân của bệnh nhân cho đứng song song và vuông góc với mặt giường, bên nào liệt bàn chân bên đó sẽ nằm nghiêng sát mặt giường hơn. Cách khác, gấp cẳng chân của bệnh nhân tại khớp gối và dựng cho hai chân đứng song song trên mặt giường, chân liệt không giữ được tư thế đứng.
Khám tìm dấu hiệu cứng gáy (không nên khám nếu nghi có chấn thương cổ).
Kiểm tra dấu hiệu Chvostek.
Khám các phản xạ
Bao gồm phản xạ nông, phản xạ gân xương và các phản xạ bệnh lý.
- Lập chương trình theo dõi kể cả thang điểm Glasgow, đồng tử, huyết áp, hơi thở, mạch nhiệt độ, mức rối loạn ý thức, điện não đồ.
Các xét nghiệm cận lâm sàng
Xét nghiệm máu: tế bào, đường, urê, nitrogen, khí, điện giải, tình trạng thẩm thấu và độc học.
Xét nghiệm nước tiểu: đạm, ceton, đường, độc học…
Chọc sống thắt lưng và xét nghiệm dịch não tuỷ.
Xét nghiệm dịch mũi, dịch dạ dày nếu cần.
Các phương pháp chẩn đoán hình ảnh (chụp cắt lớp vi tính, chụp cộng hưởng từ…).
Các mức độ rối loạn ý thức
Các mức độ rối loạn ý thức
Lú lẫn
Ngủ gà
u ám
Hôn mê
| Chỉ tiêu | Biểu hiện | Điểm |
| Đáp ứng mở mắt | Mở mắt tự nhiên | 4 |
| Mở mắt khi gọi, khi ra lệnh | 3 | |
| Mở mắt khi có kích thích đau | 2 | |
| Không mở mắt | 1 | |
| Đáp ứng vận động | Vận động đúng theo mệnh lệnh | 6 |
| Vận động thích hợp khi có kích thích (sờ vào chỗ bị | 5 | |
| kích thích) | ||
| Đáp ứng không thích hợp | 4 | |
| Đáp ứng kiểu co cứng mất vỏ | 3 | |
| Đáp ứng kiểu duỗi cứng mất não | 2 | |
| Không đáp ứng | 1 | |
| Đáp ứng lời nói | Trả lời đúng câu hỏi | 5 |
| Trả lời lẫn lộn, mất định hướng | 4 | |
| Trả lời không phù hợp câu hỏi | 3 | |
| Trả lời không rõ tiếng, không hiểu được | 2 | |
| Không trả lời | 1 | |
| Cộng: | 15 điểm |
Các nguyên nhân hôn mê
- Thông thường hôn mê có 5 nhóm nguyên nhân sau:
Do quá trình bệnh lý nội sọ.
Do độc chuyển hoá.
Do thiếu oxy.
Thiếu máu.
Tâm thần.
Tổn thương nội sọ
- Bệnh mạch máu não:
+ Chảy máu não, máu tụ ngoài màng cứng.
+ Máu tụ dưới màng cứng.
+ Chảy máu dưới nhện.
+ Chảy máu trong não.
+ Chảy máu não thất.
+ Nhồi máu não.
Chán thương sọ não.
Nhiễm khuẩn nội sọ.
Động kinh.
u não.
Phù não.
Độc chuyển hoá
- Ngoại sinh: rượu, barbituric, salycilat, phenothacin, heroin, insulin, các loại khác.
- Nội sinh: tăng đường huyết (ceton, aceton), giảm đường huyết, tăng urê, hôn mê gan, rối loạn điện giải (say nóng, mất nước, do thuốc).
- Bệnh lý hệ thống.
- Nội tiết: hoại tử tuyến yên, hoại tử tuyến thượng thận, thiểu năng giáp.
Thiếu oxy
Bệnh phổi, ngộ độc co
Thiếu máu
Mất máu, bệnh tim, sốc phản vệ hoặc mất máu, giảm thể tích dịch thể.
Tâm thần
Rối loạn tâm thần, rối loạn phân ly….
