Khi một vật đập vào mắt, nhãn cầu bị biến dạng. Giác mạc và củng mạc phía trước bị ép đột ngột về phía sau, vùng xích đạo bị giãn, chất dịch trong nhãn cầu làm các tổ chức này giãn đột ngột. Do vậy gây rách hay gây bong các tổ chức. Chấn thương có thể gây glôcôm xuất hiện sớm hay glôcôm xuất hiện muộn.
Tổn thương các tổ chức phía trước.
Ở phía trước có bảy tổ chức có cấu tạo chạy vòng quanh (song song với vùng rìa) dễ bị căng giãn và rách trong chấn thương đụng giập:
Cơ vòng đồng tử (rách theo vết rách hình nan hoa).
Bò một mắt vùng chu biên hay còn gọi là chân thương mống mắt (đứt chân mống mắt).
Thể mi phía trước Gùi góc tiền phòng).
Chỗ thể mi bám vào cựa củng mạc (bong thể mi).
Vùng bè (rách).
Các dây chằng treo thể thủy tinh Gệch thể thủy tinh hoàn toàn hay không hoàn toàn)
Chỗ võng mạc bám vào vùng ora serrata (đứt chân võng mạc và bong võng mạc).
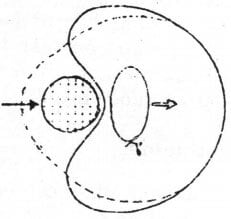
Hình 22.10. Nhãn cầu bị chấn thương đụng giập, vùng xích đạo bị giãn.
Cần lưu ý sau chấn thương đụng giập, phải kiểm tra cẩn thận bảy câu trúc này.
Chấn thương phía trước có rách tổ chức.
Có bảy vị trí xuất hiện tổn thương điển hình của chấn thương đụng giập:
– Rách bờ đồng tử, vết rách có dạng nan hoa điển hình, có thể gây biến dạng d nhẹ, đồng tử phản xạ với ánh sáng kém, hoặc đồng tử giãn vĩnh viễn.
Giãn đồng tử có thể do tổn thương cơ co đồng tử, hạch mi và tổn thương thị thần kinh.
- Rách chỗ bám mống mắt vào củng mạc còn gọi là đứt chân mống mắt. Vì mống mắt mỏng nhất ở vùng này nên cũng dễ bị rách ở đây nhất. vết rách thường rộng quá một phần ba chu vi giác mạc gây biến chứng dạng mống mắt và đồng tử. Đồng tử thường bị lệch sang phía đối diện với vùng tổn thương.
- Rách thể mi thường dẫn đến lùi góc tiền phòng, vết rách điển hình nằm ở mặt trước thể mi vùng giữa chỗ bám thể mi vào củng mạc và chỗ bám thể mi với chân mống mắt. vết rách thường hay xảy ra ở ranh giới giữa cơ vòng và cơ dọc của thể mi.
So sánh độ sâu tiền phòng vùng chu biên giữa mắt bị chấn thương với mắt không bị chấn thương, nếu độ sâu này tăng là nghi ngờ có lùi góc tiền phòng. Chẩn đoán xác định dựa vào soi góc tiền phòng. Bình thường dải thể mi đều và rộng như nhau ở cả hai mắt. Nếu dải thể mi không đều đặn hay ở một vùng rộng hơn tức là có lùi góc tiền phòng. Tuy nhiên, để chắc chắn phải so sánh với mắt lành. Cách nhiều người hay làm là khám mắt lành trước để có khái niệm bình thường rồi mới khám mắt bị chấn thương.
Thể mi bị bong ra khỏi củng mạc thường hiếm gặp hơn là rách ở vùng thể mi. Khi đó củng mạc bị hở lộ, thủy dịch từ tiền phòng trực tiếp đi vào khoảng thượng hắc mạc. Nhãn áp có thể hạ một thời gian hay vĩnh viễn.
- Vùng bè cũng có thể bị rách gây tăng nhãn áp sớm hay muộn. Vùng bè đi từ bề mặt mống mắt tới vòng Rách vùng bè khi soi góc tiền phòng thấy ba dâu hiệu sau: Rách tua mong mắt, cựa củng mạc thấy rõ hơn, rách toàn bộ chu vi vùng bè. Nếu rách sâu hơn qua vùng bè vào ống Schlemn, có thể nhìn thây thành ống này có máu trắng đen óng ánh. Các vết rách thường thấy rõ sau chấn thương hơn là sau khi vết thương đã liền sẹo. Khi đó ta thấy thuận lưu thủy dịch tăng lên tạm thời. Tuy nhiên, để lâu ngày vết thương liền sẹo xơ hoá gây tăng nhãn áp.
- Chấn thương dây chằng Zinn gây lệch thể thủy tinh hoàn toàn hay không hoàn toàn.
- Rách võng mạc ở vùng ora serrata sẽ được bàn đến sau.
+ Phản ứng với hiện tượng rách tổ chức: Viêm và xuất huyết.
Có hai phản ứng xảy ra ngay sau chấn thương gây rách tổ chức, đặc biệt là chấn thương vào vùng thể mi, đó là hiện tượng viêm và xuất huyết. Viêm biểu hiện bằng các dấn hiệu sợ ánh sáng, nhức mắt, thâm nhiễm bạch cầu vào thủy dịch. Bạch cầu có thể gây tắc vùng bè gây tăng nhãn áp. Xuất huyết tiền phòng có thể nhẹ, biểu hiện bằng có hồng cầu tự do trong tiền phòng, hoặc nâng tạo ngấn máu cao hay thấp hay có cục máu đông.
Nếu soi góc tiền phòng sớm ngay sau chấn thương có thể thấy máu chảy từ mạch máu thể mi bị vỡ vào vùng bè hay qua vùng bè vào tiền phòng. Chỗ vùng bè bị cục máu đông che phủ là nơi nghi ngờ có mạch máu vỡ.
+ Glôcôm kèm theo chấn thương đụng giập vào góc tiền phòng.
Glôcôm có thể xuất hiện sớm hay muộn sau chấn thương đụng giập, có hay không có kèm lùi góc tiền phòng. Đa số các trường hợp tăng nhãn áp là có kèm lùi góc tiền phòng có hay không có xuất huyết tiền phòng. Có thể phân loại glôcôm mạn tính có kèm theo lùi góc tiền phòng (glôcôm do lùi góc tiền phòng), glôcôm mạn tính không có lùi góc tiền phòng. Glôcôm đi kèm xuất huyết tiền phòng đã được bàn đến trong phần trước.
+ Glôcôm cấp tính không kèm theo xuất huyết.
Ngay sau chấn thương đụng giập, nhãn áp có thể giảm nhẹ. Nguyên nhân có thể do chế tiết thủy dịch giảm hay thủy dịch có thêm đường thoát phụ (qua vùng bè bị rách rộng, qua chỗ bong hắc củng mạc).
Tuy nhiên có nhiều trường hợp, nhãn áp tăng kèm với nhiều tế bào viêm trong thủy tinh gây nghẽn vùng bè. Bên cạnh đó, tăng nhãn áp thường kèm theo lùi góc tiền phòng nặng, mặc dù hiếm khi có lùi góc tiền phòng mà không có xuất huyết tiền phòng. Khi lùi góc nặng, vùng bè bị rách, trở lưu thủy dịch tăng. Có ít trường hợp, nhãn áp tăng không kèm với lùi góc tiền phòng hay hiện tượng viêm nhiễm, nguyên nhân không rõ ràng.
+ Glôcôm mạn tính kèm theo lùi góc tiền phòng.
Đại đa số các trường hợp bị chấn thương đụng giập, xuất huyết tiền phòng thường đi kèm lùi góc tiền phòng hay tổn hại vùng bè. Hiếm hơn, lùi góc tiền phòng có thể không có xuất huyết đi kèm.
Nếu xuất huyết tiêu hết không để lại, biến chứng và nhãn áp vẫn bình thường, bệnh nhân được khám lại 6 tháng sau chấn thương. Nếu lùi góc quá 180o, có tới 10% nguy cơ xuất hiện glôcôm mạn tính.
– Thăm khám.
Có thể soi góc tiền phòng sau chấn thương để phát hiện tổn thương nhưng phải hết sức cẩn thận, tránh làm xuất huyết nặng thêm (tránh ấn lên giác mạc, bệnh nhân phải hợp tác tốt, nhằm mục đích nghiên cứu hay điều trị). Có khi soi góc thấy vị trí soi máu nếu nó không bị cục máu đông che lấp.
Sáu tuần sau chấn thương, cần khám mắt toàn diện để phát hiện tổn thương bao gồm cả soi góc tiền phòng và soi đáy mắt (có thể sử dụng kỹ thuật ấn củng mạc để khám kỹ vùng ora serrata).
Glôcôm xuất hiện nhiều năm sau chấn thương là do chấn thương vùng bè sau này làm sẹo gây ra, tuổi cao làm trở lưu thông vùng bè tăng thêm, hay lùi góc ở một bệnh nhân vốn có địa trạng glôcôm góc mở. Vì nguy cơ tăng nhãn áp ở các bệnh nhân bị lùi góc tiền phòng và xuất huyết tiền phòng cao, nên cần kiểm tra nhãn áp những bệnh nhân này một năm một lần.
– Hình ảnh tổ chức học.
Dải thể mi rộng, vùng bè bị xơ hoá. Đôi khi thấy có một lớp màng mỏng (liên tục với màng Descemet) phủ lên trên vùng bè, lớp màng này thường chỉ xuất hiện vùng bè đã mất chức năng cho nên vai trò thực của nó cũng chưa thật rõ ràng. Dính góc tiền phòng cũng có thể xuất hiện trong lùi góc tiền phòng do chấn thương đụng giập, nhưng không phải là nguyên nhân gây tăng nhãn áp. Vùng lùi góc có máu và fibrin che phủ sẽ đóng lại nhưng hiếm.
+ Xơ hoá sau chân thương đụng giập.
Trong chấn thương vùng bè nặng, xuất huyết tạo khung đỡ cho các tê bào xơ phát triển.
+ Điều trị chấn thương đụng giập và tăng nhãn áp.
Sau chấn thương đụng giập, trừ phi có chống chỉ định, còn nói chung nên dùng steroid tra mắt. Nếu nhãn áp tăng cấp tính do viêm hay do lùi góc tiền phòng, steroid tra tại chỗ có tác dụng làm giảm viêm và làm giảm thâm nhiễm tế bào vào vùng bè. Hiện tượng làm sẹo, xơ hoá vùng bè cũng là nguyên nhân tăng nhãn áp về sau, tra steroid 4-6 lần/ngày trong sau tuần lễ có tác dụng làm giảm bốt quá trình làm sẹo.
Nếu nhãn áp tăng, phải sử dụng thuốc làm giảm chế tiết thủy dịch như các thuốc tra mắt kháng cảm thụ bêta hay alpha, hay thuốc ức chế men carbonic anhydrase.
Với glôcôm mạn tính, sử dụng các thuốc glôcôm kinh điển. Nếu thất bại thì có thể mở rộng vùng bè bằng lade nhưng cần thận trọng vì tỷ lệ thành công thấp. Nếu cần điều trị lade thì nên xử lý từng phần ba chu vi/một buổi/ và tiếp tục làm nếu thấy có kết quả. Có khi phải phẫu thuật lỗ rò.
Có thể sử dụng lade argon để cầm máu ở góc tiền phòng, nhất là những trường hợp xuất huyết tái phát nếu soi góc còn thấy rõ.
