Đại cương
Hệ thần kinh có hệ thống bảo vệ và miễn dịch đặc trưng riêng với những cơ chế nghiêm ngặt, nhằm ngăn ngừa sự tấn công của các yếu tố nội tại hoặc ngoại lai gây bệnh tác động lên nó. Tuy nhiên, khi hệ thống này bị rối loạn chức năng, các mô thần kinh sẽ bị phơi nhiễm và bị tổn thương, trên lâm sàng sẽ có các bệnh với những triệu chứng riêng biệt.
Vậy bệnh lý suy giảm miễn dịch là gì? Nói một cách đơn giản suy giảm miễn dịch là tình trạng cơ thể không sản xuất đủ các chất hoặc các tế bào cần thiết ở mức bình thường để chống đỡ lại sự nhiễm khuẩn (Source: Merriam – Webster’s Learner’s Dictionary).
Bệnh suy giảm miễn dịch (immunodeficiency disorders) là một nhóm các bệnh trong đó một phần hệ thống miễn dịch bị mất hoặc bị tổn thương dẫn đến khả năng chống đỡ của cơ thể đối với vi trùng suy giảm.Hậu quả là cơ thể thường xuyên bị nhiễm trùng với mức độ nặng nề và kéo dài hơn bình thường.
Phân loại
Bệnh suy giảm miễn dịch được chia thành 2 loại sau:
Bệnh suy giảm miễn dịch bẩm sinh
Biểu hiện ngay từ lúc sinh và do các khiếm khuyết di truyền, thể này còn được gọi là các suy giảm mịên dịch nguyên phát. Thuộc nhóm này có tới trên 70 tip khác nhau. Bệnh xảy ra do hậu quả thiếu hụt tế bào lympho B, T hoặc cả hai.
Thiếu hụt lympho B: do rối loạn phát triển hoặc rối loạn chức năng lympho B dẫn tới khả năng tạo kháng thể bị tổn thương và cơ thể dễ bị nhiễm khuẩn. Môt nhóm bệnh lý thiếu hụt lympho B được gọi là hội chứng thiếu hụt globulin miễn dịch chọn lọc (selective immunoglobulindeficiency syndomes), khi đố 5 loại globulin miễn dịch (được gọi là IgA, IgG, IgM, IgD và IgE) có loại bị thiếu trong khi các globulin khác bình thường. Trong nhóm này hay gặp nhất là thiếu hụt globulin A, Một số trường hợp có thể không có triệu chứng, số còn lại có thể có các triệu chứng nhiễm khuẩn phổi và tiêu chảy. Trong các bệnh rối loạn globulin khác, có typ kháng thể IgG và IgA giảm trong khi IgM tăng. Các cá thể này có xu hướng nhiễm trùng nặng nề.
Thiếu hụt lympho T: các rối loạn khả năng trưởnc) thành của lympho T gây tổn thương đáp ứng miễn dịch đối với virus, nấm và một so vi khuan. Các nhiễm khuẩn do nguyên nhân này rât nặng nê và có thể dân tứi tử vong. Thiếu lympho T bắt đầu từ giai đoạn phát triển bào thai sẽ gây hội chứng DiGeorge nặng nề.
Suy giảm miễn dịch kết hợp: một số tip suy giảm miễn dịch kết hợp do thiếu cả 2 lympho T và B. Ví dụ bệnh suy giảm miễn dịch kết hợp nặng (severe combined immunodeficiency disease = SCID); trong đó, cả đáp ứng miễn dịch dịch thể và tế bào đều bị suy giảm. SCID thường gặp trong những năm đầu của cuộc đời, có xu hướng nhiễm nám miệng, tiêu chảy và các nhiễm trùng nặng nề, tỷ lệ tử vong cao.
Bệnh miễn dịch bẩm sinh (disorders of innate immunity): tổn thương phagocyt hoặc hệ bổ thể, bệnh biểu hiện là các đợt nhiễm khuẩn tái diễn.
Bệnh suy giảm miễn dịch mắc phải
Suy giảm miễn dịch mắc phải có tỷ lệ cao hơn suy giảm miễn dịch bẩm sinh.
Nguyên nhân là một quá trình nhiễm khuẩn hoặc một bệnh lý khác. Một ví dụ là virus gây suy giảm miễn dịch ở người (HIV) gây hội chứng suy giảm miễn dịch mắc phải.
Các nguyên nhân khác: thiểu dưỡng (malnutrition), một số loại ung thư hoặc các loại nhiễm khuẩn khác và hóa trị liệu.
Virus gây suy giảm miễn dịch ở người và Hội chứng suy giảm miễn dịch mắc phải (HIV/AIDS)
Virus gây suy giảm miễn dịch ở người (human immunodeficiency virus= HIV) gây suy giảm miễn dịch và khả năng chống lại các tác nhân gây bệnh ở người. AIDS (acquired immune deficiency syndrome) là hội chứng suy giảm miễn dịch mắc phải do HIV gây ra.
Tình trạng nhiễm HIV/AIDS là vấn đề lớn trên toàn cầu, tính đến năm 2009 trên thế giới đã có 60 triệu người nhiễm virus HIV và 25 triệu người đã chết vì bệnh này. Kể từ khi loại virus này được phát hiện lần đầu tiên (cách đây ba thập kỷ). Việt Nam được xếp vào danh sách các nước có nguy cơ bùng phát dịch cao trên thế giới.
HIV phát triển tiềm tàng trong cơ thể gây suy giảm miễn dịch, làm mất sức đề kháng của cơ thể, cuối cùng dẫn tới bệnh lý nhiễm trùng cơ hội hoặc bệnh lý ung thư và tử vong. Bệnh tiến triển qua nhiều giai đoạn, mỗi giai đoạn có liên quan nhiều đến số lượng tế bào CD4. Bệnh AIDS sẽ tới giai đoạn muộn, khi tế bào CD4 ợ khoảng 50 – 200 tế bào/mm3 máu, các bệnh nhân này được coi như đã ở giai đoạn AIDS bất kể biểu hiện lâm sàng như thế nào; giai đoạn này dễ có nguy cơ nhiễm trùng cơ hội cạo, nhất là viêm phổi do Pneumocystis carinii jiroveci (PCP), lao, nhiễm Toxoplasma gondii, nấm… và bệnh ác tính (tế bào B lymphoma, sarcoma kaposi).
Bảng 7.1: Phân chia giai đoạn suy giảm miễn dịch của hội chứng HIV/AIDS ở người lớn
| Mức độ | Số tế bào CD4/mm3 |
| Bình thường hoặc suy giảm không đáng kể | > 500 |
| Suy giảm nhẹ | 350 – 499 |
| Suy giảm tiến triển | 200 – 349 |
| Suy giảm nặng | <200 |
Bệnh nhân AIDS cũng tử vong do các bệnh nhiễm trùng cơ hội của các cơ quan trong đó có hệ thống thần kinh. Bệnh lý thần kinh trong nhiễm HIV/AIDS rất phong phú đa dạng. Nó có thể là hệ quả của một bệnh nhiễm trùng cơ hội do suy giảm sức đề kháng, có thể là hệ quả của tác dụng phụ của các thuốc chống HIV, nhưng cũng có thể là hệ quả của tổn thương do chính virus (HIV) tấn công lên hệ thần kinh trung ương và hệ thần kinh ngoại biên gây ra.
Thực tế cho thấy, có khoảng 50% các bệnh nhân nhiễm HIV có các triệu chứng lâm sàng biểu hiện tổn thương hệ thần kinh và hầu như tất cả các bệnh nhân AIDS đều có tổn thương hệ thần kinh trên kết quả giải phẫu bệnh. Nguy cơ biến chứng thần kinh ở bệnh nhân nhiễm HIV cũng sẽ càng tăng cao cùng với sự diễn tiến nặng dần của tình trạng nhiễm HIV và mức độ giảm của số lượng tế bào TCD4+.
Các bệnh thần kinh nói chung chiếm tỷ lệ khá cao trong cấu trúc thương tật và tử vong ở bệnh nhân HIV/AIDS. ở nhiều bệnh nhân nhiễm HIV, biểu hiện thương tổn thân kinh được xem như là bằng chứng lâm sàng đặc hiệu đầu tiên của nhiễm HIV. Các hội chứng thần kinh trong HIV rất đa dạng và đôi khi rất đặc thù cho từng giai đoạn riêng của bệnh. Ví dụ bệnh nhân viêm đa rễ dây thần kinh mất myelin trong giai đoạn sơ nhiễm với tế bào TCD4+ > 500/pl; sa sút tâm thần đi kèm HIV, bệnh tủy hốc, bệnh thần kinh ngoại biên gây đau của giai đoạn trễ của bệnh với tế bào TCD4+ < 200/pl.
Biểu hiện lâm sàng của tổn thương thần kinh trung ương do nhiễm HIV có thể chỉ là những rối loạn nhận thức, phức bộ sa sút trí tuệ (AIDS dementia complex) hoặc những tổn thương khu trú hệ thần kinh như: viêm màng não do nhiễm HIV cấp tính, bệnh não do Toxoplasma (cerebral toxoplasmosis), viêm màng não do Cryptococcus neoformans, bệnh não chất trắng đa ổ tiến triển (progressive multifocal leukoencephalopathy = PML), bệnh não do Cỵtomegalo virus (CMV), hoặc những tổn thương thần kinh trung ương cũng như ngoại vi khác…
Tổn thương hệ thần kinh ở người bệnh có suy giảm miễn dịch
Bệnh tổn thương ở hệ thần kinh trung ương
Viêm màng não do nhiễm HIV cấp tính
Trong thời gian từ 2 – 6 tuần đầu tiên của nhiễm HIV khoảng 30 – 50% bệnh nhân có biểu hiện các triệu chứng của nhiễm virus cấp như: sốt, ban, đau mỏi cơ, khớp, sưng hạch ngoại vi…
Một số rất ít trường hợp có biểu hiện của viêm màng não ngay trong giai đoạn đầu (bệnh nhân đau đầu, buồn nôn và nôn…).
Khám có thể thấy các dấu hiệu màng não dương tính (cứng gáy, Kernig, Brudzinsky, vạch màng não…).
Tuy vậy, hình ảnh lâm sàng của viêm màng não không thật điển hình với đầy đủ các triệu chứng như trong viêm màng não mủ hoặc viêm màng não lao.
Chọc ống sống thắt lưng xét nghiệm dịch não tủy thấy dịch não tủy trong, áp lực tăng, protein thường bình thường hoặc tăng nhẹ, tế bào tăng nhẹ từ 40 – 50 đến 100 – 200 bạch cầu/mm3 và chủ yếu là lymphocyt, các xét nghiệm sinh hóa khác về dịch não tủy đều trong giới hạn bình thường.
Viêm màng não do nhiễm HIV cấp thường có diễn biến lành tính, các triệu chứng mất hoàn toàn trong vòng 7-10 ngày, không có biến chứng và không để lại di chứng.
Bệnh não do Toxoplasma
- Khái niệm: bệnh do Toxoplasma là bệnh truyền nhiễm toàn thân do Toxoplasma gondii – một loại ký sinh trùng đơn bào. Các bệnh nhân đều có khả năng nhiễm ký sinh trùng nhưng đa số triệu chứng lâm sàng nghèo nàn. Theo nhiều nghiên cứu cho thấy tỷ lệ bệnh não do Toxoplasma ở bệnh nhân AIDS dao động từ 3 – 40%.
Bệnh não do Toxoplasma ở bệnh nhân HIV/AIDS thường xảy ra ở giai đoạn suy giảm miễn dịch nặng (số lượng TCD4 < 100 tế bào/mm3).
Bệnh cảnh lâm sàng rất đa dạng, 80% là nhiễm trùng không triệu chứng, số còn lại có thể giống như bệnh tăng bạch cầu đơn nhân nhiễm khuẩn (sốt nhẹ, viêm hạch bạch huyết, ban…) hoặc biểu hiện bệnh lý mắt (viêm mạch máu võng mạc); phụ nữ có thai nhiễm mầm bệnh thường gây sẩy thai hoặc đẻ ra con có dị tật hệ thần kinh trung ương…
- Lâm sàng:
+ Đau đầu, đôi khi đau đầu dữ dội, lăn lộn.
- Cùng với đau đầu là nhiệt độ tăng dần.
Đau đầu và sốt là hai triệu chứng xuất hiện trước; 1 – 2 ngày sau xuất hiện triệu chứng thần kinh khu trú như:
+ Mất ngôn ngữ (aphasia).
+ Liệt nửa người (hemiparesis).
+ Liệt các dây thần kinh sọ não.
+ Rối loạn cảm giác.
+ RỐI loạn thần kinh thực vật.
+ Co giật.
+ Rối loạn ý thức.
– Cận lâm sàng:
+ Trên phim chụp CLVT sọ não thấy một hoặc nhiều ổ tổn thương do Toxoplasma. Đó là các khối giảm đậm độ có phù não xung quanh, hình ảnh vòng nhẫn kích thước < 2cm phân bô ở cả 2 bán cầu đại não; tăng tỷ trọng dạng đặc, hoặc thường gặp hơn là tăng tỷ trọng viên (trong đó trung tâm giảm đậm độ tương ứng với vùng hoại tử, phần tăng tỷ trọng tương ứng với vùng viêm và phù tương ứng vùng ngoại vi kèm ký sinh trùng bọc trong bào xác. Vị trí thường gặp nhất là hạch nền và ranh giới chất xám – trắng.
+ MRI não cho thấy hình ảnh rõ hơn: giảm tín hiệu trên T1, vùng trung tâm hoại tử giảm tín hiệu trên T1 với tăng tín hiệu dạng nốt hoặc viền. Tín hiệu trên T2 thay đổi phụ thuộc vào giai đoạn tổn thương. Khoảng 30% thấy tăng tín hiệu dạng nốt ở bên trong hoặc cạnh vùng tăng tín hiệu viền trên hình ảnh, có thể do biểu hiện một nếp gấp của thành nang và được gọi là dấu bia bắn lệch tâm và được xem như là rất đặc hiệu cho nhiễm Toxoplasma não, tổn thương nhiều ổ, tập trung nhiều ở thùy đỉnh, thùy trán và nền não.
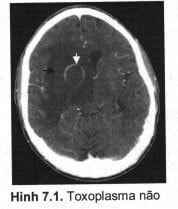
Hình ảnh tăng quang dạng viền (mũi tên trắng) và phù não xung quanh (mũi tên đen).
+ Chẩn đoán huyết thanh phát hiện kháng thể IgG với Toxoplasma.
+ Dịch não tủy biến đổi không đặc hiệu.
+ Sinh thiết não: chỉ áp dụng với những trường hợp không điển hình hoặc điều trị không kết quả.
– Điều trị:
+ Cần băt đầu sớm, trong trường hợp không có xét nghiệm và thăm dò xác định, có thể điều trị theo kinh nghiệm trên cơ sở các biểu hiện lâm sàng đặc trưng, đáp ứng với điều trị có thể sử dụng để hỗ trợ chẩn đoán.
+ Thuốc điều trị:
- Spiramycin
- Có thể kết hợp với một trong các loại thuốc sau: trisulfapyrimidin, sulfadiazin, trimethoprim hoặc biseptol.
Viêm màng não do nấm Cryptococus neoformans
Khái niệm: nhiễm nấm Cryptococus neoformans thường xảy ra ở các trường hợp suy giảm miễn dịch do bệnh máu ác tính, AIDS, điều trị kháng sinh hoặc corticoid lâu ngày. HIV/AIDS hay gây viêm màng não hoặc viêm màng não – não thứ phát.
Triệu chứng lâm sàng:
+ Bệnh viêm màng não do Cryptococus neoformans thường tiến triển bán cấp hoặc mạn
tính.
+ Khởi đầu bằng nhức đầu tăng dần.
+ Sốt nhẹ 37°5 – 38°, về sau có thể tăng lên.
+ Rối loạn tâm thần đôi khi xảy ra sớm cùng với sốt hoặc trước sốt.
+ Buồn nôn và nôn kéo dài.
+ Dấu hiệu màng não (+); nhiều trường hợp sốt và cứng gáy chỉ biểu hiện nhẹ hoặc thậm chí không rõ ràng.
+ Phù gai thị gặp ở 1/4 số trường hợp.
Ở thể viêm màng não – não sẽ thấy những dấu hiệu tăng áp lực nội sọ, tổn thương bán cầu đại não và tiểu não. Bệnh tiến triển nặng sẽ dẫn tới hôn mê sâu và xuất hiện những triệu chứng chèn ép não.
- Cận lâm sàng:
Giải phẫu tử thi những trường hợp bệnh cấp tính tử vong thấy phù não nặng, còn những trường hợp bệnh mạn tính lại thấy não nước (hydrocephalus).
Xét nghiệm dịch não tủy thấy glucose giảm ở 1/2 trường hợp, protein tăng, tế bào tăng chủ yếu là lymphocyt.
Hình ảnh CT.Scan sọ não đôi khi thấy tổn thương không đặc hiệu, một số ít trường hợp có những ổ áp – xe nhỏ. Tuy vậy, ở đại đa số trường hợp viêm màng não do Cryptococus neoformans hình ảnh CT.Scan sọ não không phát hiện thấy tổn thương.
- Chẩn đoán xác định viêm màng não – não do Cryptococus neoformans: qua xét nghiệm dịch não tủy bằng phương pháp nhuộm mực tàu soi sẽ thấy nấm; bằng phương pháp miễn dịch để tìm kháng nguyên vỏ polysaccarid của nấm ở dịch não tủy và cả trong huyết thanh bệnh nhân.
- Điều trị:
+ Thuốc có tác dụng tốt với nấm nói chung và với Cryptococus neoformans nói riêng là amphotericin B, liều dùng ≥ 0,3mg/kg/24h; nếu dùng amphotericin B đơn độc thì nên dùng liều cao: 0,5 – 0,7mg/kg/24h. Nếu dùng kết hợp với flucytosin thì theo phác đồ:
Amphotericin B 0,3mg/kg/24h, tiêm tĩnh mạch.
Flucytosin 150mg/kg/24h, uống.
Thời gian điều trị phụ thuộc vào kết quả xét nghiệm dịch não tủy nhưng trung bình từ 4 – 6 tuần.
Viêm não chất trăng đa ổ tiến triển (progressive multifocal leukoencephalopathy – PML)
- Tỷ lệ: là một bệnh lý tiến triển của hệ thần kinh trung ương do Papova virus gây nên. Tổn thương chủ yếu là mất bao myelin ờ các tế bào thần kinh đệm ít gai (oligodendrocyte). PML rất hiếm khi xảy ra ở những bệnh nhân chưa suy giảm miễn dịch, ở những bệnh nhân nhiễm HIV có khoảng 4 – 5% sẽ tiến triển tới bệnh PML và chiếm 25% bệnh lý thần kinh của họ. Bệnh thường gặp nhất ờ những bệnh nhân nhiễm HIV/AIDS có số lượng tế bào CD4 < 100mm3.
- Triệu chứng:
+ Bệnh tiến triển âm thầm, ít khi có sốt.
+ Ý thức thường tỉnh táo kể cả khi ở giai đoạn muộn, chỉ có khoảng 1/3 trường hợp có thay đổi trạng thái tâm thần kinh.
+ Tổn thương thần kinh khu trú rất đa dạng: khoảng 1/3 bệnh nhân yếu chân, 1/3 số bệnh nhân có rối loạn thị giác…
+ Bệnh tiến triển ngày càng xấu dần và đa số tử vong trong vòng 6 tháng, chỉ có khoảng 5 -10% trường hợp tự đỡ và kéo dài.
+ Xét nghiệm dịch não tủy: dịch trong, áp lực bình thường hoặc tăng nhẹ, các xét nghiệm sinh hóa đa số bình thường, có thể thấy tế bào tăng nhẹ ở 20% trường hợp, protein tăng nhẹ hoặc vừa ở 30% trường hợp.
+ Hình ảnh cộng hưởng từ thường thấy nhiều hình đám xốp trắng ở vùng dưới vỏ, không có biểu hiện chèn ép, nói chung những hình ảnh tổn thương là rõ và nặng hơn những biểu hiện trên lâm sàng.
+ Sinh thiết não có vai trò chẩn đoán quyết định: thấy mất bao myelin của tế bào thần kinh đệm.
- Điều trị: hầu như ít hiệu quả, có thông báo điều trị bằng cytarabin có tác dụng nhưng chưa được khẳng định.
Viêm não do Cytomegalo virus (CMV)
- Tỷ lệ: khoảng 20% bệnh nhân HIV/AIDS phát triển viêm võng mạc do CMV, trong số đó có khoảng > 1% tiến triển viêm não.
- Triệu chứng: biểu hiện lâm sàng bằng 2 thể
+ Viêm não lan tỏa ổ nhỏ: khoảng 90% số bệnh nhân tiến triển bán cấp tính với biểu hiện bằng các triệu chứng tâm thần kinh như: mê sảng, lú lẫn, mất trí nhớ trong một thời gian ngắn; 50% số bệnh nhân có tổn thương thần kinh khu trú. Những trường hợp nặng có thể có hôn mê sâu và có những triệu chứng của thân não.
- Xét nghiệm máu có thể thấy rối loạn điện giải (giảm Na+ hoặc tăng K+) hoặc mất nước.
. Xét nghiệm dịch não tủy thường trong giới hạn bình thường.
. Hình ảnh MRI sọ não có thể thấy hình ảnh nhiều ổ tổn thương nhỏ rải rác hai bán cầu.
. Chẩn đoán xác định viêm não do CMV bằng các phương pháp như:
- Sinh thiết não làm tiêu bản soi tìm hạt vùi điển hình trong nhân tế bào hoặc tìm kháng nguyên CMV bằng kỹ thuật hóa miễn dịch tế bào.
- Phản ứng chuỗi để tìm DNA của CMV.
+ Viêm não thất: bệnh tiến triển cấp tính hơn viêm não lan tỏa đa ổ, bệnh nhân ờ trạng thái li bì mất định hướng, liệt dây thần kinh sọ, rung giật nhãn cầu (thường có tiền sử viêm võng mạc do CMV).
Xét nghiệm dịch não tủy thường có biến loạn: tăng áp lực, tăng tế bào (chủ yếu là lymphocyt), tăng protein và giảm glucose.
Giang mai thần kinh (syphilis)
- Xuất hiện vào bất cứ giai đoạn nào của nhiễm HIV, gây viêm màng não cấp hoặc mạn tính, liệt thần kinh sọ hoặc ngoại vi, suy giảm trí tuệ.
Giang mai thần kinh là bệnh có liên quan đến hệ thần kinh trung ương. Bệnh có thể xảy ra sớm: (không có triệu chứng của viêm màng não) hoặc xảy ra muộn: (gây ra tổn thương ngoài viêm màng não, mạch máu não, còn tổn thương não khu trú hoặc tổn thương thoái hóa ở não).
Kiểm tra giải phẫu bệnh thấy ngoài sự xâm nhập của xoắn khuẩn vào màng não còn có hiện tượng viêm các động mạch và phát triển xơ hóa dẫn tới hẹp lòng mạch và sau cùng gây tăc mạch. Tổn thương mạch máu đó gọi là viêm mạch Heubner, có trường hợp viêm não – màng não.
- Triệu chứng: trong các triệu chứng của giang mai thần kinh cổ, cần điển nhấn mạnh tới dấu hiệu Argyll – Robertson và các rối loạn sinh dục, cơ tròn…
Trong các triệu chứng riêng của liệt toàn thể có thể thấy: vẻ mặt đờ đẫn; động tác rất ít, không có biểu hiện gì, có những động tác bất thường như giật sợi cơ quanh miệng, quanh mắt, giật cả một nhóm cơ cùng chức năng nên bệnh nhân có khi nhai nhai nghiến nghiến, đặc biệt là hiện tượng lưỡi thập thò; chi trên run rẩy, chi dưới rụn thô hơn làm cho bệnh nhân đứng lẩy bẩy không vững; về ngôn ngữ có biểu hiện nói khó, viết khó.
Giang mai ăn sâu vào tuỷ sống vào não gây viêm màng não huyết quản (meningo – vascular syphilis), giang mai mô thần kinh (parenchymatous nevrosyphilis) bao gồm cả bệnh Taber dorsa:
+ Đau chi, dạ dày, khớp.
+ Tăng phản xạ đầu gối.
+ Trương lực cơ giảm.
+ Rối loạn cảm giác sâu (không đứng được khi nhắm mắt).
+ Rối loạn tiết niệu.
+ Rối loạn dinh dưỡng, đầu gối to do tiết dịch.
+ Phản ứng huyết thanh VDRL (+).
+ Liệt toàn thân, rối loạn tâm thần.
U lympho hệ thống thần kinh trung ương (CNS)
U lympho thần kinh trung ương (CNS) giai đoạn chớm phát triển thường xuất hiện ờ dạng u não hoặc u tuỷ sống, nhưng nó thường liên quan tới mắt và dịch tuỷ. Loại u não ác tính này thường bắt nguồn từ những tế bào bạch huyết, hoặc bạch cầu, đây là thành phần của hệ thống miễn dịch tự nhiên trong cơ thể người. Mặc dù vị trí của u lympho CNS thông thường là ở bán cầu não nhưng các u nhỏ có thể sẽ sản sinh trong toàn bộ não cùng các u lớn, có thể thấy trên hình ảnh chụp CT.Scan. Nó cũng có thể lan rộng khắp hệ thần kinh trung ương, trong dịch não tuỷ, nhưng nó thường không được quan sát thấy được trên phim cộng hưởng từ. Mặc dù u lympho có thể phát hiện bằng CT.Scan hoặc MRI nhưng để chẩn đoán chính xác thì cần thực hiện sinh thiết. Việc chọc sinh thiết tuỷ cần được chỉ định để cỏ được hình ảnh của tế bào u. U lympho CNS thường không di căn ra các khu vực khác của cơ thể.
U lympho CNS giai đoạn chớm phát triển ảnh hưởng không nhiều tới sức khoẻ của người bệnh, nhưng mức ảnh hướng sẽ tăng đối với những người có hệ miễn dịch kém hoặc do ghép một bộ phần nào đó trong cơ thể, hoặc do nhiễm AIDS và có thể do những nguyên nhân khác. Phạm vi ảnh hưởng của u lympho sẽ tăng dần lên đối với tất cả người bệnh dù hệ miễn dịch tốt hay không.
- Triệu chứng: triệu chứng của u lympho CNS giai đoạn chớm phát triển thường liên quan đến kích cỡ và vị trí của nó trong nãọ. Một khối u lympho trong não hoặc tuỷ sống có thể gây ra những cơn động kinh, ảnh hưởng đến thị giác, liệt nửa người, những thay đổi về tính cách, mất trí nhớ. Nếu có sự gia tăng áp suất trong sọ thì nó có thể gây ra tình trạng hôn mê, mất trí; những thay đổi về mặt tinh thần, rối loạn, động kinh, yếu cơ.
- Điều trị: thông thường, bước đầu tiên là phẫu thuật hoặc làm sinh thiết để xác nhận chẩn đoán có u lympho CNS. Khi chẩn đoán được thực hiện, steoid có thể được sử dụng để kiểm soát phù nề não. Tuy nhiên, phẫu thuật không phải là biện pháp luôn được lựa chọn nếu khối u nhỏ và có mầm mống khắp trong não. U lympho có khả năng phát sinh mạnh hơn nhiều khi chúng nằm ở trung tâm hệ thần kinh. Tóm lại, bác sĩ của bạn sẽ lựa chọn những loại thuốc cần thiết để truyền qua vách ngăn máu – não với liều lượng đủ để nó có thể đi qua vách ngăn được.
Trong nhiều năm, u lympho CNS được điều trị bằng phương pháp xạ trị vì nó có thể triệt phá tốt các khối u. Ngày nay người ta thấy rằng chỉ cần dùng hoá trị cũng rất hiệu quả. Tất cả đều nhất trí rằng việc sử dụng thuốc ngăn cản sự tăng trưởng của tế bào là phương pháp hoá trị rất quan trọng đối với u lympho CNS. Bác sĩ sẽ cần cân nhắc tuổi, sức khoẻ, vị trí khối u trong não bệnh nhân để có thể đưa ra kế hoạch điều trị hiệu quả nhất.
Bệnh lý thần kinh ngoại vi
- Giai đoạn sớm (rối loạn miễn nhiễm)
+ Viêm đa rễ dây thần kinh mất myelin cấp (AIDP).
+ Viêm đa rễ dây thần kinh mất myelin mạn (CIDP).
+ Bệnh thần kinh ngoại biên do viêm mạch.
+ Bệnh viêm đám rối cánh tay.
+ Bệnh viêm đám rối thắt lưng cùng.
+ Bệnh một dây thần kinh sọ.
+ Bệnh nhiều dây thần kinh.
+ Giai đoạn giữa và giai đoạn muộn (ảnh hưởng của sao chép Virus).
+ Bệnh đa dây thần kinh cảm giác ngọn chi.
+ Bệnh thần kinh tự trị.
+ Giai đoạn muộn (bệnh nhiễm cơ hội, bệnh ác tính).
+ Viêm tủy đa rễ – dây thần kinh CMV.
+ Viêm tủy đa rễ – dây thần kinh giang mai.
+ Viêm tủy đa rễ – dây thần kinh lao.
+ Bệnh đa rễ lymphoma.
+ Viêm hạch do Herpes zoster.
+ Bệnh thần kinh ngoại biên do suy dinh dưỡng (thiếu Vitamin B6, B12).
+ Bệnh thần kinh ngoại biên suy kiệt ở AIDS.
+ Tất cả các giai đoạn (do tác dụng độc của thuốc).
- Thuốc ức chế nucleosid (ddl, ddC, d4T).
. Thuốc khác (vicristin, isoniazid, ethambutol).
- Nguyên nhân: bệnh lý đa rễ thần kinh mất myelin.
- Biểu hiện lâm sàng: yếu chi tiến triển, mất phản xạ, thần kinh cảm giác ít thay đổi.
- Bệnh lý thần kinh cảm giác ngoại vi:
+ Nguyên nhân: liên quan tới thuốc HIV hoặc thuốc nucleosid.
+ Biểu hiện lâm sàng: cảm giác đau rát ở chân, mất cảm giác kiểu đeo găng, mất phản xạ gối, yếu các cơ chân.
- Bệnh thần kinh nononeuritis multiplex:
+ Nguyên nhân: viêm mao mạch hoại tử tự miễn các dây thần kinh ngoại vi.
+ Biểu hiện lâm sàng: khởi phát đột ngột, giảm cảm giác và vận động của một dây hoặc vài thần kinh ngoại vi, có thể ở mặt hoặc ở hầu họng; có thể tự khỏi nhưng thường sẽ tiến triển nặng ở bệnh nhân suy giảm miễn dịch nặng.
Với tất cả các biến chứng thần kinh từ người nhiễm HIV, các bác sĩ, nhà tâm lý trị liệu cần kết hợp với các cán bộ tư vấn, các tổ chức xã hội, gia đình để giúp bệnh nhân ứng phó với các vấn đề tâm lý xã hội mà bệnh nhân gặp phải trong mỗi giai đoạn bệnh.
