Viêm xương tủy cấp là một bệnh lý hay gặp ở trẻ em, thứ phát sau ổ viêm nhiễm của đường hô hấp trên: viêm tai, mũi, họng, phế quản phế viêm.
Viêm xương sau chấn thương gặp nhiều ở gãy xương hở, sau mổ kết hợp xương thường ở tuổi hoạt động nhiều (20-40T)
- Đặc điểm của viêm xương tủy cấp
- Viêm xương tủy cấp chủ yếu ở tuổi học đường ( 80% từ 6-16 tuổi).
- Vị trí hay gặp là các đầu xương dài, nơi xương mềm, có tủy đỏ (xương đùi: 35 -37%, cẳng chân: 31-32%…).
- Xương càng phát triển càng dễ bị hơn.
- Liên quan tới tiền sử chấn thương: # 50%.
- Vi khuẩn: chủ yếu là tụ cầu vàng gây ra
- Viêm xương tủy cấp ở trẻ em mang tính chất nhiễm trùng toàn thân.
- Tại chi viêm, giới hạn viêm không rõ ràng, vừa có tính phá hủy vừa có tính tái tạo xương mới.
- Về mặt điều trị: vừa phải điều trị toàn thân (tăng sức đề kháng, điều trị tiệt căn ổ viêm nguyên phát) vừa phải điều trị tại chỗ. Tiên lượng tốt nêu điều trị sớm, nếu để muộn kết quả thường kém và để lại di chứng
Mục lục
ĐẶC ĐIỂM CỦA VIÊM XƯƠNG SAU CHẤN THƯƠNG
- Ổ viêm khu trú hơn.
- Gặp mọi tuổi, mọi giới
- Thường gặp sau gãy xương hở
- Gặp bất kỳ xương nào, vị trí nào bị gãy.
- Về mặt điều trị: chủ yếu làm sạch, CĐNV và kháng sinh toàn thân.
SINH LÝ BỆNH
Tổn thương viêm xương tủy xương đường máu được cho rằng là do tắc mạch và nhiễm khuẩn. Viêm xương tủy xương thường bắt đầu ở vị trí hành xương, do ở vị trí này là nơi xương phát triển, cấp máu tốt, nhiều tế bào non nhưng lại ít thực bào. Tổn thương kiểu hoại tử thiếu máu lan từ tủy xương đến xương và sau đó là hình thành ổ apxe, sự hình thành ổ apxe dẫn đến tăng áp lực trong ống tủy và làm cho thêm nhiều tổ chức xương bị hoại tử do thiếu máu.
Do đặc điểm về cấu trúc và sự cấp máu mà đặc điểm tổn thương viêm xương tủy xương ở trẻ nhỏ < 2 tuổi và trẻ > 2 tuổi có sự khác nhau. Ở trẻ nhỏ < 2 tuổi, vỏ xương vùng hành xương mỏng nên viêm xương dễ phá vỡ tạo thành apxe dưới màng xương đồng thời sụn tiếp hợp và thân xương ngăn sự phát triển của ổ viêm một cách hiệu quả do đó việc cấp máu từ bên trong cho thân xương không bị ảnh hưởng vì vậy hiếm có sự hình thành xương chết trừ một vài trường hợp rất nặng và thường không tiến triển đến viêm xương tủy xương mạn tính. Ở trẻ > 2 tuổi, vỏ xương vùng hành xương dày hơn nên tổn thương thường dễ lan xuống thân xương ảnh hưởng đến sự cấp máu từ bên trong của xương và do đó có khả năng dẫn đến hình thành xương chết và tiến triển thành viêm xương tủy xương mạn tính. Sau khi sụn tiếp hợp kết thúc, tổn thương viêm xương tủy xương đường máu ít gặp hơn.
Tổn thương vào khớp lân cận cũng phụ thuộc vào lứa tuổi, thường gặp là ở trẻ nhỏ < 2 tuổi và ở người lớn hơn là gặp ở trẻ lớn. Ở trẻ nhỏ < 2 tuổi, còn có tuần hoàn trực tiêp từ hành xương đến đầu xương qua bản sụn tiếp hợp nên sự nhiễm trùng có thể lan đến đầu xương và lan vào khớp, ở trẻ lớn không còn vòng tuần hoàn này nhưng vẫn còn bản sụn tiếp hợp nên sự lan truyền nhiễm trùng khó khăn hơn. Ở người lớn không còn sụn tiếp nên sự nhiễm trùng có thể lan trực tiếp từ hành xương đến đầu xương.
GIẢI PHẪU BỆNH
Giai đoạn cấp tính
- Viêm lan tỏa trong tủy xương, sau đó theo tổ chức liên kết của mạch máu, rồi theo ống Havers.
- Ổ mủ hình thành ở hành xương, quanh ổ mủ xương bị tiêu, phá dưới màng xương và phần mềm.
- Ổ mủ sẽ phá hủy vỏ xương, vỡ ra phần mềm (ổ áp xe), vỡ ra ngoài da (mãn tính)
Giai đoạn mãn tính: có 2 quá trình xảy ra đồng thời với nhau:
- Quá trình hủy hoại: tạo các hốc mủ, tổ chức hạt, tổ chức xơ, vi khuẩn và miếng xương chết.
- Quá trình tái tạo: màng xương phản ứng mạnh mẽ sinh ra xương mới
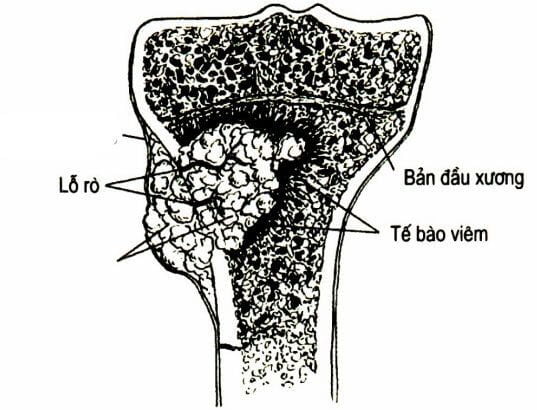
Giải phẫu bệnh của viêm xương
CHẨN ĐOÁN VIÊM XƯƠNG TỦY CẤP
Lâm sàng
- Giai đoạn đầu dấu hiệu mơ hồ, không rõ ràng, dễ bỏ qua.
- Trẻ bỗng nhiên sốt cao, nhiễm trùng nhẹ.
- Trẻ kêu đạu quanh chi, hạn chế hoạt động (trái với thường lệ).
- Khám thấy: sưng nề nhẹ quanh một đầu xương, ấn vào khớp không đau.
- Khi bệnh trên 72 giờ thì triệu chứng lâm sàng rầm rộ hơn
- Giai đoạn muộn khi viêm đã phá ra tổ chức phần mềm:
- Toàn thân có hội chứng nhiễm khuẩn nặng.
- Tại chỗ có ổ áp xe cơ ở chi: sưng-nóng- đỏ- đau và ở giữa bùng nhùng mủ.
- Nhiều khi có lỗ rò mủ ra ngoài da.
X.quang
- Nếu bệnh 7-10 ngày vẫn chưa có triệu chứng X quang.
- Sau 12 ngày mối rõ dần:
- Dấu hiệu hủy hoại của xương chính.
- Dấu hiệu tái tạo, phản ứng xây đắp của màng xương.
- Hình ảnh xương tù (xương chết). Chụp đường rò nếu có lỗ rò
- Chụp cắt lớp xương với Technetium 99 có thể phát hiện đến 90-95% các trường hợp trong vòng 24-48 giờ đầu, ngoài ra có thể chụp cắt lớp xương với Gallium hoặc Indium 111 đánh dấu bạch cầu. MRI có thể giúp thấy các thay đổi của phần mềm do phản ứng viêm.
- Xét nghiệm: tốc độ máu lắng cao, bạch cầu tăng
Chọc hút: bằng kim để chẩn đoán về mặt vi khuẩn học và xác định ổ áp xe. Vị trí chọc hút thường là chỗ sưng nề nhất, soi tươi và cấy vi khuẩn làm kháng sinh đồ là cần thiết để giúp cho việc điều trị.
Cấy máu. Cây máu cần tiến hành sớm khi có nghi ngờ vể chẩn đoán và trước khi dùng kháng sinh. Cấy máu có thể phát hiện đến 50% các trường hợp.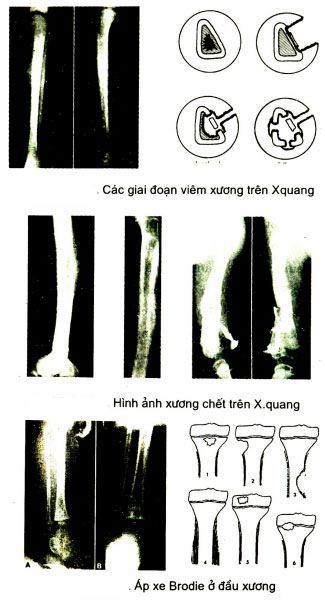
CHẨN ĐOÁN PHÂN BIỆT VỚI
- Bại liệt thể sớm: Có vùng dịch tễ, không sưng nóng ở chi, khám chuyên khoa nhi – lây đó loại trừ.
- Bệnh thấp khớp ở vị thành niên: tìm kháng nguyên, kháng thể liên cầu
- Bệnh viêm nhiễm phần mềm
- U xương.
VIÊM XƯƠNG SAU CHẤN THƯƠNG
Lâm sàng
- Thường gặp sau gãy xương hở, sau mổ kết hợp xương.
- Bệnh nhân sốt cao, dấu hiệu nhiễm trùng rõ.
- Tại vết thương: sưng nề, chảy dịch hoặc mủ. Nếu nặng hơn có thể thấy lộ xương viêm, lộ dụng cụ kết hợp xương.
X.quang: đầy đủ hình ảnh viêm xương, ổ gãy xương cũ hoặc dụng cụ kết hợp xương.
ĐIỀU TRỊ
Điều trị viêm xương tủy cấp ở trẻ em
- Nguyên tắc như sau (theo Nade):
- Điều trị phải tích cực, sớm và tính từng giờ.
- Bất động bằng bột 2 tuần.
- Cho kháng sinh liều cao toàn thân.
- Tìm ổ nhiễm khuẩn nguyên phát và phải điều trị tiệt căn.
- Nâng cao sức đề kháng cho bệnh nhân.
Cụ thể:
- Kháng sinh phải dùng ngay dù chưa có chẩn đoán xác định, trưốc khi có sự hình thành mủ.
- Khi có sự hình thành mủ thì phẫu thuật dẫn lưu mủ và tổ chức hoại tử là cần thiết vì kháng sinh không thể làm sạch được các thành phần này.
- Nếu phẫu thuật đảm bảo dẫn lưu sạch mủ và tổ chức hoại tử thì kháng sinh ngăn ngừa sự tái lập lại và giúp cho liền vết mổ an toàn.
- Phẫu thuật không được làm tổn thương thêm tổ chức lành.
- Kháng sinh nên dùng tiếp tục sau phẫu thuật.
Chỉ định phẫu thuật khi:
- Có ổ áp xe.
- Khi điều trị kháng sinh đúng mà tình trạng toàn thân và tại chỗ của bệnh nhân không cải thiện.
Kỹ thuật mổ:
- Dẫn lưu ổ apxe dưới màng xương.
- Khoan một vài lỗ vào thân xương để thăm dò ống tủy, nếu có mủ trong ống tủy phải mở cửa sổ xương để làm sạch mủ và dẫn lưu.
- Dẫn lưu rộng rãi.
- Đóng da thưa.
Điều trị viêm xương mãn tính
Đặc điểm sinh bệnh học của viêm xương tủy xương mạn tính là sự tồn tại của các hốc xương chứa mủ hoặc tổ chức hạt nhiễm khuẩn hay xương chết. Các hốc này được bao quanh bởi tổ chức xơ vô mạch, hệ thống ống Havers bị tắc, màng xương và tổ chức phần mềm xung quang dày lên, tất cả những yếu tố này làm cho kháng sinh toàn thân có tác dụng rất hạn chế. Triệu chứng lâm sàng thường không không điển hình, thỉnh thoảng có đợt viêm cấp.
Chẩn đoán dễ nhầm với u xương, chẩn đoán dựa chủ yếu vào X quang, chọc dò nuôi cấy vi khuẩn..
Điều trị phẫu thuật lấy xương chết, nạo viêm, dẫn lưu rộng rãi và kháng sinh toàn thân. Việc che phủ tổn khuyết có thể đơn thuần chỉ là đóng vết thương hoặc phải tiến hành chuyển vạt, lấp đầy chỗ khuyết xương bằng cơ có chân nuôi.
Điều trị toàn thân: chế độ ăn uống.vitamin.
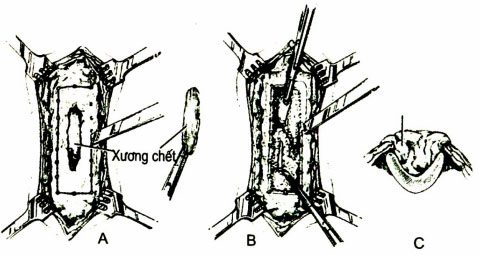
Điều trị viêm xương sau chấn thương
- Nếu diễn biến lâm sàng nhẹ; toàn thân không có hội chứng nhiễm trùng, tại chỗ không có ổ áp xe; thì điều trị bảo tồn: kháng sinh và chăm sóc vết thương.
- Nếu diễn biến lâm sàng nặng thì phải phẫu thuật lấy hết dụng cụ kết hợp xương bên trong, lấy xương chết, làm sạch đầu xương và ống tủy.
- Cố định xương bằng CĐNV, hoặc bó bột (nếu can xương chắc rồi).
