Nhiễm ceton do đái tháo đường (DKA) và tình trạng tăng thẩm thấu tăng đường huyết(HHS) là những biến chứng cấp tính của đái tháo đường(DM). DKA chủ yếu trên những bệnh nhân bị đái tháo đường type 1 và HHS thường gặp trên những bệnh nhân Đái tháo đường type 2. Cả hai type đều liên quan thiếu insulin tuyệt đối hoặc tương đối, giảm thể tích, và thay đổi tri giác. Sự giống và khác nhau về chuyển hoá giữa DKA và HHS được tóm tắt trong Bảng 24-1.
NHIỄM TOAN CETON DO ĐÁI THÁO ĐƯỜNG
NGUYÊN NHÂN
Nhiễm ceton do đái tháo đường do thiếu insulin có liên quan hoặc không với tăng tuyệt đối glucagon và có thể gây ra bởi dùng insulin không đủ liều, nhiễm trùng (viêm phổi, nhiễm trùng đường tiểu, viêm dạ dày ruột, nhiễm trùng huyết), thiếu máu cục bộ (mạch máu não, mạch vành, mạch mạc treo, mạch máu ngoại biên), phẫu thuật, chấn thương,
BẢNG 24-1 KẾT QUẢ XÉT NGHIỆM TRONG NHIỄM TOAN CETON DO ĐTĐ (DKA) VÀ TĂNG ÁP LỰC THẨM THẤU TĂNG ĐƯỜNG 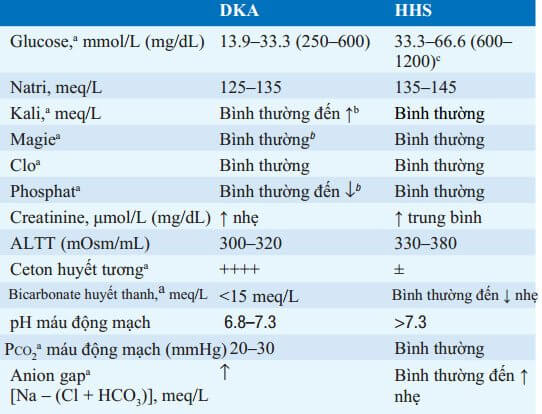
aNhững thay đổi lớn xảy ra trong quá trình điều trị DKA
bMặc dù nồng độ trong huyết tương có thể bình thường hoặc tăng, nhưng tổng lượng dự trữ trong cơ thể luôn giảm.
cNhững thay đổi lớn trong quá trình điều trị thuốc (cocaine), hoặc thai kỳ. Hoàn cảnh thúc đẩy thường gặp là bệnh nhân bị ĐTĐ type 1 ngưng sử dụng insulin do chán ăn, giảm lượng ăn vào gây ra bởi các bệnh lý thứ yếu, sau đó tăng phân giải lipid và tăng sản xuất ceton, dẫn đến DKA.
TRIỆU CHỨNG LÂM SÀNG
Những triệu chứng khởi phát của DKA gồm chán ăn, buồn nôn, nôn, tiểu nhiều và khát. Đau bụng, thay đổi tri giác hoặc hôn mê có thể xảy ra ngay sau đó. Các dấu hiệu kinh điển của DKA gồm thở kiểu Kussmaul và hơi thở có mùi ceton. Giảm thể tích có thể dẫn đến khô màng niêm mạc, nhịp tim nhanh và hạ huyết áp. Sốt và căng trướng bụng cũng có thể gặp. Các xét nghiệm cận lâm sàng cho thấy tăng đường huyết, nhiễm ceton (βhydroxybutyrate > acetoacetate), và toan chuyển hóa (pH máu động mạch 6.87.3) có tăng anion gap (Bảng 24-1). Lượng dịch thiếu thường khoảng 35 L và có thể nhiều hơn. Mặc dù giảm Kali toàn bộ trong cơ thể, Kali huyết thanh có thể bình thường hoặc tăng nhẹ do toan máu. Tương tự, phosphate có thể biểu hiện bình thường dù tổng lượng phosphate trong cơ thể giảm. Bạch cầu tăng, tăng triglyceride máu, và tăng lipoprotein máu thường gặp. Tăng amylase máu thường do tuyến nước bọt nhưng có thể định hướng chẩn đoán viêm tụy cấp . Lượng Natri đo được trong huyết thanh giảm , như hệ quả do thay đổi áp lực thẩm thấu dịch khi đường huyết tăng [giảm 1.6-meq tương ứng với tăng 5.6-mmol/L (100-mg/dL) đường huyết thanh].
ĐIỀU TRỊ Nhiễm ceton acid do đái tháo đường
Kiểm soát đái tháo đường do nhiễm ceton được trình bày trong Bảng 24-2.
BẢNG 24-2 KIỂM SOÁT NHIỄM CETON ACID DO ĐÁI THÁO ĐƯỜNG
1. Xác định chẩn đoán (glucose huyết tương, ceton huyết thanh dương tính, toan chuyển hoá).
2. Nhập viện; thiết lập chăm sóc đặc biệt có thể cần thiết để theo dõi thường xuyên hoặc khi pH <7.00 hoặc mất ý thức.
3. Đánh giá: điện giải huyết thanh (K+, Na+, Mg2+, Cl, bicarbonate, phosphate) tình trạng Acid-bazơpH, HCO3, PCO2, β-hydroxybutyrate, Chức năng thận (creatinine, lượng nước tiểu)
4. Dung dịch thay thế: 23 L dung dịch saline 0.9% trong 1-3 giờ đầu (10-15 mL/ kg mỗi giờ); sau đó, dung dịch saline 0.45% với 150-300 mL/giờ; chuyển sang dung dịch glucose 5% và saline 0.45% với 100-200 mL/giờ khi đường huyết tương đạt 14 mmol/L (250 mg/dL ).
5. Thêm insulin tác dụng ngắn: tiêm tĩnh mạch (0.1 đơn vị/kg) hoặc tiêm bắp (0.3 đơn vị/kg), sau đó truyền tĩnh mạch liên tục 0.1 đơn vị/kg mỗi giờ; tăng gấp 2-3 lần nếu không đáp ứng trong 2-4 giờ. Nếu kali huyết thanh ban đầu <3.3 meq/L, không cho thêm insulin đến khi kali được tăng >3.3 meq/L. nếu kali huyết thanh ban đầu >5.2 meq/L, không cung cấp thêm K+ đến khi kali được phục hồi.
6. Đánh giá bệnh nhân: Yếu tố gì thúc đẩy (không tuân thủ điều trị, nhiễm trùng, chấn thương, thiếu máu cục bộ, dùng cocaine)? Bắt đầu kiểm tra toàn diện thích hợp đối với các yếu tố thúc đẩy (cấy máu, x-ray ngực, ECG).
7. Đo glucose mao mạch mỗi 1-2 giờ; đo điện giải đồ (đặc biệt là K+, bicarbonate, phosphate) và anion gap mỗi 4 giờ trong vòng 24 giờ đầu.
8. Theo dõi huyết áp, mạch, hô hấp, tình trạng tri giác, lượng dịch nhập và xuất mỗi 1-4 giờ.
9. K+ thay thế: 10 meq/giờ khi K+ huyết tương <5.05.2 meq/L, ECG thường quy, theo dõi lượng nước tiểu và creatinine bình thường; thêm 40 80 meq/giờ khi K+ huyết tương <3.5 meq/L hoặc khi cho bicarbonate.
10. Tiếp tục thực hiện cho đến khi bệnh nhân ổn định, mục tiêu glucose là 150 – 250 mg/dL, và toan hóa được giải quyết. Tiêm truyền insulin có thể giảm xuống 0.05
0.1 đơn vị/kg mỗi giờ.
11. Thêm insulin tác dụng trung bình hoặc dài ngay khi bệnh nhân đang ăn. Cho phép kết hợp truyền insulin và tiêm insulin dưới da.
Viết tắt ECG, điện tâm đồ.
Nguồn: Dựa theo M Sperling, trong Liệu pháp điều trị Đái Tháo Đường vad rối loạn liên quan, Hiệp hội Đái Tháo Đường Hoa Kỳ, Alexandria, VA, 1998; và AE Kitabchi cùng cộng sự: Chăm sóc bệnh nhân ĐTĐ 29:2739, 2006.
TÌNH TRẠNG TĂNG THẨM THẤU TĂNG ĐƯỜNG HUYẾT
NGUYÊN NHÂN
Thiếu insulin tương đối và không đủ lượng dịch nhập là nguyên nhân chính của HHS. Tăng đường huyết gây lợi niệu thẩm thấu dẫn đến giảm thể tích nội mạch tuyệt đối. HHS thường được thúc đẩy bởi các bệnh lý nặng kèm theo, như nhồi máu cơ tim hoặc nhiễm trùng huyết và gắn với tình trạng ngăn cản hấp thu nước.
TRIỆU CHỨNG LÂM SÀNG
Các triệu chứng lâm sàng gồm tiểu nhiều, khát nhiều, và thay đổi tình trạng tri giác, từ lơ mơ đến hôm mê. Chú ý không có các triệu chứng buồn nôn, nôn, đau bụng và thở kiểu Kussmaul đặc trưng cho DKA. Thường gặp trên những bệnh nhân lớn tuổi có tiền căn vài tuần trước đó tiểu nhiều, sụt cân và giảm ăn uống . Các đặc điểm về cận lâm sàng được tóm tắt trong Bảng 24-1. Ngược với DKA, toan hóa và nhiễm ceton máu thường không có; tuy nhiên, anion gap tăng nhẹ có thể do toan acid lactic, và lượng ceton trung bình trong nước tiểu có thể do nhịn đói. Điển hình có tăng azot máu trước thận. Mặc dù natri huyết thanh đo được có thể bình thường hoặc tăng nhẹ, natri huyết thanh được điều chỉnh thường tăng [cộng thêm 1.6 meq vào lượng natri đo được với mỗi 5.6-mmol/L (100-mg/dL) tăng đường huyết thanh]. HHS, thậm chí khi được điều trị thích hợp, vẫn có tỷ lệ tử vong đáng kể (đến 15%), được giải thích một phần do bệnh lý kèm theo và tuổi của bệnh nhân.
Nên tìm kiếm nguyên nhân và điều trị. Bù đủ dịch bằng đường tĩnh mạch (13 L dung dịch normal saline 0.9% trong 2-3 giờ đầu) để ổn định tình trạng huyết động. Nên bù lượng nước tự do thiếu tính toán được (thường 9-10 L) trong 1-2 ngày kế tiếp, khởi phát ban đầu bằng dung dịch saline 0.45% sau đó chuyển sang dung dịch dextrose 5%. Tránh bù dịch nhanh quá mức để ngừa ảnh hưởng xấu đến tình trạng thần kinh. Thường cần bù đủ Kali. Đường huyết tương có thể giảm nhanh chóng chỉ với bù nước, mặc dù cần dùng thêm liệu pháp insulin với 1 liều bolus tĩnh mạch 0.1 đơn vị/kg theo sau tốc độ truyền cố định (0.1 đơn vị/kg mỗi giờ). Nếu đường huyết thanh không giảm, tốc độ truyền insulin nên tăng gấp đôi. Nên thêm Glucose vào dịch truyền tĩnh mạch và giảm tốc độ truyền insuline khi đường huyết tương giảm còn 13.9 mmol/L (250 mg/dL). Truyền insulin nên được tiếp tục cho đến khi bệnh nhân ăn được và có thể chuyển sang tiêm insulin dưới da.
