Mục lục
ĐẠI CƯƠNG
Khái niệm
Ung thư gan là một bệnh ác tính của gan do sự tăng sinh tế bào gan hoặc tế bào đường mật gây hoại tử và chèn ép trong gan. Đây là một trong những ung thư hay gặp nhất, tiên lượng xấu, tiến triển nhanh, tử vong cao. Nguyên nhân bệnh sinh ung thư gan còn chưa rõ ràng.
Sự thường gặp
Ung thư gan có thể gặp ờ mọi lứa tuổi, nam gấp 4 lần nữ. Hàng năm trên toàn thế giới có khoảng 1 triệu trường hợp mới mắc, bệnh đang có xu hướng tăng lên Ở Mỹ, năm 2007 có 19.160 trường hợp mắc mới và 16.780 người tử vong do ung thư biểu mô tế bào gan (HCC). Theo Tổ chức Y tế Thế giới (1988) ung thư gan là 1 trong 8 loại ung thư phổ biến nhất. Trên thế giới, người ta chia 3 vùng có tỷ lệ ung thư gan khác nhau:
- Tần suất thấp: với tỷ lệ 1-3/100.000 dân ờ các nước Bắc Âu, Tây Âu, Canada, Mỹ, úc (ở Mỹ tử vong ở nam giới do ung thư gan là 1,9/100.000 dân/năm).
- Tần suất trung bình: tỷ lệ là 10-12/100.000 dân, gấp 5- 10 lần nơi tần suất thấp như Nhật Bản, Áo và Nam Phi (tỷ lệ tử vong hàng năm của Áo và Nam Phi khoảng 5,1-20,0/ 100.000 dân).
- Tần suất cao: thường gặp ở châu Á như Trung Quốc, Đài Loan, Hồng Kong, Indonexia, Philippin, Việt Nam (tỷ lệ tử vong ở Trung Quốc và Hàn Quốc do ung thư gan là 23,1- 150 trên 100.000 dân/năm).
Nguyên nhân bệnh sinh
Cho đến nay chưa rõ nguyên nhân của ung thư gan. Người ta mới chỉ nói tới các yếu tố nguy cơ như các bệnh gan mạn tính, yếu tố môi trường…
Các bệnh gan mạn tính
Các bệnh gan mạn tính thường được coi là nền của ung thư gan (như bệnh xơ gan, viêm gan mạn tính, viêm gan virus…). Tùy theo từng loại bệnh mà tỷ lệ ung thư hóa nhiều hay ít.
- Xơ gan hoại từ sau viêm gan virus: có 15-20% ung thư hóa.
- Xơ gan do dinh dưỡng: có 1% ung thư hóa.
- Nguyên nhân gây xơ gan và viêm gan mạn tính hay gặp là do virus viêm gan B, virus viêm gan c, rượu; ngoài ra còn có viêm gan nhiễm mỡ không do rượu, xơ gan tự miễn, xơ gan ứ mật tiên phát, bệnh rối loạn chuyển hoá…
Trong các virus gây viêm gan cho đến nay thấy có virus B, c có thể gây ung thư gan. Tỷ lệ mắc virus B, c thường cao ờ các vùng có tỷ lệ ung thư gan cao như ở Mỹ có khoảng 4 triệu người có mang vius viêm gan c (HCV) mạn, khoảng 10% số này (400.000 người) có khả năng phát triển xơ gan và khoảng 5% (20.000 người) có thể phát triển ung thư gan hàng năm. Ở Đài Loan những người mang HBsAg có nguy cơ ung thư gan gấp 98 lần người không có HBsAg. Tỷ lệ ung thư gan ở người bản địa của Alaska là tăng lên liên quan chặt chẽ với nhiễm HBV. Ở Nhật Bản, tăng tỷ lệ ung thư gan trong ba thập kỷ qua được cho nguyên nhân là từ viêm gan c. Người ta cho rằng nguy cơ ung thư gan của HCV thường đi kèm theo với xơ gan. về sự đồng nhiễm virus viêm gan B và c thấy làm tăng nguy cơ ung thư gan: nếu chi nhiễm virus B thì chỉ số nguy cơ tương đối là 4,06; chỉ nhiễm virus c chỉ số đó là 3,74; nhưng nguy cơ tương đối là 6,41 nếu đồng nhiễm cả hai loại virus B và c. Tổ chức Y tế Thế giới (WHO) đã khuyến cáo nên tiêm phòng viêm gan B cho trẻ sơ sinh ở châu Á đế phòng bệnh viêm gan và ung thư gan.
Yếu tố môi trường
Tỷ lệ ung thư gan cao ở các khu vực có ô nhiễm môi trường. Người Nhật Bản sống tại Nhật có một tỷ lệ ung thư gan cao hơn những người Nhật sống ở Hawaii, California.
- Aflatoxin (AF) của nấm mốc: aflatoxin Bl là sản phẩm của nấm Aspergillus và A.parasiyicus (ở gạo, lạc, ngũ cốc kém bảo quản) đã được chứng minh có thể gây ung thư gan thực nghiệm. Nhiều nghiên cứu cho thấy nhiễm aflatoxin trong thực phẩm có liên quan với ung thư gan. Tại Trung Quốc người ta thấy vịt ở trang trại có nhiễm aílatoxin bị ung thư gan. Thuốc trừ sâu trên thực nghiệm đã gây ung thư ở loài gặm nhấm.
- Nhiễm chất độc màu da cam (dioxin): các nghiên cứu cho thấy chất độc màu da cam có thể tích lũy trong nhu mô gan bị ung thư, trong mô mỡ và có thể gây quái thai khi tiếp xúc lâu dài. Dioxin gây rối loạn gen dẫn đến ung thư. Nhiều
nghiên cứu thấy khả năng gây ung thư của dioxin cũng giống như benzopyren và dimetylamin, nhưng mạnh hơn nhiều lần.
Các yếu tố nguy cơ khác
Rượu: người ta cho rằng rượu có tác dụng gián tiếp kích thích phát triển ung thư. Nghiện rượu và thời gian nghiện rượu có liên quan với viêm gan mạn và xơ gan. Neu uống trên 500ml rượu một ngày trong vòng nhiều năm liên tục thì nguy cơ ƯTG tăng cao gấp 4-10 lần so với người không uống. Tỷ lệ xơ gan ung thư hóa ở các bệnh nhân xơ gan do rượu sau 5 năm là 19,4%, sau 10 năm là 44,3%, sau 15 năm là 58,2%. Ở Mỹ thấy tỷ lệ ung thư gan ở người uống rượu tăng 40%. Người ta thấy rượu còn có thể tương tác với virus viêm gan B, c để tăng nguy cơ bị ung thư gan. Ở Việt Nam virus viêm gan B là yếu tố nguy cơ chính gây ung thư gan, sau đó là viêm gan c và hiện nay nghiện rượu đang càng trở thành một yếu tố nguy cơ quan ừọng.
Giới tính: người ta thấy có vai trò hormon giới tính trong ung thư gan vì tỷ lệ nam giới mắc ung thư gan cao hơn nữ. Mức testosterol cao cũng liên quan tới gia tăng ung thư gan.
Các yếu tố như khói bụi, hút thuốc lá, nhiễm sắt huyết thanh, thuốc tránh thai, thuốc trừ sâu, chế độ ăn mất cân đối, thiếu đạm kéo dài… cũng cho rằng có thể là yếu tố nguy cơ gây ung thư gan, tuy nhiên cần nghiên cứu thêm.
Phân loại ung thư gan
Theo tổ chức học
Ung thư biểu mô.
Ung thư ống mật trong gan.
Ung thư gan thể phối hợp.
Theo lâm sàng
Thể gan to, nhân cứng (hay gặp ở châu Âu).
Thể gan to, đau, sốt, dễ nhầm với áp-xe gan.
Thể gan to, vàng da (vàng da tăng dần vào giai đoạn cuối).
Thể gan to, trên mặt có u cục to nhỏ không đều cứng như đá (hay gặp).
Thể có sốt cao 39-40°C, tiến triển nhanh, tử vong sớm.
Thể có cổ chướng mức độ vừa, dịch màu hồng.
Thể khác: ung thư mặt trên, mặt dưới gan.
Giải phẫu bệnh lý
Hình ảnh đại thể: gan có kích thước to (90%), một số có kích thước bình thường hoặc nhỏ (10%). Các ổ ung thư thường có màu vàng nhạt hoặc trắng xám, xanh nổi cao trên mặt gan mật độ rắn; xung quanh tổ chức ung thư có nhiều mạch máu tập trung giãn to, chủ yếu do máu của động mạch gan. Ngoài các ổ ung thư gan, ở nhu mô còn thấy tổn thương của xơ gan. Di căn của ung thư gan thường gặp ở các cơ quan lân cận (cuống gan, phúc mạc) hoặc xa hơn (phổi, xương, dạ dày, tụy…).
Hình ảnh vi thể: chia các loại
+ Ung thư biểu mô gan: là phổ biến nhất (80% trường hợp); các tế bào ung thư có thể rất biệt hóa, ít biệt hóa trung gian, hợp thành từng đám hoặc từng bè.
+ Ung thư biểu mô ống mật: phát sinh từ những tế bào ống mật trong gan có hình xếp thành tuyến (10%).
+ Ung thư hỗn hợp biểu mô gan và ống mật (6%).
+ Ung thư trung mô gan: hiếm gặp gồm các u sarcoma mạch máu…
– Hình ảnh vi thể của ung thư gan nguyên phát: tế bào thường có kích thước to nhỏ khác nhau đứng riêng lẻ thành từng đám hoặc từng bè giống cấu trúc bè gan, có thể xuất hiện các giọt mật đặc hiệu của ung thư gan trong tế bào (nhuộm Giêmsa thấy những giọt mật nằm trong nguyên sinh chất tế bào bắt màu lục xanh); nhân tế bào lớn, có thể là nhân quái nhân chia, nhiều hạt nhân.

TRIỆU CHỨNG
Triệu chứng lâm sàng
Giai đoạn khởi phát
- Có thể có các triệu chứng gợi ý:
Rối loạn tiêu hóa nhẹ: ăn ít, chậm tiêu hoặc ăn nhiều nhưng không béo mà lại gầy đi.
Tức nặng hoặc hơi đau hạ sườn phải: đây là triệu chứng sớm, nhưng thường ít được chú ý.
Gầy sút cân, mệt mỏi không rõ nguyên nhân.
Sờ thấy khối u vùng HSP, toàn trạng vẫn bình thường, vì có khối u nên đi khám bệnh.
Giai đoạn toàn phát
Triệu chứng cơ năng:
+ Rối loạn tiêu hóa: bụng bắt đầu chướng dần, sau ăn thấy tức bụng, đầy hơi, buồn nôn và nôn.
+ Mệt mỏi, không lao động được, gầy sút cân nhanh (giảm 5-6kg/l tháng).
+ Đau tức vùng hạ sườn phải, có khi đau dữ dội như cơn đau quặn gan.
- Triệu chứng thực thể:
+ Gan to (toàn bộ hoặc một phần): sờ thấy dưới HSP 2- 3cm hoặc 7-9cm, thậm chí to choán gần hết ổ bụng. Trên mặt gan có những u cục cứng, có thể một hoặc nhiều cục to nhỏ không đều. Gan to, cứng như đá, bờ tù hoặc gồ ghề, ấn vào đau tức nhẹ hoặc không đau, còn di động theo cơ hoành những hạn chế.
+ Lách: không sờ thấy hoặc đôi khi sờ thấy dưới bờ sườn trái 2-3cm, hơi chắc (thường gặp ở ung thư gan trên nền xơ).
+ Có thể có tuần hoàn bàng hệ, cổ chướng giai đoạn cuối.
+ Toàn thân gầy, cơ bắp teo nhỏ, suy kiệt.
+ Da vàng rơm, xanh bủng, màu “vàng bẩn” của ung thư.
+ Có thể sốt cao, sốt dao động, sốt kéo dài.
+ Phù, xuất huyết, sao mạch, bàn tay son, da khô, lông tóc rụng.
+ Có khi đau bụng như viêm phúc mạc cấp.
Triệu chứng xét nghiệm và chẩn đoán hình ảnh
Xquang: bóng gan to, vòm hoành phải lên cao, di động cơ hoành kém, có thể chụp cắt lớp để phát hiện u ở sâu.
Chụp động mạch chọn lọc: thấy khu vực tăng tưới máu hoặc hình ảnh biến dạng của thân tĩnh mạch lớn trong gan.
Chụp gan với đồng vị phóng xạ: thấy các “nhân nóng” nơi tập trung nhiều xạ khi ung thư chưa hoại tử.
Siêu âm gan: có thể thấy các loại hình ảnh như hình tăng âm với hình ảnh khối âm đặc, có màu trắng sáng, có bờ ranh giới rõ so với nhu mô xung quanh; hình giảm âm: khối ít âm hay âm thưa trên siêu âm có màu đen tối, có bờ viền hoặc không có bờ viền, ranh giới rõ; có thể có hình đẳng âm có bờ giảm âm khối âm giống như xung quanh nhưng được phân biệt bởi một bờ giảm âm xung quanh, cũng có thể là hình hỗn họp âm (khối u vừa đặc vừa thưa, âm xen kẽ nhau); kèm theo có thể thấy hình huyết khối tĩnh mạch cửa.
Soi ổ bụng: thấy trên mặt gan có u cục to nhỏ màu trắng ngà, xung quanh khối u mạch máu nổi rõ (tăng tưới máu); hoặc trên mặt gan có u cục sần sùi như hoa súp-lơ, chùm nho, dễ chảy máu.
Chụp cắt lớp vi tính CT, PET, cộng hưởng từ MRI: thấy hình ảnh kích thước khối u, tình trạng gan, hình ảnh di căn xâm lấn và các tổn thương phối hợp. Độ nhậy của các phương pháp này từ 82-95% và khả năng phát hiện u dưới 1cm của chụp MRI là 84-99,5% tùy theo nghiên cứu.
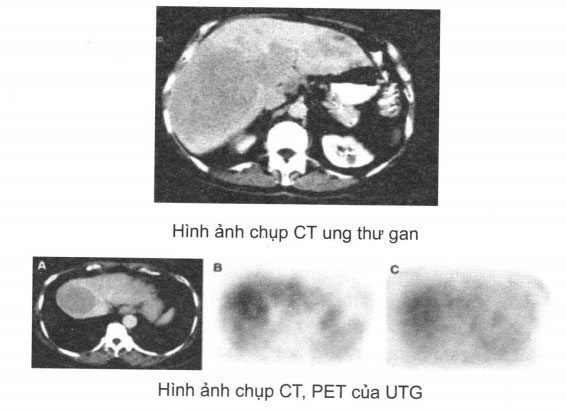
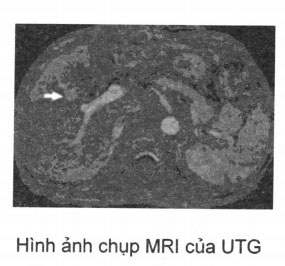
Sinh thiết gan và chọc hút tế bào dưới hướng dẫn của siêu âm hoặc CT để chẩn đoán xác định.
Các xét nghiệm hóa sinh:
+ Định lượng alpha fetoprotein (AFP) theo phương pháp Ouchterlony: AFP là kháng nguyên bào thai xuất hiện khi ung thư gan nguyên phát; bình thường AFP <5ng/ml, trong ung thư gan nguyên phát AFP >100-500ng/ml. Xét nghiệm AFP làm theo phương pháp Elisa, chia các mức độ sau:
Bình thường: AFP khoảng 20ng/ml.
Tăng nhẹ: từ 20ng đến dưới 120ng/ml.
Tăng mạnh: trên 500ng/ml.
+ Arginase giảm dưới 30UI (bình thường: 120UI).
- Xét nghiệm máu: HC có thể giảm do thiếu máu, bạch cầu tăng khi có nhiễm trùng.
CHẨN ĐOÁN
Chẩn đoán quyết định
Lâm sàng
Gan to nhanh, cứng như đá, trên mặt gan có u cục to cứng.
Cơ thể suy sụp nhanh (giảm 5-6kg/l tháng) mặc dù ăn bình thường.
Đau tức HSP liên tục.
Xét nghiệm
Các thăm dò sinh hóa ở trên.
Nghi ngờ ung thư gan nguyên phát khi: u gan cứng kết hợp AFP > 100ng/ml, u gan kết hợp sinh thiết có tế bào ung thư, u gan kết hợp với arginase giảm dưới 30 đơn vị quốc tế.
Chẩn đoán phân biệt
U nang gan
Siêu âm: khối loãng âm.
Xạ đồ gan: có nhân lạnh.
Áp-xe gan
Lâm sàng: có tam chứng Fontan (đau hạ sườn phải, sốt, gan to).
Siêu âm gan: thấy ổ loãng âm.
CT, MRI
Chọc hút có mủ.
Xơ gan thể phì đại
Siêu âm gan: gan to.
Sinh thiết chẩn đoán xác định.
Giang mai gan
Siêu âm ổ bụng: gan hình bó giò (gan quắt lại).
AFP: bình thường.
Phản ứng đặc hiệu.
U máu gan
Siêu âm khối tăng âm, siêu âm Doppler hoặc chụp mạch cho chẩn đoán xác định.
Sán lá gan
Phân biệt trên lâm sàng, siêu âm, phản ứng ELISA.
BIẾN CHỨNG VÀ TIÊN LƯỢNG
Biến chứng
Di căn vùng lân cận hoặc đi xa.
Chảy máu do vỡ ổ ung thư gây chết đột ngột.
Hôn mê gan (do hạ glucose máu giai đoạn cuối).
Suy kiệt.
Tiên lượng
Ung thư gan là bệnh chưa chữa khỏi được, tỷ lệ tử vong cao; nếu điều trị sớm sẽ kéo dài thời gian sống 3-6 tháng, có trường hợp 3-5 năm.
ĐIỀU TRỊ
Có nhiều phương pháp điều trị ung thư gan đã được ứng dụng trong lâm sàng cũng như còn phương pháp đang trong giai đoạn thử nghiệm.
Cắt gan
Là phương pháp tốt nhất khi khối u khu trú. Chỉ định nếu u còn nhỏ (<5cm) hoặc khu trú ở một phân thùy, chưa có di căn thì cắt bỏ thùy gan hoặc phân thùy có khối u là lý tưởng nhất, mặc dù gan đã xơ. Hiện nay chi có 10-15% bệnh nhân được điều trị bằng phương pháp này, tỷ lệ tái phát 50-60%.
Phẫu thuật khác
Khi khối u to không thể cắt gan có thể áp dụng những phẫu thuật không triệt để nhưng có tác dụng nhất định như:
- Thắt động mạch gan chung kết hợp tiêm BCG: khoảng 30% sống thêm 6 tháng, 3% sống thêm 1 năm.
- Thắt động mạch gan chung kết hợp uống levamisol: khoảng 20% sống thêm 6 tháng, 5% sống thêm 1 năm, cá biệt một số trường hợp có thể sống tới 7 năm.
Phương pháp gây tắc mạch
Gây tắc mạch qua động-tĩnh mạch TAE (transcatheter- artenal embolization) có kết quả nhất định. TAE được thực hiện bằng cách tiêm một loại thuốc chống ung thư (ví dụ như cisplatin) trộn với chất cản quang như lipiodol đưa đến vào bên phải hoặc trái động mạch gan qua động mạch bẹn.
Phương pháp có giá trị với u nhỏ, chức năng gan tốt, ít xâm lấn mạch máu. cần lưu ý là không sử dụng TAE khi các khối u lớn (> 8cm), có huyết khối TMC, bệnh nhân có chức năng gan kém.
Nút mạch hóa dầu động mạch gan
Nút động mạch hóa dầu động mạch gan (TOCE: transarterial oily chemo embolization): là sử dụng hóa chất chống ung thư đưa tới vùng khối u qua ống thông để gâỵ nút tắc nguồn máu nuôi các tế bào ung thư, kết quả là các tế bào ung thư sê chết, khối u bị hoại tử. Nghiên cứu cho thấy 100% bệnh nhân có kích thước khối u nhỏ hơn 2cm còn sống sau 3 năm. Phương pháp này có ưu điểm là tránh phải mổ, điều trị trực tiếp lên khối u, các hóa chất hủy diệt khối ung thư ít gây tổn thương tới nhu mô lành lân cận. Đây còn được coi như là biện pháp hỗ trợ điều trị phẫu thuật cắt gan hoặc ghép gan.
Tiêm cồn tuyệt đối vào khối u qua da
Tiêm cồn tuyệt đối vào khối u qua da (PEIT: percutaneous enthanol injection therapy) gây hoại tử đông tức thì, tiêp theo tạo thành các tô chức nát, các sợi xơ và huỵêt khôi mạch máu một phần hoặc toàn phần gây mất nước tể bào và sự biên tích protein. PEIT thường chỉ định cho các khôi u có ranh giới rõ ràng (các khối ung thư có màng bao quanh). Liệu pháp đơn giản, an toàn, không tốn kém, thường chỉ định qua với khôi u gan dưới 3cm, có thê lên tới 6cm và không quá 3 khối u. Nhiều kết quả nghiên cứu tỷ lệ sống sót sau 5 năm là 40% với các khối u nhỏ dưới 3cm. Biến chứng thường gặp sau tiêm là rò ri côn ra bao gan, vào khoang bụng gây đau và sốt, tăng men SGPT và SGOT tạm thời, tỷ lệ tái phát như phẫu thuật cắt gan. Có thể kết hợp giữa tiêm cồn với tắc mạch gan, nghiên cứu ờ Italia thấy khi kết hợp PEIT và TAE với khôi u lớn hơn 4cm có tác dụng tôt hơn chỉ sử dụng TAE.
Đốt nhiệt khối u bằng sóng cao tần
Dưới hướng dẫn của siêu âm hay qua nội soi ổ bụng, đưa sóng cao tan (RFA-radiofrequency ablation) vào khu vực có u sẽ làm hoại tử khối u. Phương pháp này có hiệu quả tốt với khối u dưới 5cm, tác dụng tương tự như mổ cắt gan nhưng ít biến chứng hơn. Tác dụng phụ hay gặp là rối loạn nhịp tim, sốt, chảy máu…
Xạ trị liệu
Phương pháp nội bức xạ trị liệu được dùng để tiêu diệt các khối u gan từ bên trong. Hiện tại có 2 sản phẩm có sẵn là SIR-Spheres và TheraSphere. Loại TheraSphere được Mỹ sử dụng điều trị ung thư gan trong thử nghiệm lâm sàng thấy tăng tỷ lệ sống của bệnh nhân. Phương pháp này sử dụng một ống thông có đầu gắn chất phóng xạ để đưa chất phóng xạ vào vùng khối u.
Hóa trị liệu
Có thể sử dụng:
- 5 fluo-uracil (5FU): dạng viên, nang, ống; liều 10mg/kg/ 24h, mỗi tuần 2 lần, sau đó 1 tháng cho 2 lần điều trị củng cố.
- Methrotrexat: viên 2,5mg hoặc ống 50mg; liều 0,1- 0,15mg/kg/24h.
- 5 fluoro 2 deoxyridin, mitonicin c qua đường uống, tĩnh mạch, tĩnh mạch cửa, dây chằng tròn hoặc tiêm trực tiếp vào khối u.
- Adriamycin: Sciarrio và cộng sự điều trị 109 bệnh nhân thấy sống 6 tháng 34%, sống thêm 1 năm là 13%.
Các thuốc khác như doxorubicin, cisplatin, iluorouracil, interferon, epirubicin, taxol… chưa thấy có kết quả rõ ràng.
Miễn dịch trị liệu
Tiêm vaccin BCG, levamisol, streptococal 0K432 (tăng miễn dịch trung gian tế bào tự nhiên có tác dụng công khối ung thư) thấy có tác dụng nhất định. Nội tiết liệu pháp điều trị với tamoxifen kháng estrogen cũng có thấy có kết quả.
Các phương pháp khác
Một số phương pháp như dùng iod 131 nội mạch thấy tỷ lệ sống trên 3 năm đạt 46-86%; sử dụng sóng siêu âm cường độ cao (HIFU) diệt khối u đang nghiên cứu thử nghiệm…
Các kỹ thuật điều trị khác như dao đông lạnh, cấy hạt phóng xạ, miễn dịch sinh học, thuốc y học cổ truyền… có tác dụng làm giảm triệu chứng, tăng cường khả năng miễn dịch và nâng cao hiệu quả điều trị.
Ghép gan
Đây là kỹ thuật ưu việt nhất, trước kia chi có 20-36% thành công, nhưng đến nay tỷ lệ thành công cao hơn rất nhiều (khoảng 60% sống thêm 5 năm), nếu có di căn hoặc thải ghép thì dễ gây thất bại. Tuy nhiên có một số khó khăn:
- Kỹ thuật hiện đại chỉ một số trung tâm lớn mới thực hiện được.
- Khó tìm người người cho gan.
- Phản ứng thải ghép.
- Thuốc chống thải ghép dùng kéo dài, đắt tiền.
Do ung thư gan nguyên phát thường xuất hiện trên nền bệnh xơ gan hoặc viêm gan mạn tính nên chức năng gan suy giảm nhiều; cho đến nay dù có nhiều phương pháp điều trị, nhưng ung thư gan vẫn là một bệnh nặng, diễn biến xấu, tử vong nhanh, trong thực tế cần phát hiện sớm để có chỉ định thích hợp cho từng bệnh nhân cụ thể.
PHÁT HIỆN BỆNH SỚM VÀ PHÒNG BỆNH
Hiện nay, phát hiện sớm ung thư gan nguyên phát có nhiều khó khăn do sự hiểu biết và điều kiện chăm sóc sức khỏe ban đầu chưa tốt. Ngoài ra, nhiều khi bệnh phát triển thầm lặng của bệnh nên khi phát hiện được thì bệnh đã nặng. Hầu hết khối u được phát hiện khi đã quá to, làm cho khả năng lựa chọn phương pháp điều trị thích hợp khó khăn và kém hiệu quả. Cần sàng lọc phát hiện sớm ung thư gan ở người có nguy cơ cao bằng kiểm tra định kỳ siêu âm và định lượng AFP, thông thường nên làm 3 đến 6 tháng một lần.
Ung thư gan nguyên phát liên quan chặt chẽ với nhiễm viêm gan virus và bệnh xơ gan, vì vậy để phòng ngừa cần chống lây nhiễm virus viêm gan đặc biệt là virus B, C bằng cách cắt đường lây truyền, tiêm vaccin, khi bị nhiễm cần theo dõi điều trị triệt để, hạn chế uống rượu, không sử dụng thực phẩm liên quan tới độc tố ..
