Rối loạn thần kinh cơ tự miễn dẫn đến yếu và sự mỏi của hệ cơ xương, do tự kháng thể trực tiếp kháng thụ thể acetylcholine (AChRs) tại chỗ nối thần kinh cơ (NMJs).
Mục lục
ĐẶC TRƯNG LÂM SÀNG
Có thể biểu hiện bất kỳ độ tuổi. Triệu chứng thay đổi suốt ngày và nổi bật khi gắng sức. Đặc trưng ở: cơ sọ (mi mắt, cơ hốc mắt, yếu mặt, mũi hay nói lắp, nuốt khó); trong 85%, cơ chi (thường ngọn và bất đối xứng) bị tổn thương. Phản xạ và cảm giác bình thường. Có thể chỉ bị giới hạn cơ hốc mắt. Biến chứng: viêm phổi hít (yếu cơ hành tuỷ), đợt cấp nhược cơ do dùng thuốc với tác dụng khoá chỗ nối thần kinh cơ (quinolones, macrolides, aminoglycosides, procainamide, propranolol, dãn cơ không khử cực).
SINH BỆNH HỌC
Kháng thể kháng AChR giảm số lượng AChRs có sẵn tại NMJ. Nếp sau synap phẳng hay đơn giản hoá, với kết quả dẫn truyền thần kinh cơ không hiệu quả. Trong suốt quá trình co cơ lặp lại hay duy trì, giảm số lượng ACh được tiết ra trên một xung thần kinh (thu nhỏ tiền synap, sự kiện bình thường), kết hợp với giảm do bệnh cụ thể ở AChR sau synap, dẫn đến mệt mỏi bệnh lý. Tuyến ức bất thường trong 75% bệnh nhân (65% tăng sản, 10% u tuyến ức). Những bệnh tự miễn khác có thể cũng tồn tại: viêm giáp Hashimoto, bệnh Graves, viêm khớp dạng thấp, lupus ban đỏ hệ thống.
CHẨN ĐOÁN PHÂN BIỆT
Hội chứng Lambert-Eaton (tự kháng thể với kênh calci ở đầu tận cùng thần kinh vận động trước synap) – giảm giải phóng ACh; có thể liên quan đến bệnh ác tính
Suy nhược thần kinh—yếu/mệt mỏi mà không có rối loạn cơ quan tiềm ẩn Nhược cơ do thuốc—penicillamine có thể gây MG; khỏi bệnh sau vài tuần đến vài tháng không dùng thuốc
Botulism—chất độc ức chế tiết ACh tiền synap; dạng phổ biến nhất là nhiễm độc do thực phẩm.
Song thị do tổn thương khối nội sọ – chèn ép thần kinh cơ hốc mắt hay tổn thương thân não ảnh hưởng đến nhân thần kinh sọ.
Hyperthyroidism
Liệt cơ vận nhãn tiến triển – gặp trong rối loạn ty thể hiếm mà có thể phát hiện bằng sinh thiết cơ.
CẬN LÂM SÀNG
Kháng thể AChR: nồng độ không tương quan với độ nặng của bệnh; 85% bệnh nhân nhược cơ dương tính; chỉ 50% nhược cơ khu trú ổ mắt dương tính; chẩn đoán là kháng thể dương tính. Kháng thể kháng kinasse đặc trưng cơ (MuSK) hiện diện trong 40% bệnh nhân nhược cơ toàn thân có kháng thể AChR âm tính.
Tensilon (edrophonium) test kháng cholinesterase tác dụng ngắn cải thiện sức cơ nhanh và thoáng qua; dương tính giả (đáp ứng giả dược, bệnh thần kinh vận động) và âm tính giả xảy ra. Atropine IV nên chuẩn bị sẵn trên tay nếu triệu chứng như nhịp tim chậm xảy ra.
EMG—kích thích tần sốt thấp (2–4 Hz) lặp lại thấy giảm biên độ nhanh chóng (>10–15%) của những đáp ứng kích thích vận động.
CT/MRI ngực—tìm u tuyến ức.
Xét nghiệm tuyến giáp và các chức năng khác (vd ANA) để tìm bệnh tự miễn có liên quan.
Đo chức năng hô hấp thì rất cần thiét
ĐIỀU TRỊ Bệnh Nhược Cơ (Xem Hình 206-1)
Thuốc kháng cholinesterase pyridostigmine (Mestinon) giúp hỗ trợ bệnh nhân với các hoạt động chức năng (nhai, nuốt, căng cơ khi vận động); liều khởi đầu thương là 30–60 mg 3–4 lần/ngày; viên tác dụng lâu hỗ trợ ban đêm nhưng sự hấp thụ thay đổi vì thề không đáng tin cậy khi sử dụng ban ngày. Tác dụng phụ muscarinic (tiêu chảy, đau bụng âm ỉ, buồn nôn) bị khoá với atropine/ diphenoxylate hay loperamide nếu cần.
Lọc huyết tương hay IVIg (IVIg; 400 mg/kg/ngày trong 5 ngày) làm hồi phục tạm thời cho những người bệnh nặng; được dùng để cải thiện tình trạng trước khi phẫu thuật hay trong suốt đợt cấp nhược cơ
Cắt tuyến ức cải thiện khả năng thuyên giảm lâu dài ở bệnh nhân lớn tuổi (~85% cải thiện; trong số đó, ~35% thuyên giảm không thuốc); lợi ích thường trễ vài tháng tới vài năm; liệu nó có giúp người bệnh ở mắt, trẻ em, >55 tuổi vẫn chưa rõ.
Glucocorticoids là thuốc điều trị chính của ức chế miễn dịch mạn tính; khởi đầu prednisone liều thấp (15–25 mg/ngày), tăng 5 mg/ngày mỗi 2–3 ngày đến khi cải thiện lâm sàng rõ hay đạt tới liều 50–60 mg/ngày.
Duy trì liều cao trong 1–3 tháng, sau đó giảm tới chế độ luân phiên ngày. Thuốc ức chế miễn dịch (mycophenolate mofetil, azathioprine, cyclosporine, tacrolimus, cyclophosphamide) có thể giảm liều prednisone khi cần điều trị lâu dài để kiểm soát triệu chứng.
Đợt cấp được định nghĩa là yếu đột ngột, thường kèm suy hô hấp, đe doạ tính mạng đáng kể; chăm sóc tích cực đặc biệt như là điều trị kịp thời với IVIg hay lọc huyết tương để thúc đẩy phục hồi.
Nhiều thuốc có thể làm trầm trọng MG, có tiềm năng dẫn đến đợt cấp, và vì thế nên được tránh sử dụng (Bảng 206-1).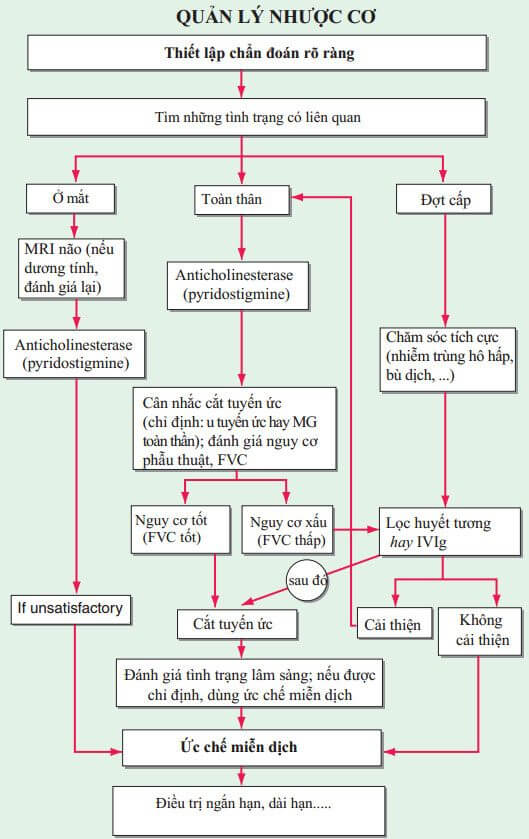
Hình 206-1 Sơ đồ quản lý nhược cơ. FVC, dung tích sống gắng sức
BẢNG 206-1 TƯƠNG TÁC THUỐC TRONG BỆNH NHƯỢC CƠ
Thuốc có thể làm trầm trọng MG
Kháng sinh
Aminoglycosides: vd streptomycin, tobramycin, kanamycin
Quinolones: vd ciprofloxacin, levofloxacin, ofloxacin, gatifloxacin
Macrolides: vd erythromycin, azithromycin
Thuốc dãn cơ không khử cực cho phẫu thuật
D-Tubocurarine (curare), pancuronium, vecuronium, atracurium
Thuốc chẹn beta
Propranolol, atenolol, metoprolol
Thuốc tê
Procaine, lidocaine liều cao
Procainamide (dùng cho loạn nhịp)
Độc tố botulinum
Độc tố botulinum trầm trọng yếu cơ
Dẫn xuất Quinine
Quinine, quinidine, chloroquine, mefloquine (Lariam)
Magnesium
Giảm tiết ACh
Penicillamine
Có thể gây MG
Tương tác thuốc quan trọng trong MG
Cyclosporine
Tương tác thuốc phổ rộng, mà có thể tăng hay giảm nồng độ cyclosporine
Azathioprine
Tránh allopurinol—kết hợp có thể dẫn tới ức chế tuỷ
