Tóm tắt
Trong kiểm soát bệnh mày đay đòi hỏi chúng ta phải phát hiện các triệu chứng nặng để có thể có liệu trình điều trị phù hợp và chẩn đoán phân biệt thể cấp tính hay mạn tính, từ đó loại trừ trường hợp viêm mạch, và giúp chẩn đoán nguyên nhân thích hợp.
Từ khóa: mày đay, viêm mạch, kháng histamine, sốc phản vệ
Đặt vấn đề
Định nghĩa bệnh mày đay
Những vấn đề đặt ra trong điều trị bệnh mày đay Những nguyên nhân của bệnh mày đay
Xử lý trước một trường hợp mày đay cấp tính
Tìm kiếm các triệu chứng nặng
+ Điều trị trong trường hợp có các dấu hiệu nặng
+ Điều trị trong trường hợp không có các dấu hiệu nặng
Xác định nguyên nhân gây bệnh
Xử lý trước một trường hợp mày đay mạn tính
Chẩn đoán
Trong trường hợp mày đay mạn tính thông thường
- Khám lâm sàng đầy đủ và hỏi về nguyên nhân
- Trong trường hợp thiếu các triệu chứng lâm sàng và qua hỏi bệnh
+ Nếu các tổn thương không quan sát thấy
+ Nếu các tổn thương không quan sát được
- Làm dịu các nốt mẩn ngứa
- Thông báo cho bệnh nhân về chẩn đoán, phương pháp điều trị và sự lành tính của các tổn thương (xem tờ thông tin)
- Trong trường hợp xác định được bệnh nguyên hoặc mày đay mạn tính có bệnh cảnh lâm sàng đặc biệt
Chẩn đoán phân biệt với viêm mạch hoặc viêm mạch dạng mày đay.
Đặt vấn đề
Định nghĩa
Tổn thương thứ phát của mày đay là các nốt viêm phù, ngứa và thoáng qua, chúng thường biến mất không để lại dấu hiệu gì. Phù mạch và mày đay sâu cũng được xếp vào bệnh mày đay, nhưng chúng có các đặc điểm khác với mày đay thông thường. Bệnh nguyên và tiến triển của những tổn thương mày đay rất đa dạng, điều đó cho phép chúng ta gọi mày đay là “hội chứng” mày đay. Phân tích bệnh học của các tổn thương và tiến triển của chúng cho phép chúng ta xác định được thể loại bệnh và nguyên nhân.
Về cơ chế sinh lý bệnh, mày đay liên quan chủ yếu đến việc giải phóng ra một lượng lớn Histamine bởi các tế bào bạch cầu đơn nhân dưới tác động của các tác nhân gây dị ứng đặc hiệu hoặc không đặc hiệu.
Những vấn đề đặt ra trong điều trị
Trong điều trị bệnh, có 2 vấn đề lớn được đặt ra:
- Điều trị khẩn cấp trong cơn cấp tính: Cơn cấp tính có thể xuất hiện một cách đơn lẻ hoặc kết hợp với các triệu chứng khác trên nền của một mày đay mạn tính hay trong bệnh cảnh dị ứng đã được biết trước. Những dấu hiệu nặng của bệnh cần được tìm kiếm để điều trị
- Trong trường hợp xuất hiện các nốt mày đay cấp tính hay tái diễn thì vấn đề xác định nguyên nhân gây bệnh là quan trọng nhất. Với trường hợp mày đay mạn tính, theo những khuyến cáo trong hội nghị lâm sàng Pháp, chúng ta không cần thiết phải tiến hành 1 bilan các xét nghiệm sinh hóa quan trọng mà vấn đề ưu tiên là định hướng nguyên nhân gây bệnh qua thăm khám và hỏi bệnh.
Những vấn đề đặt ra trong chẩn đoán
- Theo định nghĩa, mày đay được xếp vào loại mạn tính khi bệnh kéo dài từ 6 tuần trở lên.
- Trong trường hợp các dấu hiệu trên da không biến mất sau 48h, không kết hợp với… hoặc xuất hiện cùng các dấu hiệu toàn thân hay tại khớp cần phải nghĩ đến một viêm mạch mày đay (Bảng 1).
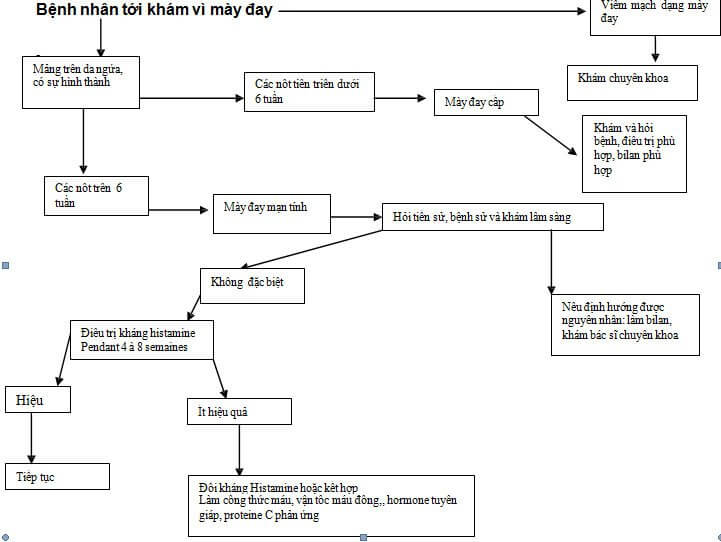
Xử lý trước một trường hợp mày đay cấp tính
Tìm kiếm các dấu hiệu nặng hoặc các loại thuốc nghi ngờ (Bảng 2)
- Các dấu hiệu nặng bao gồm: Phù niêm mạc (khàn giọng, khó thở, ho), ngứa tóc móng, cảm giác lo lắng, đổ mồ hôi, mạch nhanh, huyết áp tụt.
- Cần phải điều tra về tiền sử sử dụng thuốc đặc biệt các thuốc như chẹn beta giao cảm, ức chế men chuyển, thuốc chống viêm non-stéroides. Và cần phải ngừng sử dụng ngay lập tức trong trường hợp có các dấu hiệu của bệnh.
- Chúng ta cũng cần lưu ý rằng khi các nốt trên da lan khắp cơ thể nhưng không kèm theo các dấu hiệu nặng của bệnh như đã kể trên, thì bệnh không nguy hiểm và được xếp vào loại mày đay toàn than hay thông thường.
- Miêu tả chính xác các dấu hiệu lâm sàng đóng vai trò rất quan trọng trong chẩn đoán và điều trị bệnh và trong mọi trường hợp chúng ta không được phép sử dụng từ “dị ứng”. Chúng ta chỉ được nói là dị ứng khi các test dưới da và các xét nghiệm cận lâm sàng khác khẳng định đó là 1 trường hợp dị ứng.
Phần lớn các đợt nổi mày đay cấp ở trẻ em trong bệnh cảnh lâm sàng là sốt, dưới liệu trình điều trị kháng sinh đều không phải là dị ứng và thường không đặc hiệu. Chúng cần được miêu tả cụ thể trong sổ y bạ của trẻ em, và chúng ta có thể ưu tiên điều trị bằng kháng histamine, có thể ghi chú thêm là dị ứng với kháng sinh… chẳng hạn.
Điều trị trong trường hợp có các dấu hiệu nặng
Cần phải dự tính nhập viện khẩn cấp và điều chỉnh điều trị phù hợp theo các triệu chứng: để bệnh nhân nằm, gác cao chân trong trường hợp có huyết áp thấp, VentolineÒ (2 liều, bệnh nhân ngậm kín miệng và hít sâu) và SolupredÒ dạng viên nén hòa tan 20mg: từ 1-3 viên ngậm dưới lưỡi trong trường hợp bệnh nhân có phù thanh quản.
Khi bệnh nhân có cơn tụt huyết áp: Sử dụng Adrénaline tiêm dưới da: 0,10 đến 0,15mg ở trẻ em cân nặng dưới 20kg và 0,25 đến 0,30mg ở trẻ em cân nặng trên 12kg và dưới 12 tuổi, 0,25mg đến 0,50mg ở trẻ em trên 12 tuổi và người lớn. Chúng ta có thể sử dụng liều tiếp theo sau 10 phút trong trường hợp liều đầu tiên không hiệu quả và không có các dấu hiệu rối loạn nhịp tim. Cùng thời điểm đó, phải tiến hành:
- Đặt 1 đường truyền tĩnh mạch.
- Tiêm corticoids (Solu-MedrolÒ: 20mg trong tĩnh mạch hoặc dưới da để tránh các các phản ứng phụ chậm.
- Kháng Histamine dạng tiêm (Polaramine Ò 5mg dưới da hoặc trong da, nhắc lại)
Khi các dấu hiệu nặng giảm đi, việc theo dõi vẫn phải tiến hành lâu dài sau đó vì đôi khi các dấu hiệu này có thể xuất hiện trở lại ở những giờ sau.
Trong trường hợp tụt huyết áp, Adrenaline và đặt bệnh nhân nằm dốc xuống là những cách điều trị duy nhất hiệu quả.
Nếu như nguyên nhân của shock không thể tránh được (dị ứng thức ăn, dị ứng.. ) thì cần phải có một hộp thuốc cấp cứu bao gồm kháng histamine, cortioides, adrenaline trong tầm tay của bệnh nhân. Bệnh nhân cần phải được hướng dẫn một cách thường xuyên về cách sử dụng thuốc, cách bảo quản và thời gian bán hủy của thuốc. Các thuốc cần phải được thay mới ngay trong trường hợp đã hết hạn sử dụng.
Xử lý trong trường hợp không có các dấu hiệu nặng của bệnh
– Sử dụng các thuốc kháng Histamine tác dụng nhanh theo đường uống hoặc tiêm (Polaramine Ò tiêm: 1 ống tiêm dưới da) và lặp lại điều trị trên trong 1 tuần. Chúng ta cũng có thể kết hợp thêm các thuốc kháng Histamine tác dụng chậm vào buổi tối (Polaramine RepetabsÒ hay AtaraxÒ).
Điều trị các đợt cấp của mày đay trong trường hợp không có các dấu hiệu nặng của bệnh không cần sử dụng corticoids dù là đường uống hay đường tiêm. Chúng ta chỉ cần sử dụng corticoides trong trường hợp bệnh nhân kháng thuốc với kháng histamine. Trong trường hợp các đợt mày đay tái diễn chúng ta cũng không nên sử dụng liệu pháp điều trị corticoids kéo dài vì các tác dụng phụ của thuốc.
Tìm kiếm nguyên nhân gây bệnh
Cần phải xác định nguyên nhân gây bệnh sớm nhất có thể qua hỏi bệnh: tiền sử tiếp xúc, thức ăn, côn trùng, sử dụng thuốc, gắng sức, phơi nhiễm với các dị nguyên trong không khí, cơ địa dị ứng (bảng 3) (tờ thông tin bệnh nhân).
Nếu như những thông tin trên cho phép chúng ta định hướng tới 1 nguyên nhân cụ thể gây bệnh, cần tiến hành 1 bilan dị ứng, ngoài giai đoạn cấp của bệnh. Vì trong giai đoạn cấp, hầu như tất cả các bạch cầu đơn nhân đều giải phóng hạt và cần phải cỏ thời gian tái tạo để tái dự trữ histamine- cần thiết cho các test dị ứng.
Các bác sĩ đa khoa đóng vai trò quan trọng trong chẩn đoán nguyên nhân gây bệnh vì họ là những người đầu tiên tiếp xúc với bệnh nhân, biết được những triệu chứng ban đầu và sớm nhất của bệnh, họ có thể cung cấp cho chúng ta những thông tin giúp định hướng sớm nguyên nhân gây bệnh.
Xử lý trước 1 trường hợp mày đay mạn tính
Chẩn đoán
Cần phải tìm kiếm các triệu chứng của bệnh viêm mạch hoặc viêm mạch mày đay. Trong trường hợp không có các dấu hiệu của 2 bệnh trên, chúng ta có thể kết luận mày đay mạn tính hay còn gọi là mày đay lành tính.
Trường hợp mày đay lành tính
Tiến hành khám xét lâm sàng đồng bộ, hỏi về tiền sử và bệnh sử để dịnh hướng chẩn đoán nguyên nhân
Cần phải miêu tả rõ tần số xuất hiện của các nốt mẩn ngứa trên da, thời gian xuất hiện (bắt đầu và kết thúc), hoàn cảnh xuất hiện. Cần phải quan sát kỹ các tổn thương để có thể miêu tả chính xác. Ở phụ nữ, cần phải miêu tả rõ những ngày cuối của chu kỳ kinh nguyệt, và mối tương quan của tần số xuất hiện của các triệu chứng và chu kỳ kinh. Tìm kiếm các nguyên nhân sinh lý (đặc điểm dân tộc, nóng, lạnh, áp suất, nước, mặt trời…) và hỏi kỹ về tiền sử bệnh tật cũng như khám lâm sang cẩn thận đóng vai trò rất quan trọng. Cũng cần phải xác định cụ thể sự tiếp xúc mạn tính với 1 sản phẩm, loại thức ăn hay 1 thuốc nào đó. Sau đó chúng ta có thể quyết định làm 1 bilan dị ứng hay không tùy thuộc qua kết quả thăm khám và hỏi bệnh.
Tâm lý về sự tiến triển chậm của các nốt mẩn ngứa hay stress cũng có thể ảnh hưởng tởi tiến triển của bệnh.
Trong trường hợp không định hướng được nguyên nhân gây bệnh qua thăm khám, cần phải làm gì ?
- Trong trường hợp không quan sát thấy các tổn thương trên da, cần phải chẩn đoán phân biệt với các nguyên nhân gây ngứa khác. Cần tiến hành làm các xét nghiệm như: công thức máu, số lượng tiểu cầu, tốc độ máu lắng, men gan, protein C phản ứng… giúp loại trừ các nguyên nhân từ các bệnh về máu, về gan, hoặc một bệnh hệ thống giai đoạn tiến triển.
- Khi các tổn thương không quan sát được và loại trừ các nguyên nhân gây bệnh khác, giúp khẳng định chẩn đoán là mày đay, cần tiến hành điều trị giảm ngứa ngay, không cần thiết phải làm 1 bilan sinh hóa, dị ứng.
Làm dịu các nốt mẩn ngứa
Điều trị triệu chứng bao gồm các thuốc kháng histamine truyền thống hoặc kháng histamine tác dụng trên sự chuyển hóa canxi (Tinset® : 2 viên/ngày).
Nếu như các triệu chứng không tiến triển sau 1 tháng điều trị theo liệu trình trên, chúng ta cần làm 1 bilan về bệnh và thay đổi thuốc kháng histamine hoặc kết hợp các thuốc kháng histamine H1 và H2 (Tagamet® 400 mg: 2 viên buổi tối nếu không có chống chỉ định). Nếu như thấy hiệu quả, cần phải tiếp tục trong vòng nhiều tháng, nếu không hiệu quả cần tiến hành làm 1 bilan đặc biệt.
Thông báo cho bệnh nhân về chẩn đoán, phương pháp điều trị và sự lành tính của bệnh
Trong trường hợp xác định được nguyên nhân gây bệnh hoặc mày đay có bệnh cảnh lâm sàng đặc biệt
Phương pháp điều trị được điều chỉnh phù hợp theo bệnh cảnh lâm sàng (Bảng 5)
- Tránh tiếp xúc nguyên nhân gây bệnh nếu có thể.
- Avlocardyl® 10 – 40 mg/j trong trường hợp mày đay adrenergicen
- Atarax® hoặc Périactine® liều giảm dần trong trường hợp mày đay cholinergic
- Indocid® 50 mg × 3/ngày trong trường hợp mày đay liên quan đến áp lực
- Trong trường hợp thất bại : Cortancyl® 10 à 15 mg/ngày sau đó giảm liều dần để tìm ra liều nhỏ nhất hiệu quả.
Mày đay adrenergic6: bệnh cảnh lâm sàng đặc biệt, tổn thương xuất hiện từng phút sau 1 stress hoặc sử dụng chè hay café. Các tổn thương trên da có kích thước nhỏ, đường kính dưới 5mm, phù viêm, ngứa, bao quanh bởi 1 vòng co mạch màu trắng.
Mày đay cholinergic: thường gặp ở người lớn trẻ, khu trú ở phần trên của cơ thể, nhưng cũng có thể lan rộng. Những nốt tổn thương rất đặc hiệu, kích thước nhỏ (dưới 5mm), màu hồng và rất ngứa, xuất hiện sau khi đổ mồ hôi và thường biến mất sau 1 giờ.
Trong trường hợp viêm mạch hoặc viêm mạch mày đay
Cần phải cho bệnh nhân nhập viện trong 1 khoa chuyên ngành để tiến hành nghiên cứu mô bệnh và các thăm dò khác (Bảng 6).
Kết luận
Trong bệnh mày đay, chúng ta cần phải biết về các thể loại khác nhau để có thể tiến hành xác định càng sớm càng tốt nguyên nhân gây bệnh có thể gây bệnh thể cấp và tìm kiếm các triệu chứng lâm sàng và cận lâm sàng, giúp định hướng về bệnh nguyên, các yếu tố thuận lợi, để có phương pháp giúp bệnh nhân tránh tiếp xúc.
Cần tiến hành điều trị bằng kháng histamine, và thông báo cho bệnh nhân về liệu trình điều trị có thể kéo dài tùy theo diễn biến của bệnh (hàng tháng hoặc hàng năm). Những giai đoạn điều trị được ghi cụ thể trong sơ đồ 1.
Sự hiểu biết tốt về bệnh cho phép quản lý tốt bệnh nhân và cải thiện mối quan hệ thầy thuốc/bệnh nhân dựa trên sự tin tưởng, giúp tránh việc thực hiện các xét nghiệm không cần thiết hoặc những cách điều trị không phù hợp hoặc nguy hiểm như liệu pháp corticoids kéo dài, trừ trường hợp có chỉ định cụ thể.
Bảng 1: Những dấu hiệu nặng chính của bệnh mày đay Khàn giọng, khó nuốt, tăng tiết nước bọt phản ứng, ho, khó thở Ngứa biểu bì da hoặc lông tóc móng
Lo lắng, hồi hộp
Hạ huyết áp, mạch nhanh
Bảng 2: Những thuốc cần dừng ngay trong trường hợp xuất hiện các dấu hiệu nặng của bệnh
Thuốc chống viêm non steroids Thuốc ức chế men chuyển Thuốc chẹn beta giao cảm
Bảng 3: Bệnh nguyên của mày đay
Mày đay do tiếp xúc
Mày đay do nóng, lạnh, mặt trời, sự rung động Mày đay do thuốc
Mày đay do thức ăn
Mày đay do côn trùng đốt
Mày đay do bộ ba Caroli: viêm gan B Mày đay nguyên phát
Bảng 4: Những triệu chứng lâm sàng làm nghĩ đến 1 viêm mạch dạng mày đay
Mảng mẩn ngứa tồn tại trên 48h không thay đổi Ngứa không dữ dội, đau
Không có sự tạo thành integrum Kèm theo chảy nước
Triệu chứng toàn thân, đau khớp
Bảng 5: Phương pháp điều trị cơ bản mày đay
Mày đay do tiếp xúc: tránh tiếp xúc
Mày đay do mặt trời: liệu pháp ánh sáng
Mày đay do áp lực: Prednisolone: 10 đến 15mg/ngày
Mày đay cholinergic: hydroxyzine (10 mg 3 lần/ngày) hoặc cyproheptadine (4 -20 mg/ngày
+/- kháng-H1)
Mày đay adrenergic: propranolol (10 à 40 mg/ngày)
Mày đay do thức ăn: chromoglycate disodique (2 ống15 phút trước mỗi bữa ăn) Mày đay do nọc độc côn trùng: kháng H1 sau đó giảm mẫn cảm
Viêm mạch dạng mày đay: tùy theo nguyên nhân.
Bảng 6: Nguyên nhân của viêm mạch và viêm mạch dạng mày đay
- Không rõ nguyên nhân (nguyên phát)
- Hội chứng viêm mạch dạng mày đay với giảm bổ thể
- Thuốc
- Lupus ban đỏ
- Hội chứng Gougerot-Sjögren
- Xơ gan: do viêm gan B, C
- Bệnh Still
- Rối loạn tuyến giáp
- Tạo mô mới giả