Mục lục
Cơ chế bệnh sinh của Glôcôm góc mở nguyên phát
Cho đến nay, cơ chế bệnh sinh của glôcôm góc mở nguyên phát vẫn chưa được hiểu một cách rõ ràng. Tuy nhiên, nhiều tác giả công nhận rằng trong glôcôm góc mở nguyên phát có sự xơ hoá của vùng bè. Quá trình xơ hoá tăng lên theo tuổi, do đó nguy cơ xảy ra glôcôm cũng tăng lên mỗi khi người ta tăng thêm 10 tuổi. Hơn nữa, ở người cao tuổi, thị thần kinh cũng như chức năng thị giác dễ bị tổn hại với sự tăng lên của nhãn áp.
Hiện tượng xơ hoá vùng bè có thể do sự giảm về số lượng và chất lượng của các tế bào, điều này gây ra nhiều hậu quả như:
– Thay đổi thành phần các protein do tế bào bè tổng hợp
– Giảm khả năng bám giữ của mạng lưới tế bào
– Thay đổi bản chất và đặc tính của các sợi đàn hồi
– Giảm khả năng thực bào của vùng bè
– Mất khả năng điểu hoà khuôn ngoại bào vùng bè
Tất cả những biến đổi trên dẫn đến sự lắng đọng của các chất ngoại bào có nguồn gốc từ vỏ các sợi đàn hồi trong lớp bè cạnh Ống Schlemm gây hiện tượng tắc nghẽn làm cản trở lưu thông thủy dịch.
Yếu tố thuận lợi
– Cấu trúc giải phẫu: nói chung, ở mắt glôcôm góc mở nguyên phát cấu trúc giải phẫu cũng không có gì khác biệt. Một số nghiên cứu cho thây sự kém phát triển của cơ thể mi, cựa củng mạc hoặc ống Schlemm nằm ra phía trước góc tiền phòng trên mắt glôcôm góc mở nguyên phát. Tuy nhiên, đây không phải là dấu hiệu đặc trưng của bệnh.
– Yếu tố di truyền: người ta thấy rằng, trong gia đình bệnh nhân glôcôm, tỉ lệ glôcôm góc mở nguyên phát cao hơn. Mặc dù phương thức di truyền còn chưa rõ ràng, có thể bệnh di truyền theo nhiều gen hoặc di truyền thông qua những yếu tố liên quan đến bệnh như nhãn áp cao, giảm thuận lưu thuỷ dịch, … những người ruột thịt của bệnh nhân glôcôm có nguy cơ mắc bệnh nhiều gấp 5-6 lần người bình thường.
– Tuổi: bệnh thường xuất hiện ở người trên 40 tuổi (có trường hợp gặp ở người trẻ tuổi hơn, nhưng không nhiều). Tuổi càng cao, hiện tượng xơ hoá càng tăng, do đó nguy cơ bị glôcôm góc mở nguyên phát cũng tăng theo.
Triệu chứng lâm sàng
Bệnh glôcôm góc mở nguyên phát xuất hiện âm thầm, tiến triển chậm, lần lượt qua từng giai đoạn. Thị lực trung tâm thường được bảo tồn đến giai đoạn muộn của bệnh, nên bệnh nhân hoàn toàn không nhận thấy thị lực ngày càng bị giảm dần và thường đến khám ở giai đoạn bệnh đã tiến triển. Bệnh thường xuất hiện ở hai mắt nhưng có thể ở các mức độ khác nhau.
Đa số bệnh nhân không có hiện tượng đau nhức mắt hay nhức đầu. Ở một số trường hợp có cảm giác nặng, căng mắt thoáng qua. Đôi khi có những bệnh nhân có cảm giác như nhìn qua màn khói hoặc nhìn vào bóng đèn tròn tnấy có quầng xanh đỏ, xuất hiện thành từng cơn ngắn rồi lại tự hết. Những biểu hiện này không rõ ràng nên thường ít được quan tâm.
Người ta đã nghiên cứu và mô tả những dấu hiệu tổn thương sớm của bệnh Glôcôm góc mở nguyên phát như sự không ổn định và sự tăng ngưỡng cảm thụ ánh sáng, sự biến đổi của thị lực màu nhât là trục vàng/xanh; giảm nhậy cảm độ tương phản không gian và thời gian hoặc sự biến đổi của điện sinh lý. Tuy nhiên, những dấu hiệu này hết sức tinh tế và không dễ dàng phát hiện trên mọi người. Hơn nữa, chúng không hoàn toàn đặc hiệu trong glôcôm trừ khi nó đi kèm theo những yếu tố nguy cơ khác như tiền sử gia đình bị glôcôm …
Khám thực thể:
– Kết mạc thường không có cương tụ rìa
– Giác mạc trong hoặc hơi mò khi nhãn áp quá cao
– Tiền phòng sâu
Soi góc tiền phòng: lúc nhãn áp tăng, toàn bộ chu vi góc tiền phòng mở rộng hoặc trung bình.
– Mống mắt giai đoạn sớm của bệnh thường bình thường, ở giai đoạn sau mông mắt bị thoái hoá, mất tính chất xốp, mềm mại. Viền sắc tố mống mắt có thể mất.
– Đồng tử lúc đầu vẫn bình thường. Giai đoạn muộn có hiện tượng giãn và mất phản xạ song đồng tử vẫn tròn đều.
– Thể thuỷ tinh và dịch kính thường không có dấu hiệu gì đặc biệt.
– Đáy mắt: tổn thương đĩa thị giác tuỳ theo giai đoạn của bệnh. Ở thời kỳ đầu có khi chỉ thấy mạch máu hơi chuyển hướng. Nhưng sau đó sẽ thấy những tổn thương rõ ràng của lớp sợi thần kinh quanh đĩa thị, lõm teo gai thị. Ngoài ra, có thể thấy vết xuất huyết ở gai hoặc cạnh gai, động mạch trung tâm võng mạc đập đó là dấu hiệu của nhãn áp tăng cao.
– Chức năng thị giác: thị lực trung tâm thường còn tốt. Thị lực chỉ giảm ở giai đoạn muộn của bệnh.
Thị trường: tổn thương của thị trường thường tương xứng với mức độ teo lõm đĩa thị giác và tuỳ thuộc vào từng giai đoạn của bệnh.
– Nhãn áp: nhãn áp tăng, lúc đầu thất thường, thỉnh thoảng mối có một cơn nhãn áp cao rồi lại trở lại bình thường. Nhưng sau đó nhãn áp cao dần và liên tục.
Điều trị
Điều trị glôcôm là làm cho nhãn áp hạ xuống dưới mức có thể gây tổn hại thêm cho thị thần kinh và chức năng thị giác. Nói chung, phương pháp điều trị được lựa chọn phải gây ra ít nguy cơ nhất, ít tác dụng phụ nhất và ít gây trở ngại cho đời sống bệnh nhân nhất. Trong điều trị glôcôm góc mở, luôn bắt đầu bằng các thuốc tra tại chỗ, bằng laser. Điều trị bằng phẫu thuật chỉ thực hiện sau khi đã áp dụng các biện pháp trên không có kết quả.
1. Điều trị bằng thuốc
Các thuốc điều trị glôcôm được phần chia thành nhiều nhóm dựa vào cấu trúc hóa học và tác dụng dược lý. Trên lâm sàng thường sử dụng 5 nhóm sau:
1.1. Các thuốc huỷ beta-adrenergic
– Dạng thuốc: Betaxolol 0,5% (Betoptic), Carteolol, Timolol (0,25%-0,5%), Nyolol,…
– Cơ chế tác dụng: gây hạ nhãn áp bằng cách giảm tiết thuỷ dịch. Các thuốc nhóm này có tác dụng kéo dài trong 12-24 giờ nên chỉ cần tra 1-2 lan/ngày. Thuốc huỷ beta có tác dụng bổ sung khi dùng phối hợp với thuốc co đồng tử (ví dụ như Fotin) và thuốc ức chế anhydrase carbonic, nhưng thường ít có tác dụng bổ sung khi dùng cùng với các thuốc cường
– Tác dụng phụ:
Do đặc điểm ức chế thụ thể beta-1 và beta-2 không chọn lọc lên tim (trừ Betaxolol) nên nhóm này có thể gây ảnh hưởng lên tim và phổi như làm co thắt phê quản, chậm nhịp tim, tăng bloc tim, hạ huyết áp … Ngoài ra khi dùng kéo dài các thuốc này có thể gây viêm giác mạc chấm, mất cảm giác giác mạc, rối loạn thị giác… Vì vậy sử dụng thuốc này phải hết sức thận trọng trên người có tuổi, người có tiển sử bệnh tim mạch, bệnh phổi.
– Chỉ định: dùng trong mọi hình thái glôcôm như: glôcôm góc mở, glôcôm góc đóng, glôcôm thứ phát…
1.2. Các thúốc cường adrenergic:
– Dạng thuốc: Epinephrin (nồng độ 0,25% – 2%), Dipivephrin
– Cơ chế tác dụng: làm tăng lưu thông thuỷ dịch qua vùng bè và qua đường màng bồ đào – củng mạc. Các thuốc này có tác dụng chậm sau khi tra và chỉ làm giảm nhãn áp 22 – 28% nên thường dùng phối hợp với các nhóm khác.
– Tác dụng phụ: nhức đầu, tăng huyết áp, tim đập mạnh, loạn nhịp tim, viêm kết mạc dị ứng …
– Chỉ đinh: glôcôm góc mở, glôcôm thứ phát do viêm màng bồ đào
– Chống chỉ định: các thuốc này gây giãn đồng tử nên không dùng được trong các trường hợp glôcôm góc đóng.
1.3. Thuốc cường cholinergic (giống đối giao cảm)
Các thuốc cường cholinergic được chia làm hai nhóm: tác dụng trực tiếp (Pilocarpin 0,5 – 5%) và tác dụng gián tiếp (Echothiophat). Thuốc trực tiếp tác động vào các bản vận động giống nhừ acetylcholin, thuếc gián tiếp ức chế enzym acetylcholinesterase, do đó kéo dài và tăng cường tác dụng của acetylcholin tự nhiên.
– Cơ chế tác dụng: các thuốc này gây co rút cơ thể mi, làm kéo vào cựa củng mạc và vùng bè, nhờ đó làm tăng lưu thông thuỷ dịch. Thuốc cường cholinergic có tác dụng sau khi tra 10 – 15 phút và kéo dài trong vài giờ nên phải dùng nhiều lần trong ngày. Người ta đã chế ra thuốc dưới dạng màng và dạng gel nhằm kéo dài thời gian tác dụng của thuốc,đồng thời hạn chế những tác dụng phụ của thuốc do giải phóng thuốc từ từ.
– Tác dụng phụ: nhóm này gây co đồng tử và có thể gây ra những tác dụng phụ như biến đổi khúc xạ (cận thị do điều tiết), đục thể thuỷ tinh, tăng tiết nước mắt, nước bọt, co cứng cơ bụng, ỉa chảy …
Các thuốc tác dụng gián tiếp thường gây ra nhiều tác dụng phụ toàn thân và tại mắt nên nói chung ít được sử dụng trên lâm sàng. Thực tế, chúng thường được dùng để điều trị Glôcôm trên những mắt không có thể thuỷ tinh hoặc mắt mang thế thuỷ tinh nhân tạo không thể điều chỉnh được bằng các thuốc ít độc tính hơn.
– Chỉ định: glôcôm góc mở, glôcôm góc đóng nguyên phát: dùng trong cơn cấp hoặc chuẩn bị phẫu thuật.
– Chống chỉ định: glôcôm thứ phát do viêm màng bồ đào, glôcôm ác tính, glôcôm thứ phát do thể thuỷ tinh căng phồng.
1.4. Thuốc nhóm prostaglandin
– Dạng thuốc: Travoprost 0,004%
– Cơ chế tác dụng: thuốc gây hạ nhãn áp bằng cách tăng lưu thông thuỷ dịch qua đường màng bồ đào – củng mạc.
Thuốc có tác dụng sau khi tra 2 giờ và đạt hiệu quả tối đa sau 12 giờ, do vậy chỉ cần tra mắt 1 lần/ngày.
Thuốc nhóm prostaglandin có khả năng làm giảm nhãn áp được 30% và duy trì tác dụng trong thời gian dài. Ưu điểm nổi trội của nhóm này là sau vài năm sử dụng thuốc vẫn có đáp ứng tốt, trong khi các thuốc tra khác thường giảm hiệu quả sau điều trị 1 năm. Trường hợp nhãn áp chưa điều chỉnh đủ, có thế dùng phối hợp với các thuốc hạ nhãn áp khác.
– Chỉ định: glôcôm góc mở
– Chống chỉ định: glôcôm tân mạch, glôcôm thứ phát do màng bồ đào, phụ nữ có thai và cho con bú
– Tác dụng phụ: prostaglandin là một chất có hoạt tính sinh học, do vậy thuốc có thể gây ra một số phản ứng phụ như sung huyết kết mạc, viêm bờ mi, viêm giác mạc, thay đổi màu sắc, số lượng của lông mi, thay đổi sắc tố mong mắt. Ngoài ra thuốc có ảnh hưởng tới thai nhi, có thể gây đau ngực, đau lưng, khó tiêu, rối loạn dạ dầy, huyết áp, … Vì vậy, không nên dùng thuốc khi mang kính áp tròng, không dùng cho phụ nữ có thai hoặc dự định có thai. Thận trọng với những người suy gan, suy thận.
1.5. Thuốc ức chê anhydrase carbonic:
– Dạng thuốc : acetazolamid (Fonurit, Diuramit)
– Cơ chế tác dụng: là những thuốc toàn thân gây giảm sản xuất thuỷ dịch (khoảng 40-60%) bằng cách ức chế enzym anhydrase carbonic trong thể mi. Thuốc có tác dụng sau khi dùng 30 – 60 phút và kéo dài trong 6 giờ.
– Tác dụng phụ: các thuốc này thường gây nhiều tác dụng phụ như tê chân tay, mệt mỏi, đầy bụng, chán ăn, trầm cảm, sỏi thận … nên không được dùng kéo dài mà chỉ nên dùng khi nhãn áp quá cao không thể điều chỉnh được bằng các thuốc tra với liều trung bình ở người lớn khoảng 500mg/ngày.
Ngoài ra thuqc có dạng tiêm (Diamox 500mg, sử dụng trong những cơn glôcôm cấp, cần hạ nhãn áp nhanh nhưng bệnh nhân nôn nhiều không dùng được đường uống.)
Chú ý: thuốc này gây hạ kali trong máu nên cần bổ sung kali khi dùng.
1.6. Thuốc tăng thẩm thấu:
– Dạng thuốc: mannitol (truyền tĩnh mạch), glycerol 50% (uống với liều 1 – l,5g/kg)
– Cơ chế tác dụng: khi dùng đường toàn thân, các thuốc này làm tăng áp lực thẩm thấu của máu, tạo ra một gradien thẩm thấu giữa máu và dịch kính, do đó rút nước từ dịch kính ra và làm hạ nhãn áp. Liều dùng càng cao và đưa vào cơ thể càng nhanh thì nhãn áp hạ càng nhiều do sự chênh lệch áp lực lớn.
– Tác dụng phụ: dùng các thuốc tăng thẩm thấu có thể gây đau lưng, nhức đầu, xuất huyết dưới màng cứng, suy tim do làm tăng thể tích dịch ngoại bào.
– Chỉ định: chỉ nên dùng trong những đợt tăng nhãn áp cấp, dùng kết hợp với các thuốc hạ nhãn áp khác. Không được dùng liên tục.
Trong điều trị glôcôm góc mở, cần tính toán liều lượng thuốc cũng như thời điểm tra thuốc trong ngày tuỳ theo mỗi bệnh nhân. Có thể bắt đầu điều trị bằng một thuốc tra mắt đơn độc với liều thấp nhất rồi- sấu đó tăng dần tới liều hiệu quả (thường dùng nhóm huỷ beta nếu bệnh nhân không có bệnh tim, phổi).
Nếu dùng như vậy mà không giảm được nhãn áp tới mức an toàn thì có thể phối hợp thêm một loại khác. Tốt nhất là phối hợp một thuốc huỷ beta với một thuốc co đồng tử (Fotin) hoặc một thuốc cường adrenergic với một thuốc co đồng tử. Nhiều khi phải dùng thuốc ức chê anhydrase carbonic với một thuốc tra để giúp cho nhãn áp hạ nhanh ngay từ đầu, sau đó cắt thuốc uống toàn thân và chỉ dùng thuốc tra tại mắt. Ngoài ra, tất cả các bệnh nhân điều trị glôcôm phải được theo dõi thường xuyên về nhãn áp, tình trạng đĩa thị và chức năng thị giác để điều chỉnh kịp thời.
2. Điều trị bằng laser
Điều trị glôcôm góc mở bằng laser được tiến hành khi điều trị bằng thuốc tra không có kết quả hoặc khi bệnh nhân không có điều kiện dùng thuốc (do hoàn cảnh kinh tế, do không theo dõi được, do tác dụng phụ của thuốc . ..)
Nhiều loại laser đã được sử dụng trong glôcôm góc mở như laser argon, diod, yag …, chủ yếu với kỹ thuật tạo hình vùng bè.
Kỹ thuật (mở bè bằng laser argon): đưa chùm tia laser argon 50 micron, với thời gian 0,1 giây đốt vào bờ trước của dải sắc tố vùng bè. Mỗi vị trí đốt cách nhau khoảng 4°.
Thông thường, nên bắt đầu đốt ở nửa chu vi (180°) của vùng bè, sau đó nếu thây cần thiết có thể bổ sung thêm.
Biến chứng: nhìn chung điều trị bằng laser tương đối an toàn. Tuy nhiên cũng có thể gặp một vài biến chứng như: tăng nhãn áp nhất thời, thường xuất hiện ngay 2 – 4 giờ sau điều trị, do vậy cần phải theo dõi chặt chẽ để điều chỉnh kịp thời. Ngoài ra có thể thấy viêm mông mắt thể mi, xuất huyết tiền phòng, dính chu vi mông mắt phía trước …
Mức độ nhãn áp điều chỉnh sau điều trị laser là khá cao trong thời gian đầu. Nhưng qua một thời gian theo dõi, đa số các tác giả đều nhận thấy rằng sự mất điều chỉnh nhãn áp tăng dần theo thời gian, khoảng 50% sau 3 đến 5 năm và sau 10 năm, tỷ lệ thành công chỉ còn 30%. Hơn nữa, sự thành công của laser còn tuỳ thuộc vào nhiều yếu tố khác như hình thái Glôcôm, tuổi của bệnh nhân,…
3. Điều trị bằng phẫu thuật:
Trong glôcôm góc mở, phẫu thuật chỉ được thực hiện sau khi đã điều trị bằng thuốc và laser mà nhãn áp vẫn không điều chỉnh và /hoặc chức năng thị giác vẫn tiếp tục biến đổi. Đôi khi người ta cũng can thiệp phẫu thuật sớm hơn nếu bệnh nhân không có điều kiện dùng thuốc hoặc laser.
3.1. Các phẫu thuật lỗ rò
– Phẫu thuật cắt bè củng giác mạc.
– Phẫu thuật kẹt củng mạc dưới vạt củng mạc hai lớp, ba lớp (xem phần điều trị glôcôm góc đóng)
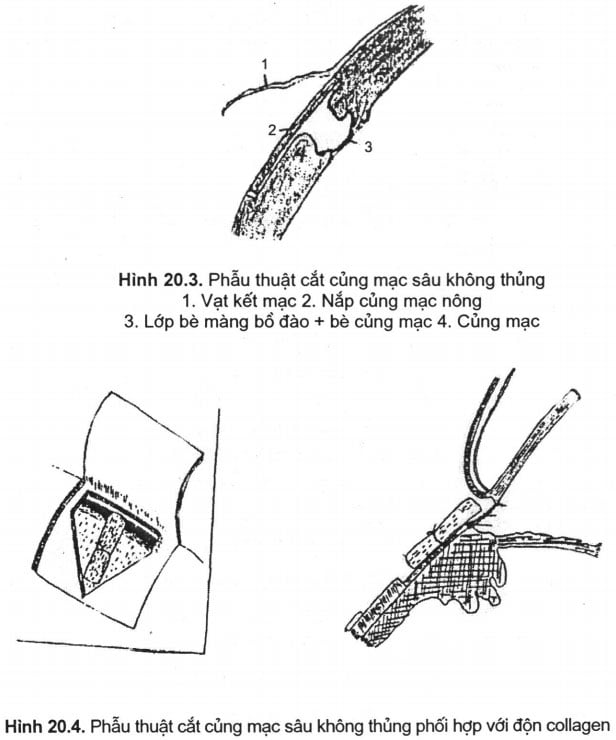
3.2. Phẫu thuật cắt củng mạc sâu không xuyên thủng (Nonpenetrating Deep Sclerectomy)
– Phẫu thuật này được khởi xướng từ năm 1964 bởi Krasnov (Nga) và sau đó được nhiều tác giả như Fyodorov (1974), Zimmermann (1984), Arenas (1991), Koslov (1986), F (1993) cải tiến và hoàn chỉnh. Ngày nay, cắt củng mạc sâu được coi như là phương pháp phẫu thuật chủ yếu để điều trị glôcôm góc mở ở một số nước. Ớ Việt Nam, kỹ thuật này cũng bước đầu được áp dụng ở một vài trung tâm và cho tỉ lệ thành công khá cao.
– Cơ chế của phẫu thuật:
Phẫu thuật cắt củng mạc sâu không thủng bằng cách lấy đi thành trong ống Schlemm và vùng bè cạnh ống đã loại bỏ được vị trí chủ yếu cản trd lưu thông thuỷ dịch trong glôcôm góc mở. Nhờ vậy thuỷ dịch sẽ được thấm dễ dàng qua vùng bè màng bồ đào và bè giác củng mạc để vào khoang dưới kết mạc.
Hơn nữa, việc phẫu tích ra phía trước qua rìa lmm đến bình diện màng Descemet giúp cho thuỷ dịch được thoát qua cả bình diện bè Descemet
– Kỹ thuật:
+ Vô cảm: gây tê cạnh nhãn cầu bằng xylocain 2% X 6ml
+ Cố định mi và cơ trực trên
+ Phẫu thuật vạt kết mạc sát rìa phía trên, rộng khoảng 90°, bộc lộ củng mạc. cầm máu
+ Tạo nắp củng mạc nông hình chữ nhật, kích thước 5×6 mm, sâu khoảng 1/3 bề dầy củng mạc, phẫu tích về phía giác mạc khoảng lmm qua vùng rìa.
+ Tạo vạt củng mạc sâu dưới nắp củng mạc hình tam giác, đáy ở vùng rìa, sâu gần hết bề dày củng mạc chỉ để iại một lóp củng mạc rất mỏng dầy khoảng 1/10 bề dầy củng mạc. Ở thì này phải phẫu tích hết sức thận trọng để lấy đi cả thành ngoài Ống Schlemm, đồng thời ở phía trước phẫu tích vào giác mạc tối bình diện màng Descemet.
+ Cắt vạt củng mạc sâu bao gồm cả thành ngoài ống Schlemm
+ Bóc thành trong ống Schlemm và lớp bè cạnh ống.
+ Kiểm tra bằng bông thấm hoặc nhìn thấy thuỷ dịch thấm ra qua ống Schlemm và bề mặt bè Descemet.
+ Khâu nắp củng mạc nông bằng 2 mũi chỉ 10/0.
+ Khâu vạt kết mạc bằng 1 mũi chỉ 10/0.
– Điều trị sau mổ: tra tại mắt dung dịch kháng sinh + cortison, 4 lần/ngày, trong 2 tuần.
– Biến chứng:
Phẫu thuật cắt củng mạc sâu không thủng do không phải mở nhãn cầu, đồng thời thuỷ dịch được thấm ra từ từ nên đã hạn chế được tối đa các biến chứng. Trong phẫu thuật, biến chứng duy nhất có thể gặp là vi thủng lúc phẫu tích vạt củng mạc sâu, nhất là những phẫu thuật viên mới làm quen với kỹ thuật này.
Ngoài ra, sau phẫu thuật có thể gặp một vài biến chứng như xẹp tiền phòng, bong hắc mạc, xuất huyết tiền phòng, nhưng với tỷ lệ rất thấp, hầu như không đáng kể.
– Các kỹ thuật bổ sung để hạn chế tăng sinh xơ:
Cũng như phẫu thuật cắt bè củng giác mạc, phẫu thuật cắt củng mạc sâu không thủng có một tỷ lệ thất bại mà nguyên nhân chính là do sự tạo sẹo xơ sau mổ. Để khắc phục hiện tượng này, các tác giả đã nghiên cứu và đề xuất nhiều phương pháp khác nhau như sử dụng vật độn bằng collagen hoặc acid hyaluronique ở dưới vạt củng mạc nông nhằm làm tăng thể tích khoang trống trong củng mạc và hạn chế sự tiếp xúc giữa hai bình diện củng mạc hoặc sử dụng chất chống phân bào như 5F.U (nồng độ 50mg/ml, trong thời gian 5 phút); MMC (nồng độ 0,2 mg/ml, trong 2 phút) áp trên hoặc dưới vạt củng mạc. Đôi khi người ta cũng tiêm bổ sung 5F.U sau mổ khi thấy sẹo có nguy cơ xơ hoá.
Một số hình thái glôcôm góc mở
1. Glôcôm do sử dụng cortison
Từ lâu, cortison đã được sử dụng trong nhãn khoa với mục đích chống viêm, chống dị ứng, ức chế quá trình liền sẹo, tạo tân mạch. Tuy nhiên người ta nhận thây rằng cortison dùng tại mắt có thể gây hiện tượng tăng nhãn áp ở một số người. Tuỳ theo từng cá thể, theo thời gian dùng thuốc, loại thuốc cũng như liều lượng thuốc nhãn áp có thể tăng từ mức độ nhẹ tới mức độ trầm trọng gây tổn thương cho thị thần kinh và chức năng thị giác. Một số chế phẩm như fluorometholon hoặc medryson ít gây tăng nhãn áp hơn prednisolon hoặc dexamethason. Nhưng với những người nhậy cảm thì ngay cả cortison yếu hay nồng độ thấp cũng có thể làm tăng nhãn áp. Ngoài ra, một số trường hợp dùng cortison theo đường toàn thân cũng bị tăng nhãn áp.
– Cơ chế bệnh sinh:
Nhiều tác giả nói đến vai trò của chất mucopolysaccharid. Bình thường ở vùng bè có một lớp mucopolysaccharid do bộ máy Golgi trong các nguyên bào xơ của vùng bè tạo ra. Chất này tham gia vào quá trình điều chỉnh nhãn áp và bị phân huỷ bởi men hyaluronidase có trong lysosomes của tế bào bè. Khi nhãn áp thấp, các mucopolysaccharid sẽ hút nước làm các khe lỗ của vùng bè khít lại gây cản trở lưu thông thuỷ dịch. Ngược lại, khi nhãn áp cao, các lysosomes sẽ giải phóng men hyaluronidase phân huỷ mucopolysaccharid làm chúng không còn khả năng giữ nước, giúp cho thuỷ dịch lưu thông được dễ dàng. Các cortison có tác dụng ức chế men hyaluronidase gây hiện tượng ứ đọng mucopolysaccharid ở vùng bè làm nhãn áp tăng.
Người ta cũng nói đến vai trò của yếu tố di truyền trong việc quyết định cá thể có bị glôcôm do sử dụng cortison không. Những người ruột thịt của bệnh nhân glôcôm, người bị đái tháo đường, người cận thị nặng … thường nhậy cảm với tác động của cortison hơn.
Ngoài ra, dùng cortison kéo dài gây hiện tượng ứ nước và điện giải, đồng thời làm giảm trương lực cơ thể mi dẫn đến giảm sức co kéo vào cựa củng mạc, do đó giảm lưu thông thuỷ dịch.
– Lâm sàng:
Sau một thời gian tra cortison bệnh nhân thấy mắt nhìn mờ, đôi khi kèm theo nhức mắt nhẹ hoặc nhìn đèn có quầng xanh đỏ.
Khám: biểu hiện giống như glôcôm góc mở nguyên phát. Thường kèm theo đục bao sau thể thuỷ tinh.
– Điều trị:
+ Ngừng ngay cortison dưới mọi hình thức + Dùng thuốc hạ nhãn áp tại mắt và toàn thân (nêu cần thiết)
Thông thường nhãn áp có thể trở về mức bình thường. Nhưng nếu bệnh đã ở giai đoạn muộn, nhãn áp không điều chỉnh hoặc đĩa thị, chức năng thị giác biến đổi thì phải can thiệp phẫu thuật (như glôcôm góc mở nguyên phát).
Glôcôm có thể xuất hiện ở bất kỳ thời điểm nào trong quá trình sử dụng cortison tại mắt cũng như toàn thân, nên phải theo dõi nhãn áp thường xuyên cho tất cả những bệnh nhân có dùng cortison, kể cả sau khi đã ngừng thuốc một thời gian ngắn.
2. Glôcôm sắc tố
Bệnh glôcôm sắc tố thường thấy trên người trẻ (20 – 50 tuổi), cận thị, nam nhiều hơn nữ.
Glôcôm sắc tố gặp trong hội chứng phân tán sắc tố. Hội chứng này bao gồm lắng đọng sắc tố trên mặt nội mô giác mạc theo hình thoi đứng dọc (Krukenberg), ở vùng bè và ở vùng chu vi của thể thuỷ tinh. Chính sự ứ đọng sắc tố ở vùng bè gây bít các khe lỗ làm tăng nhãn áp. Tổn hại đặc hiệu của biểu mô sắc tố mông mắt được phân bố theo hình nan hoa.
– Lâm sàng: Phần lớn bệnh nhân ít có triệu chứng cơ năng như nhức mắt hay nhìn mờ. Nói chung bệnh nhân thường được phát hiện tình cò khi đến khám vì cận thị. Bệnh đặc trưng bởi những cơn tăng nhãn áp, xảy ra khi sắc tố được giải phóng vào thuỷ dịch.
– Khám: Kết mạc thường không cương tụ
Giác mạc có sắc tố đọng ở mặt sau thành hình thoi đứng dọc.
Mông mắt phân tán sắc tố, có thể thấy những hạt sắc tố đọng trên mặt mông mắt. Khi khám soi xuyên sẽ thấy ánh sáng xuyên qua những vùng mông mắt mất sắc tố (tạo ra ánh hồng)
Đồng tử thường giãn, dây Zinn mảnh, yếu, đọng sắc tố
Tiền phòng: có thể thấy sắc tố trong tiền phòng (Tyndal)
Soi góc tiền phòng: toàn bộ chu vi góc mở. sắc tố mông mắt đọng đen kịt ở vùng bè. Nếu bệnh không được phát hiện và điều trị kịp thời thì sẽ có tổn thương của đĩa thị và chức năng thị giác tuỳ theo giai đoạn của bệnh
– Điều trị: tương tự như điều trị glôcôm góc mở nguyên phát, nhưng ở đây các thuốc co đồng tử thường ít có tác dụng.
