Thùy trước tuyến yên thường được gọi là “tuyến chủ đạo” bởi vì, cùng với vùng dưới đồi, chúng phối hợp các chức năng điều tiết phức tạp của nhiều tuyến khác. Thùy trước tuyến yên sản xuất 6 hormone chính: (1) prolactin (PRL); (2) hormone tăng trưởng (GH); (3) hormone kích thích vỏ thượng thận (ACTH); (4) hormone tạo hoàng thể (LH); (5) hormone kích thích nang trứng (FSH); và (6) hormone kích thích tuyến giáp (TSH). Hormone tuyến yên tiết ra theo nhịp sinh học, phản ánh sự kích thích liên tục bởi các chất cụ thể do hạ đồi giải phóng ra. Mỗi hormone tuyến yên gây phản ứng cụ thể ở các tuyến đích ngoại vi. Các sản phẩm nội tiết của các tuyến ngoại vi, đến lượt nó, sẽ thông tin feedback lại vùng dưới đồi và tuyến yên để điều chỉnh chức năng tuyến yên. Bệnh lí tuyến yên gồm có u tuyến yên hoặc tổn thương khác (u hạt, xuất huyết) biểu hiện hiệu ứng khối và các hội chứng lâm sàng do dư thừa hoặc thiếu hụt một hoặc nhiều hormone tuyến yên.
Nguyên nhân suy tuyến yên
Một loạt các rối loạn có thể gây ra sự thiếu hụt một hoặc nhiều hormone tuyến yên. Những rối loạn này có thể là do di truyền, bẩm sinh, do chấn thương (phẫu thuật tuyến yên, chiếu xạ sọ não, chấn thương đầu), ung thư (u tuyến yên lớn, khối cạnh hố yên, u sọ hầu, di căn, u màng não), thâm nhiễm (bệnh thừa sắt, viêm tuyến yên tế bào lympho, sarcoidosis, bệnh mô bào), mạch máu (ngập máu tuyến yên, hoại tử sau sinh, bệnh hồng cầu hình liềm), hoặc nhiễm trùng (lao, nấm, ký sinh trùng). Nguyên nhân phổ biến nhất của suy tuyến yên là ung thư có căn nguyên (phá hủy u tuyến lớn, hoặc sau phẫu thuật tuyến yên hoặc xạ trị). Suy giảm hormone tuyến yên do quá trình chèn ép, phá hủy, hoặc xạ trị thường theo thứ tự: GH> FSH> LH> TSH> ACTH. Nguyên nhân di truyền của suy tuyến yên có thể ảnh hưởng đến một số hormone (ví dụ, loạn sản tuyến yên, đột biến PROP-1 và PIT-1) hoặc chỉ hạn chế một hoặc cả trục hormon tuyến yên (ví dụ, thiếu hụt GH đơn thuần, hội chứng Kallmann, thiếu ACTH đơn thuần).
Bị suy tuyến yên sau chiếu xạ sọ não hơn 5-15 năm. Thay đổi mức độ thiếu hụt hormon một phần hay hoàn toàn xảy ra trong suốt quá trình tiến triển của sự phá hủy tuyến yên.
Đặc điểm lâm sàng suy tuyến yên
Thiếu hụt mỗi hormon thường có biểu hiện lâm sàng cụ thể:
GH: rối loạn tăng trưởng ở trẻ em; tăng mỡ trong ổ bụng, giảm khối cơ nạc, tăng lipid máu, giảm mật độ xương, giảm sức chịu đựng, và tách biệt xã hội ở người lớn
FSH/LH: (Chương. 186) rối loạn kinh nguyệt và vô sinh ở phụ nữ; thiểu năng sinh dục ở nam giới.
ACTH: đặc trưng của giảm cortisol mà không thiếu hụt mineralocorticoid.
TSH: chậm phát triển ở trẻ em, các đặc trưng của suy tuyến giáp ở trẻ em và người lớn.
PRL: không tiết sữa sau sinh.
Chẩn đoán suy tuyến yên
Chẩn đoán sinh hóa của suy tuyến yên được thực hiện bằng cách chứng minh nồng độ hormon tuyến yên thấp hoặc không phù hợp với bình thường khi nồng độ hormone đích thấp. Xét nghiệm ban đầu bao gồm nồng độ cortisol 08:00 sáng, TSH và T4 tự do, IGF-I, testosterone ở nam giới, đánh giá chu kỳ kinh nguyệt ở phụ nữ, và nồng độ prolactin. Test kích thích được yêu cầu để chẩn đoán xác định thiếu hụt GH và ACTH. Thiếu hụt GH ở người lớn được chẩn đoán bằng cách chứng minh đáp ứng dưới mức bình thường của GH với test kích thích chuẩn (nghiệm pháp dung nạp insulin, l-arginine + GHRH). Thiếu ACTH cấp có thể được chẩn đoán bằng đáp ứng dưới mức bình thường trong nghiệm pháp dung nạp insulin, nghiệm pháp metyrapone, hoặc test kích thích hormone kích vỏ thượng thận (CRH). Test kích thích ACTH chuẩn (bằng cosyntropin) có thể bình thường khi thiếu ACTH cấp tính; với teo thượng thận, cortisol không đáp ứng với cosyntropin.
Bảng. ĐIỀU TRỊ THAY THẾ HORMON Ở NGƯỜI LỚN BỊ SUY TUYẾN YÊNa
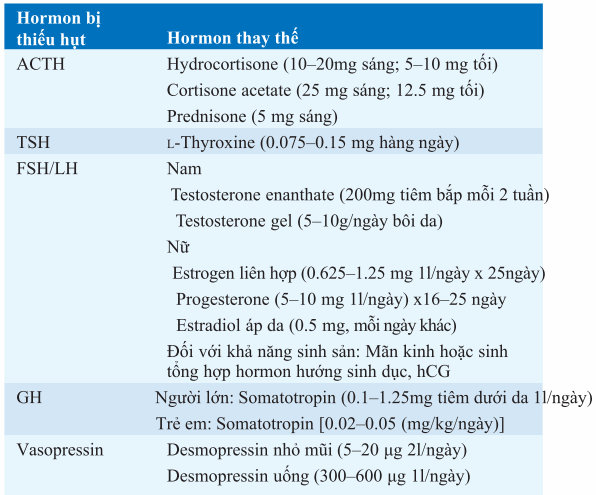
aLiều điều trị cụ thể ở từng bệnh nhân và được đánh giá lại khi có stress, phẫu thuật, hoặc mang thai.
Điều trị suy tuyến yên
Điều trị hormon thay thế như hormon được tiết sinh lý. Liều điều trị phụ thuộc từng cá nhân, đặc biệt đối với GH, glucocorticoid và l-thyroxine. Điều trị GH, đặc biệt là khi quá liều, có thể bị tích nước, đau khớp, hội chứng ống cổ tay. Thay thế glucocorticoid luôn điều trị trước khi dùng L-thyroxine để tránh cơn suy thượng thận cấp tính. Các bệnh nhân cần điều trị thay thế glucocorticoid nên đeo vòng tay y tế cảnh báo và cần được hướng dẫn để dùng liều bổ sung khi có các stress như bệnh cấp tính, thủ thuật nha khoa, chấn thương và phải nhập viện ngay.
